Глава 4. Воспалительные заболевания мочеиспускательного канала, предстательной железы, семенных пузырьков и семенного бугорка (Тиктинский О.Л.)
Воспалительные заболевания мочеиспускательного канала
Неспецифические уретриты. Отграничение неспецифических уретритов от специфических (гонорея, трихомоноз) имеет большое клиническое и эпидемиологическое значение. Больные гонорейными уретритами нуждаются в диспансеризации, эпидемиологическом изучении и принудительном лечении.
Международный симпозиум в Монако (1954), на котором в основном присутствовали венерологи, принял решение выделить негонорейные (негонококковые) уретриты. Такого разделения придерживаются и отечественные венерологи [Вейнеров И. Б., Рожинский Л. И., 1961; Ильин И. И., 1986, и др.]. В то же время грань между гонорейным и негонококковым уретритом не всегда легко различима, так как возможности лабораторного обнаружения гонококка в эру антибиотиков и антибактериальных химиопрепаратов стали ограниченными.
В урологической литературе редко упоминается о негонококковых уретритах. Наибольшее распространение имеет термин "неспецифический уретрит".
Взаимосвязь между гонорейными и неспецифическими уретритами заключается в том, что некоторые инфекционные и неинфекционные аллергические уретриты могут передаваться половым путем. При трихомонозном уретрите, возможность возникновения которого при половом сношении доказал еще в 1927 г. Сарек, также иногда целесообразны диспансерное наблюдение и лечение. Не исключается возможность передачи половым путем и микоплазм.
Классификация. К неспецифическим уретритам относятся не только инфекционные, но и вызванные другими этиологическими факторами (травмой, аллергией и др.). Неспецифические уретриты классифицируются следующим образом:
I. Инфекционные:
А. Неспецифические:
- бактериальные;
- вирусные;
- обусловленные микоплазмами;
- вызванные хламидиями;
- микотические (кандидозные).
Б. Специфические:
- гонорейные;
- трихомонадные.
II. Неинфекционные:
- травматические;
- аллергические;
- вызванные наличием заболеваний уретры;
- обменные;
- конгестивные.
Классифицируя негонококковые воспаления уретры, И. И. Ильин (1986) различает уретриты, вызванные половым и внеполовым путем, а также выделяет так называемые резидуальные уретриты. Некоторые авторы включают в классификацию психогенные уретриты. Уретриты могут быть и ятрогенными.
Эпидемиология. В немногочисленных работах приводятся сведения об относительной частоте негонококковых (неспецифических и трихомонозных) воспалительных заболеваний уретры. В последние десятилетия отмечается рост числа заболевших негонококковыми уретритами. В течение 10 лет, с 1948 по 1957 г., относительное число негонококковых уретритов по отношению ко всем уретритам увеличилось почти в 4 раза, составив 40-50% [Порудоминский И. М., 1963]. Однако учесть заболеваемость негонококковыми уретритами сложнее, чем гонорейными, так как не все больные регистрируются в кожно-венерологических диспансерах, а учет таких больных в урологических кабинетах поликлиник весьма неточен. И. И. Ильин (1977, 1986), проводя полную регистрацию больных, установил не только относительное, но и абсолютное увеличение числа больных негонококковым уретритом по отношению к гонорее, что, возможно, связано с возросшими трудностями в выявлении гонококков в связи с появлением L-форм гонококка. По приводимым им данным, заболеваемость неспецифическими уретритами в Англии увеличилась в большей степени, чем гонорейных. В 1968 г. по неспецифическим уретритам она составила 155,78 на 100000 населения, а в 1973 г.-уже 301,7 на 100000. В то же время заболеваемость гонореей на 100000 населения возросла с 142,7 до 167,4.
Неспецифический уретрит нередко возникает после нормального или извращенного полового сношения с гетеро- или гомосексуальным партнером. При нормальном половом акте источником заражения могут быть женщины, страдающие неспецифическими воспалительными заболеваниями половых органов. Вероятность заражения увеличивается при половом сношении во время менструаций.
Этиология и патогенез. Бактериальные уретриты вызываются так называемой банальной флорой. К. К. Соина (1965) выделила 232 штамма. Из них микрококки тетрагенные составили 52, стафилококк белый - 39, энтерококк - 58, стрептококк зеленящий - 33, стрептококк пиогенный - 4, Е. coli - 13, дифтероиды - 33 штамма. Однако существует мнение о преобладании стафилококков в инфекционном начале уретритов. По-видимому, стафилококк играет главенствующую роль в развитии неспецифических воспалений мочеиспускательного канала не только как монокультура, но и в микробных ассоциациях, чем и обусловлено упорное течение заболевания у таких больных. Почти каждый мужчина является носителем условно-патогенной бактериальной флоры - Е. coli, энтерококка [Соловьев А. Е. и др., 1980]. Описываются высевания протея из уретры здорового мужчины.
К возбудителям вирусных уретритов относятся простой вирус человека и вирус остроконечных кондилом. Они являются истинными вирусами, контагиозны только для человека. Первый из них может вызвать уретрит и другие заболевания половых органов (herpes genitalis). При отсутствии в крови заболевших мужчин комплементсвязывающих антител возможна генерализация воспалительного процесса.
В этиологии неспецифических уретритов имеют значение и микоплазмы, или крупные вирусы, которые могут вызывать воспалительные заболевания почек и мочевых путей. Чаще они являются причиной затянувшихся, так называемых абактериальных циститов и простатитов. При этих заболеваниях и реже при пиелонефритах из мочи выделяют Mycoplasmae hominis, Mycoplasmae urealiticum или смешанные формы [Маeres Е., 1980]. Другим вирусоподобным возбудителем неспецифических уретритов являются хламидии (Chlamydia trachamatis), к которым относятся возбудители трахомы, паратрахомы, пситтакоза и некоторых других заболеваний, чем и обусловлено название этого микроорганизма. Клиническое значение имеет Chlamidia oculogenitalis, при инфицировании которой появляются внутриклеточные включения в эпителии мочеиспускательного канала и конъюнктив. Возможны кандидаматозные поражения уретры, являющиеся осложнением антибиотикотерапии.
Этиологическими факторами неинфекционных неспецифических уретритов являются травма (катетеризация, цистоскопия, прохождение мочевого конкремента и пр.), аллергия, стриктуры и опухоли уретры, обменные нарушения (фосфатурия, уратурия, гиперкальциурия, оксалурия), застойные явления в венах таза, полового члена, органах мошонки. В патогенезе заболевания большое значение имеет снижение иммунореактивности организма.
Значительную роль в патогенезе неспецифических уретритов играет состояние микроорганизма. Застойный фактор, приводящий к венозному стазу в подслизистом слое уретры и обусловленный половыми излишествами, приемом алкоголя, недостаточной физической активностью, предрасполагает к развитию инфекционного неспецифического уретрита. Многое зависит и от аутоиммунных процессов. Это может иметь место при смешанной специфической инфекции, когда антибактериальная терапия оказывает воздействие на гонококк, но накопление аутоантител в эпителиальных клетках мочеиспускательного канала способствует возникновению упорных стафилококковых уретритов. Ассоциации бактериальной инфекции с трихомонадами также приводят к затяжному течению заболевания, требующему сочетания неспецифического лечения с назначением средств для терапии трихомоноза.
Симптоматика и клиническое течение. Несмотря на то, что многие инфекционные уретриты могут передаваться половым путем, инкубационный период для большинства из них остается неизвестным. Вероятно, его длительность очень разнообразна: от нескольких часов при аллергических и инфекционно-аллергических до нескольких месяцев - при вирусных и других уретритах. Различают 3 основные формы уретритов по степени выраженности клинических признаков: острые, торпидные и хронические [Порудоминский И. М., 1963].
Острый уретрит характеризуется обилием выделений, которые свободно вытекают из уретры; на головке полового члена они могут ссыхаться в желтоватые корки. Губки уретры становятся ярко-красными, отечными, слизистая оболочка мочеиспускательного канала несколько выворачивается наружу. При пальпации уретра представляется утолщенной и болезненной; особенно это заметно при периуретрите. Пораженные крупные парауретральные железы обнаруживаются в виде мелких, похожих на песчинки образований. Резко выражены субъективные расстройства: жжение и боли в самом начале мочеиспускания во время растягивания уретры проходящей мочой. Первая порция мочи мутная, может содержать крупные нити, медленно оседающие на дно сосуда.
Отягощающими факторами являются гипо- и эписпадии, наличие парауретральных ходов. На высоте развития уретрита иногда можно отметить грибовидное увеличение головки полового члена, что связано, по-видимому, с воспалением кавернозного тела уретры. Вследствие парауретрального рубцевания может появиться искривление полового члена во время утренней (спонтанной) эрекции.
При поражении заднего отдела уретры клиническая картина меняется, количество выделений несколько уменьшается, резко увеличивается частота мочеиспусканий, в конце их возникает резкая боль, иногда появляется кровь.
Клиническая картина торпидного и хронического уретрита одинакова. Субъективные расстройства выражены, как правило, очень слабо: характерны явления дискомфорта, парестезии, зуд в уретре, особенно в области ладьевидной ямки. У некоторых больных эти явления могут иметь отрицательную эмоциональную окраску, что связано с особенностями переживания самого заболевания. Свободные выделения из уретры отсутствуют, может быть слипание губок уретры. В первой порции мочи, обычно прозрачной, могут плавать и оседать на дно мелкие нити. При вышеуказанных симптомах в первые 2 мес уретрит называют торпидным, при дальнейшем течении - хроническим.
В обследовании больного уретритом основными методами являются бактериоскопический, бактериологические и клинические. Бактериоскопический метод включает исследование выделений из уретры при помощи окраски (по методу Грама, Романовского-Гимзы и др.) и предназначен главным образом для выявления микробов и простейших. Для обнаружения трихомонад, помимо окраски вышеназванными методами, применяется исследование нативных препаратов. При этом пользуются изотоническим раствором натрия хлорида, а также раствором Рингера - Локка [Клименко Б. В., 1976], в котором трихомонады остаются подвижными в течение 10 ч и более и менее подвержены температурным влияниям по сравнению с пребыванием в изотоническом растворе натрия хлорида. При помощи разных окрасок можно выявить микробные ассоциации. Помимо микробов и простейших, выявляются клеточные элементы (лейкоциты, эпителиальные клетки) и слизь, оценка которых позволяет уточнить этиологические и патогенетические факторы уретрита. Например, обнаружение в большом количестве эозинофилоцитов позволяет косвенно предполагать аллергический компонент воспаления. Проводятся также исследования для обнаружения гонококка.
При уточнении этиологического фактора уретрита необходимы питательные среды. В зависимости от поставленной цели меняется их состав. Более сложным оказывается выявление хламидий, для которых требуется культура переживающих тканей.
Клинические исследования включают многостаканные пробы, уретроскопию. Они предназначены для уточнения характера поражения слизистой оболочки, наличия осложнений (простатитов, везикулитов, воспаления бульбоуретральных желез и др.). Гистологические методы применяются редко. При выраженной остроте процесса уретроскопия противопоказана, но при торпидном и хроническом течении оказывается очень полезной. Проводя сухую уретроскопию, можно обнаружить морганиты, литтреиты и инфильтраты (мягкий и твердый).
Морганиты (воспаление lacunae urethrals) проявляются яркой красной окраской, количество их зависит от индивидуальных особенностей строения уретры и активности патогенного агента. Довольно часто они встречаются при торпидных уретритах, иногда на фоне инъецированных сосудов близлежащих участков уретры.
Причиной морганитов могут быть литтреиты (воспаление парауретральных желез). На месте выводных протоков появляются красные пятна, при легком надавливании может возникнуть очень маленькая капля гноя (так называемый открытый аденит). Литтреиты очень часто встречаются как при торпидных, так и при хронических уретритах.
Мягкий инфильтрат встречается преимущественно при хроническом уретрите, поражает, как правило, отдельные участки слизистой оболочки. На этих местах мочеиспускательный канал остается сомкнутым, исчезает сосудистый рисунок - слизистая оболочка красного цвета, иногда кровоточит, мелкие складки исчезают, крупные резко выражены.
Твердый инфильтрат в основном бывает при хроническом уретрите, канал зияет, слизистая оболочка очень бледна, сосудистый рисунок незаметен. Исходом твердого инфильтрата может быть стойкое сужение уретры - стриктура. При ее образовании уретроскоп встречает непреодолимое препятствие.
При мягком инфильтрате можно заметить образование молодой фиброзной ткани, при твердом она преобладает. Следовательно, это есть 2 фазы одного и того же процесса. Помимо вышеназванных изменений, в уретре могут быть обнаружены полипы, остроконечные кондиломы, ангиомы, петехии, инородные тела, злокачественные новообразования и др.
Важным является обнаружение твердого шанкра уретры. В область пораженных парауретральных желез антибиотики проникают, по-видимому, с трудом. Возрастные изменения слизистой оболочки проявляются в стойком ее побледнении, уменьшении блеска, сглаженности lacunae urethrales.
Имеет значение двухстаканная проба. Многостаканные пробы (Томпсона, Вольбарста и др.) применяются в основном для исследования добавочных половых желез, однако имеют большое значение для исследования уретры, например для дифференцировки лейкоцитов уретральных от предстательных. Для обнаружения стриктур и других изменений применяют уретрографию.
Бактериальные уретриты вызываются стафилококками, стрептококком, Е. coli, энтерококками и другими микробами, которые могут существовать в мочеполовой системе здоровых людей. Поэтому их можно считать условно-патогенными возбудителями. Помимо этого предполагается возможность внедрения микробов, которые ранее не существовали на слизистой оболочке уретры.
Условиями, предрасполагающими к развитию бактериальных уретритов, являются: 1) изменение соотношения в симбиозе микробов, которое может быть вызвано как общим, так и местным применением антибиотиков; это обычно длительный процесс, наблюдающийся у лиц, которым в течение продолжительного времени вводились антибиотики по поводу уретрита невыявленной этиологии (therapia ex juvantibus); 2) изменения слизистой оболочки, возникающие в связи с возрастом, эндокринными нарушениями (например, диабетическими) и др.; 3) попадание на слизистую оболочку уретры микробов при лабиооро- и ректогенитальных половых контактах и др. Такая же бактериальная флора встречается при постгонорейных уретритах.
Установление этиологического фактора у больных бактериальными уретритами представляет значительные трудности. Косвенно на предполагаемого возбудителя указывает перманентность его выявления бактериоскопически и бактериологически при каждом обострении заболевания. Также существенным является исчезновение этого микроба после клинического излечения.
Большие трудности для диагностики представляют уретриты, обусловленные бактериями рода Neisseria, близкими по своим свойствам к гонококкам. К ним относятся N. catarrhalis, N. meningitidis и др. Они отличаются меньшей избирательностью по отношению к питательным средам, а также ферментативной активностью к сахарам. Neisseria gonorrhoeae активна с глюкозой и индифферентен к мальтозе и сахарозе. N. meningitidis активен с глюкозой и мальтозой, N. catarrhalis - с вышеназванными сахарами неактивен. Инкубационный период при этих уретритах не установлен; они протекают торпидно с относительно скудными клиническими проявлениями, но иногда возможны и острые формы.
Уретрит, вызванный микоплазмами (урогенитальный микоплазмоз). Возбудителем этого заболевания является М. hominis, предполагается существование М. urealitis, обладающей тропизмом к половым органам. Микоплазма отличается от бактерий пластичностью наружной мембраны. Отсюда полиморфизм и возможность прохождения через бактериальные фильтры. Для роста микоплазм тканевые среды не являются необходимыми, как, например, для хламидий. Они растут на плотных питательных средах с добавлением лошадиной сыворотки. Следовательно, обнаружение микоплазм возможно в большинстве бактериологических лабораторий.
По-видимому, это заболевание передается половым путем, обнаруживаются микоплазмы у половых партнерш, страдающих воспалительными заболеваниями мочеполовых органов [Тиктинский О. Л., 1984]. Микоплазмоз может быть причиной бесплодия как у женщин, так и у мужчин. При этом заболевании, так же как и при болезни Рейтера, длительность инкубационного периода остается неясной.
Микоплазматический уретрит отличается полным отсутствием какой-либо специфичности, поэтому поиски микоплазмы следует проводить при многих длительно протекающих, торпидных уретритах, при которых обнаруживаются, например, трихомонады и другие предполагаемые возбудители. Следует также иметь в виду возможность микоплазматических скрыто протекающих орхитов, эпидидимитов, приводящих к бесплодию. Иногда у супругов, страдающих микоплазмозом, можно наблюдать энтероколиты неясной этиологии [Кушнев Ю. А., 1980]. Весьма вероятно сочетание микоплазматического уретрита с пиелонефритом и циститом. Половые партнерши, жены больных страдают цервицитом, циститом, пиелонефритом. Беременность у них заканчивается выкидышем. Обнаружение микоплазм у одного из партнеров является сигналом для обследования второго. При этом инициативу должен проявлять врач. Условия для выявления микоплазм в моче в настоящее время имеются. Каждая женская консультация имеет возможность и должна направлять мочу каждой беременной для исследования на микоплазмы, особенно при угрозе выкидыша или наличии его в анамнезе.
Мысль о возможности микоплазмоза у больного уретритом должна привести уролога, андролога и венеролога к необходимости тщательного сбора анамнеза у жены, половой партнерши больного мужчины, к контакту с женской консультацией. В последующем потребуется и одновременное лечение половых партнеров.
Герпетический уретрит вызывается возбудителем, относящимся к группе ДНК-вирусов, может (но не обязательно) передаваться половым путем, как при обычных половых сношениях, так и при лабиоорогенитальных контактах. Длительность инкубационного периода точно не установлена, предполагается также пребывание вируса в латентном состоянии, в настоящее время связь вируса герпеса с неопластическими процессами в предстательной железе дискутируется.
Начальные симптомы герпетического уретрита заключаются в чувстве жжения, дискомфорте во время мочеиспускания. Часто можно наблюдать кожные проявления заболевания в области головки и тела полового члена и в других местах. На коже появляются группы напряженных полусферических мелких пузырьков, на месте вскрытия которых остаются болезненные эрозии. Не исключена возможность нахождения вируса в других органах мочеполовой системы и в других местах. В течение последнего десятилетия приводятся данные о синхронном обострении простатита, уретрита, кожных проявлений.
Особенностью течения герпетического уретрита является чрезвычайно упорное его рецидивирование. Заболевание может продолжаться десятки лет, обостряясь без замеченной периодичности. У некоторых пациентов роль охлаждения или перегревания тела становится заметным фактором в развитии рецидива заболевания.
Чаще всего длительность одной вспышки рецидива заболевания находится в пределах 1-2 нед, однако она может быть пролонгирована нерациональной терапией. Например, применение кортикостероидной мази не только углубляет и расширяет кожные эрозии, но и способствует ухудшению течения герпетического уретрита. На слизистой оболочке уретры могут быть пузырьки, аналогичные таковым на коже, но обнаружить их там не удается, так как уретроскопия в остром периоде противопоказана. Однако иногда при уретроскопии на слизистой оболочке уретры можно обнаружить очень мелкие и болезненные эрозии на фоне инъецированных сосудов.
Кондиломатоз уретры вызывается вирусной инфекцией, которая может быть как самостоятельной, так и сопутствовать гонорее. Остроконечные кондиломы - папилломатозные разрастания размерами от точечных до 0,8 X 0,3 см и более - появляются на головке полового члена, у женщин - во влагалище. Наиболее частая их локализация - у наружного отверстия уретры. Кондиломы появляются на слизистой оболочке внутреннего листка крайней плоти, на головке, венечной бороздке, на мокнущих участках кожи, в ладьевидной ямке уретры. Возможно тотальное распространение кондилом на половые органы, мочевой пузырь.
Течение заболевания упорное.
Лечение часто оказывается малоэффективным, и кондиломатоз рецидивирует.
Хламидийный уретрит и болезнь Рейтера. В связи с улучшением способа лабораторной диагностики хламидийной инфекции вновь возрос интерес к болезни (синдрому) Рейтера. При этом заболевании уретриты сочетаются с конъюнктивитами, гонитами, поражениями внутренних органов и кожи. В зависимости от времени появления того или другого симптома или степени его выраженности больные обращаются к вышеназванным специалистам.
Этиология остается мало изученной. Предполагается, что возбудителем его является Chlamidia urogenitalis на основании того, что она обнаруживается у половых партнеров. Однако болезнь Рейтера у женщин встречается исключительно редко, поэтому вполне закономерно предположить, что у больных мужчин имеются некоторые генетические дефекты, связанные с полом (возможно, иммунологические).
Особенностью болезни Рейтера является зависимость от некоторых других инфекционных заболеваний. Сам Рейтер описал этот синдром у больных дизентерией. В дальнейшем оказалось, что эта болезнь может возникать, и не редко, у больных гонореей. Во время пенициллинотерапии у больных развертывается полный симптомокомплекс этого заболевания. Поэтому может оказаться реальным предположение о том, что возбудитель болезни Рейтера становится патогенным только тогда, когда вступает в комплексную связь с другими микробами. Косвенно это подтверждается обнаружением Сl. oculogenitalis у 5% здоровых мужчин и женщин.
Болезнь Рейтера чаще начинается уретритом, протекающим торпидно, с небольшим количеством жалоб. Выделения из уретры скудные, иногда имеют белесоватый оттенок. При микроскопическом исследовании, наряду с лейкоцитами, обнаруживается большое количество эпителиальных клеток. Характерна многоочаговость поражения мочеполовой системы (вяло протекающие простатиты, везикулиты, эпидидимиты, воспаления бульбоуретральных желез; возможны также нарушения сперматогенеза). При уретроскопии обнаруживаются тусклость, белесоватость слизистой оболочки, слабо выраженный мягкий инфильтрат.
Поражаются суставы, одновременно сразу несколько. Особенно часто наблюдается воспаление голеностопных, коленных суставов и позвоночника. Весьма существенным признаком являются болезненные точки в местах прикрепления сухожилий в области крупных, а иногда мелких суставов, которые обнаруживаются пальпаторно. Интенсивность воспаления конъюнктивы варьирует, может оказаться переходящим симптомом в развитии заболевания, иногда отмечают ее своеобразную "бархатистость". В то же время кожные высыпания могут оказаться более специфичными, чем вышеописанные уретриты, гониты и конъюнктивиты. На головке полового члена, крайней плоти иногда бывают полициклические поверхностные эрозии, очень напоминающие герпетические высыпания (так называемый баланопостит). На коже подошв и в других местах возникают характерные папулопустулезные высыпания, напоминающие пустулезный псориаз либо папулезные сифилиды. Поражения внутренних органов разнообразны; чаще, по-видимому, бывают скрыто протекающие гепатиты.
Течение болезни Рейтера отличается чрезвычайной вариабельностью - возможны многочисленные рецидивы, не исключен летальный исход.
Микотические уретриты являются следствием антибиотикотерапии или эндокринных нарушений (например, сахарный диабет). У больных без эндокринных нарушений микотические уретриты как следствие проводимой терапии антибиотиками возникают относительно редко. Возбудителем микотических уретритов являются дрожжеподобные грибы, в отделяемом из уретры обнаруживается множество нитей псевдомицелия, заключенных в густую плотную слизь. Выделения из уретры могут быть густыми слизистыми, в первой порции мочи иногда заметны длинные, медленно оседающие на дно стакана нити. Поражения добавочных половых желез при микотических уретритах редки, но баланопоститы встречаются очень часто. При бактериоскопическом исследовании нити псевдомицелия обнаруживаются как на пораженной коже, так и в отделяемом из уретры.
Кандидозные уретриты у женщин являются следствием тотальных поражений половых органов Candida albicans, у мужчин чаще носят изолированный характер. Поражение половых органов и мочевых путей грибами в настоящее время является следствием широкого применения антибиотиков. Кандидозные уретриты встречаются сравнительно редко. Клинически они проявляются так же, как и все микотические.
Диагностика основывается на выявлении С. albicans в выделениях из уретры при прямой микроскопии нативных и окрашенных препаратов. Обнаружение возбудителей при бактериологических посевах менее показательно, так как, по данным И. И. Ильина (1986), С. albicans высевается из уретры у 2-4% здоровых мужчин.
Лечение неспецифических уретритов должно быть этиотропным и патогенетическим. В отличие от других урологических заболеваний в терапии бактериальных и вирусных неспецифических уретритов многое зависит от эпидемиологических мероприятий по санации очага повторного заражения, которым могут быть половые партнерши.
При микробных формах этиотропная терапия возможна только при бактериологическом выявлении возбудителя. Вирусные неспецифические уретриты лечат с учетом чувствительности возбудителей. При кандидозных уретритах герапия должна быть противогрибковой. Для обменных неспецифических уретритов этиотропными следует считать мероприятия, направленные на устранение нарушений обмена (фосфагурия со щелочной реакцией мочи, гиперкальциурия и оксалурия, уратурия, цистинурия). Травматические и "опухолевые" уретриты могут быть излечены при устранении этиологических факторов. В первом случае чаще всего ими являются катетеризация или инструментальные исследования, которые должны проводиться по показаниям и наиболее щадящим способом. Лечение неспецифических уретритов должно быть и патогенетическим, заключающимся в устранении анатомических и других факторов, предрасполагающих к развитию этого заболевания. Среди них - стриктуры уретры, гнойные заболевания отдельных парауретральных железок, расположенных в подслизистом слое парауретры, и valvae fossae naviculars в висячей части уретры у мужчин, парауретральных ходов и больших желез преддверия влагалища - у женщин. Патогенетическими следует считать и меры, направленные на повышение иммунореактивных способностей организма, которые могут быть общими и специфическими.
Лечение неспецифических уретритов должно быть общим и местным. Применение того или иного вида лечения во многом зависит от фазы и стадии заболевания. В острой фазе должны преобладать или быть единственными общие методы терапии; в хронической фазе заболевания местное лечение неспецифических уретритов занимает значительное место.
Наконец, лечение неспецифических уретритов должно подразделяться на медикаментозное, хирургическое и физиотерапевтическое.
Антибактериальная терапия проводится с учетом чувствительности выделенного микроорганизма, оказывая предпочтение при кокковой флоре полусинтетическим пенициллинам, при грамотрицательной флоре - антибиотикам широкого спектра действия. Эффективны сочетания антибиотиков с сульфаниламидами. Следует учитывать некоторый тропизм тетрациклинов и макролидов (эритромицин) к мужским половым органам. Подбирая препараты для лечения неспецифических уретритов, надо учитывать возможности нитрофуранов, особенно фуразолидона, достаточно активных и по отношению к простейшим, трихомонадам. Наибольшая сложность возникает при лечении стафилококковых уретритов, где встречаются штаммы бактерий, устойчивые ко всем антибиотикам и химиопрепаратам. Таким больным показано лечение стафилококковым анатоксином, стафилококковым γ-глобулином, вводимым внутримышечно (по 1-2 ампулы дважды с интервалом в 1-2 дня). Но и оно может оказаться неэффективным, и тогда следует получить аутовакцину и ввести ее двукратно.
В лечении уретритов, вызванных вирусами и вирусоподобными микроорганизмами, простейшими (хламидиями, микоплазмами), следует исходить из того, что наибольшее воздействие на них оказывает антибиотики из группы тетрациклинов и эритромицин, а также триметоприм в сочетании с сульфаниламидами, что представлено в таких патентованных препаратах, как бактрим или его аналог бисептол. Такая же лечебная тактика должна проводиться и при так называемых амикробных уретритах, если нет возможности проведения бактериологических исследований на L-формы бактерий и микоплазмы и где исключить наличие этих возбудителей невозможно. При хламидийных уретритах назначается и декарис.
При синдроме Рейтера, где суставные поражения бывают настолько выраженными, что приводят к развитию анкилозов, показана терапия кортикостероидами. Назначаются курантил, метиндол (индометацин).
Антибактериальное лечение может оказаться неэффективным, если не применяются методы неспефической иммунотерапии. К ним относится назначение метилурацила (метацила) по 0,5 г 3 раза в день или пентоксила по 0,2 г 4 раза в день курсами по 1 ½-2 нед, которые при необходимости можно повторить. Аутогемотерапия также способствует повышению реактивности организма. Большой эффект стимулирования имеет лактотерапия, которая заключается во введении кипяченого (стерильного) свежего коровьего молока внутримышечно через день, начиная с 2 мл. Дозу однократной инъекции каждый раз увеличивают на 2 мл. Всего производят 3-4 инъекции. Реакция организма на парентеральное введение белка бывает неоднозначной. У некоторых больных уже после первой инъекции появляется озноб, повышается температура тела. У таких больных уже можно начинать общее антибактериальное лечение, повторив инъекцию не более 1 раза спустя 1-2 дня не в повышенной, а в той же дозе. Возможно и назначение пирогенала, а так как все больные уретритами лечатся амбулаторно, то ежедневное введение его возможно в условиях дневного стационара в поликлинике. Вместо пирогенала можно применять продигиозан по 0,05 мкг через каждые 3-4 дня внутримышечно, при начальной пробе на индивидуальную переносимость в дозе 0,025 мкг, всего на курс 3-4 инъекции.
В лечении хронических неспецифических и гонорейных простатитов, хронической гонореи много общего, и потому при наличии осложнений больному неспецифическим уретритом опытным венерологом может быть оказана более квалифицированная помощь, чем в урологическом кабинете поликлиники.
В хронической фазе заболевания и реже - в подострой показано местное лечение. При введении в уретру лекарственных веществ надо помнить о том, что вследствие хорошей васкуляризации подслизистого слоя ее слизистая оболочка обладает большой всасывательной способностью. Промывания уретры проводят растворами фурацилина 1:5000, ртути оксицианата 1:5000, серебра нитрата 1:10000, протаргола 1:2000 и др. В последнее время инсталляции в уретру и промывание ее стали производить 1% раствором диаксидина, а также гидрокортизона по 25-50 мг в глицерине или в вазелиновом масле. Н. Vogler (1980) отмечает положительные результаты при инсталляции в уретру дезинфицирующего раствора "Instillagel R".
Особенности лечения отдельных видов неспецифических уретритов. Терапия больных бактериальными уретритами аналогична противогонорейной. Из антибиотиков наиболее эффективны бензилпенициллин, ампициллин, левомицетин, в случае неудачи можно применить эритромицин; не оказывают лечебного действия полимиксины, канамицин, стрептомицин. При лечении вышеназванными антибиотиками необходимо применять местную терапию (промывания раствором калия перманганата, инстилляции растворов протаргола и других препаратов, применяемых для лечения гонорейных уретритов).
Для предотвращения развития устойчивости к антибиотику желательно предварительно назначать 1% раствор метиленового синего по 30 мл per os за 3-4 ч до первого приема антибиотика [Кушнев Ю. А., Колуканов И. Е., 1979].
Ю. А. Кушневым и К. П. Кашкиным (1980) для лечения гонореи предложен метод многопольного введения гоновакцины в камфорно-масляном адъюванте. Согласно данным Ю. А. Кушнева (1981), он может оказаться полезным при лечении больных бактериальными специфическими уретритами.
Уретрит, вызываемый Corynebacterium vaginale, ранее называемой гемофильной палочкой, редко принимает острое течение; как правило, это торпидно развивающийся процесс. Выделения из уретры появляются при длительном воздержании от мочеиспускания, отличаются белесоватостью. При бактериоскопии обнаруживается много палочек, имеющих тенденцию располагаться на поверхности эпителиальных клеток. Контуры последних могут быть несколько деформированными, вероятно, вследствие лизиса протоплазмы возбудителем. В посеве обнаруживается рост С. vaginale. При уретроскопии заметны тусклость слизистой оболочки на некоторых участках, интенсивная гиперемия, слабо выраженная мягкая инфильтрация.
Лечение бактериального уретрита, вызванного С. vaginale, проводится эритромицином по 2 таблетки (0,5 г) 3 раза в течение 1 нед. Одновременно назначают инстилляции в уретру 2% раствора борной кислоты ежедневно. Вследствие того, что С. vaginale часто вызывает воспаление мочеполовых органов женщин, необходимо синхронное лечение мужа. При лечении уретритов, причиной которых могут быть стафилококки, применяется иммунотерапия (введение стафилококковой вакцины внутрикожно) в камфорно-масляном адъюванте по методике, аналогичной таковой при лечении уретритов, вызванных псевдогонококками. Наиболее эффективными антибиотиками являются фузидин, линкомицин, цефалоридин. При стрептококковых уретритах наиболее целесообразно применение пенициллинов, эритромицин и олеандомицин применяют при неудачах предыдущего лечения больного.
Имеются следующие общие особенности лечения бактериальных уретритов: 1) при условной патогенности возбудителя надо применять местную терапию в одной из вышеперечисленных форм; 2) следует учитывать возможное предрасположение к данному заболеванию, для этого пожилым пациентам можно назначить внутрь витамины А, Е, B1 3-недельными курсами вечерних приемов; 3) если предполагается аллергический компонент бактериального уретрита, который выявляется наличием эозинофилоцитов в мазках отделяемого из уретры, то для местной терапии желательно пользоваться препаратами с наименьшими аллергическими свойствами, следует избегать риванола, фурацилина, АСД ф. 2 и некоторых других. В этом отношении наиболее рациональны растворы борной кислоты, ртути оксицианида, калия перманганата и некоторые другие.
При герпетическом уретрите общая терапия тетрациклинами уменьшает длительность рецидива, но не предотвращает развития следующего. Есть наблюдения относительно действия антибиотиков из группы аминогликозидов - гентамицина и амикоцина. В настоящее время проводится также введение аутовакцины, однако она далеко не всегда эффективна, в нашей практике был пациент с многолетним существованием кожного герпеса и уретрита, высыпания на коже выступали на месте аутоинокуляции и рецидивировали неизменно при очередном обострении герпетического уретрита. У половых партнерш больных герпетическими уретритами часто обнаруживаются длительно протекающие эндоцервициты, также весьма устойчивые к проводимой терапии.
У больных микотическими уретритами применяются антигрибковые препараты. Назначаются леворин по 500000 ME 3 раза в день внутрь в течение 10 дней, причем при необходимости курс повторяется, а также нистатин по 500000 ME 3-4 раза в день внутрь или по 250000 ME 6-8 раз внутрь, калия йодид.
Местное лечение при микотических уретритах более эффективно, так как нити гриба, окруженные слизью, защищены от воздействия антибиотика, даваемого per os. В этих случаях желательно применение тампонад по Вашкевичу либо инстилляций вышеназванных антибиотиков с одновременным применением натрия гидрокарбоната, растворяющего слизь. Применяются для местного лечения также канестен и другие препараты. Другие грибы, например актиномицеты, иногда вызывают уретриты, как правило, вторичные, развитие которых зависит от основного очага поражения.
Хороший эффект наблюдается при местном лечении леворином по схеме, предложенной И. И. Ильиным (инсталляции раствора леворина по 100000 ЕД на 1 мл 2 раза в сутки в течение 5 дней).
При возникших осложнениях могут потребоваться и хирургические методы лечения. Стриктуры уретры являются показанием к бужированию, которое можно сочетать с инстилляцией 64 ЕД лидазы и подкожным введением препарата в той же дозе 1 раз в день курсами по 10-20 дней. И. И. Ильин (1976, 1986) рекомендует эндоуретральную электрокоагуляцию парауретральных желез при их гнойном воспалении. При остроконечных кондиломах уретры и головки полового члена показана электрокоагуляция, а при распространенном поражении крайней плоти целесообразно произвести циркумцизию. Тем не менее кондиломатоз нередко рецидивирует. Учитывая вирусную природу заболевания и половой путь его распространения, при кондиломах полового члена показаны обследование и лечение половой партнерши, которая, как правило, страдает цервицитом. G. Stachler (1980) применил для лечения кондиломатозного уретрита неодимовый лазер. Целесообразно проводить комбинированное лечение, которое должно включать и физиотерапевтические методы (УВЧ, диатермия, электрофорез антибиотиков, горячие ванны). Физиотерапия особенно показана при наступивших осложнениях (простатите, эпидидимите), лечение которых изложено в соответствующих главах. При лечении неспецифических уретритов исключаются половые сношения, спиртные напитки, пряности, острые приправы.
В связи с неопределенностью прогноза у некоторых больных наступает изменение личности. Нарушения психики включают признаки уретрита в систему бредообразования. Такие больные нуждаются в психотерапии, в назначении нейро- и психотропных препаратов. У единичных больных могут появляться суицидные мысли. Летальные исходы наблюдаются лишь при синдроме Рейтера, и то они связаны в основном с непереносимостью антибактериальных препаратов и с нераспознанным при жизни поражением печени. Комбинация антибиотиков с сульфаниламидными препаратами при болезни Рейтера весьма нежелательна.
Следует еще раз отметить сложность распознавания этиологических и патогенетических факторов неспецифических уретритов и, следовательно, невозможность проведения этиотропного и патогенетического лечения.
В зависимости от успехов микробиологии, вирусологии описываются все новые и новые возбудители неспецифических уретритов. Однако насколько они действительно патогенны - покажет время.
Специфические уретриты. Гонорейные уретриты. Возбудителем гонореи является гонококк из рода Neisseria. Он был открыт в 1879 г. А. Нейссером при помощи анилиновых красителей. Бокхардт и Бумм (1886-1887) получили гонококк в культуре и изучили его культуральные свойства. Гонококк Нейссера по морфологическим свойствам - это диплококк, располагающийся внутриклеточно и внеклеточно, грамотрицателен. При хроническом течении гонореи, а также при недостаточном воздействии антибиотиков микробы могут становиться неодинаковыми по величине и форме.
Гонорея - заболевание, передающееся при половых сношениях, относящееся к венерическим болезням. Наиболее часто она возникает после генито- генитальных, но может быть и после орогенитальных и аногенитальных контактов. Встречается также бытовой путь заражения - в толстом слое на бытовых предметах гонококк может сохраняться жизнеспособным до 24 ч. Инкубационный период длится около 3-4 дней, в настоящее время имеется тенденция к его удлинению.
В зависимости от длительности заболевания и выраженности симптомов различают свежую, если заражение произошло в пределах 2 мес, и хроническую, если заражение произошло раньше, формы гонореи. Различают 3 варианта (формы) свежей гонореи: 1) острый, при котором имеются обильные выделения из уретры с резкой дизурией; 2) подострый - при нем также много выделений из уретры, но почти полностью отсутствуют дизурические симптомы; 3) торпидный, характеризующийся полным отсутствием субъективных явлений и, что очень важно, незаметными выделениями из уретры, которые могут обнаруживаться случайно. Хроническая гонорея может протекать подобно торпидной, а в стадии обострения - как один из двух острых вариантов свежей.
При заражении гонококк попадает в ладьевидную ямку и оттуда начинает распространяться по уретре пассивно, так как не обладает способностью к самостоятельным движениям. Одним из первых симптомов является дискомфорт в уретре при длительной задержке мочеиспускания, затем отмечаются серовато-желтые (смесь эпителиальных клеток, слизи и лейкоцитов), позднее - желтые гнойные выделения. Первая порция мочи мутнеет, становятся видны уретральные нити - длинные, белесоватые, оседающие на дно, вторая порция мочи остается прозрачной.
В начале акта мочеиспускания больной отмечает резкую быстро исчезающую боль. Она вызвана раздвиганием воспаленной уретры струей мочи, во время этого короткого периода возникает боль. Вся передняя часть уретры поражается гонококком в течение приблизительно 2 нед, после чего становится возможным поражение задней части уретры. Одним из первых признаков перехода гонококка за наружный сфинктер является императивность позыва на мочеиспускание, к которому быстро присоединяется учащенное и болезненное в конце акта мочеиспускание. Боли в конце мочеиспускания объясняются давлением поперечнополосатых мышц промежности на воспаленную заднюю часть уретры, становятся также болезненными эякуляции. Моча мутнеет в обеих порциях. Гонорейная инфекция из заднего отдела уретры может распространяться в предстательную железу через отверстия ее выводных протоков, которые не имеют мышечных жомов. Гонококк поражает также семенной холмик, располагающийся в задней части уретры, и проникает далее в семявыводящие пути. Здесь надо указать, что иногда встречается очень короткий период, во время которого воспаление семявыносящего протока может дать развернутую картину абдоминальных симптомов.
При хроническом течении вне фазы обострения, а также при торпидном варианте свежей гонореи выделения из уретры могут быть очень небольшими. Обе порции мочи остаются прозрачными, но, как правило, можно обнаружить мелкие, иногда более крупные, плавающие и медленно оседающие на дно нити. Они могут быть содержимым парауретральных желез либо выводных протоков предстательной железы.
При уретроскопии выявляются признаки мягкого, твердого, переходного инфильтратов, воспаление уретральных лакун, парауретральных желез. При наличии у больного парауретральных ходов возможно их поражение гонококком, при этом можно заметить ассимметрию губок наружного отверстия уретры, одна из которых может быть более яркой и более отечной, чем другая.
Лечение гонорейного уретрита включает прежде всего применение антибиотиков. При этом наиболее эффективным остается пенициллин, несмотря на то, что применяемая в настоящее время излечивающая доза увеличена в 10 раз по сравнению с дозами 20-летней давности. Это объясняется тем, что гонококк с годами приобретает устойчивость к проводимой терапии антибиотиками. В лечении гонорейного уретрита используется пенициллин либо бициллин в дозе 4-6 млн ME. Колебания в величине дозы зависят от массы тела больного, а также от уровня поражения мочеиспускательного канала. При заднем уретрите становится возможным поражение выводных протоков предстательной железы, поэтому доза может быть увеличена до 6 млн ME пенициллина и более. При непереносимости пенициллина больному назначают доксициклин либо его аналоги по схеме: первых прием - 0,2 г, затем через 12 ч по 0,1 г в течение 1 нед. По соответствующим схемам применяют целый ряд других антибиотиков, упоминаемых в инструкциях по лечению и профилактике гонореи, утвержденных Минздравом СССР.
По поводу местного лечения уретры при острой гонорее в настоящее время существуют два мнения. Согласно первому, больной при лечении антибиотиками в достаточных дозах в местном лечении не нуждается. Это нашло отражение в соответствующих инструкциях. Однако при этом варианте лечения у 20% больных остаются постгонорейные уретриты, вызванные условно-патогенными микроорганизмами, которые активируются после исчезновения гонококка. Поэтому желательно после резкого уменьшения количества выделений из уретры, что происходит на 2-3-й день лечения, провести больному 5-6 промываний уретры раствором калия перманганата 1:10000. Более сложным является лечение больных хронической гонореей, а также с торпидным вариантом свежей гонореи. При этом используют антибиотики, иммунотерапию, а также местное лечение. Выбор формы местного лечения (промывания, инсталляции, передние тампонады по Вашкевичу, массаж уретры на буже и т. д.) производится после топической диагностики. Например, при слабо выраженном мягком инфильтрате можно применять инсталляции либо промывания уретры, при затяжном течении можно проводить передние тампонады и т. д. При местном лечении применяют калия перманганат, фурацилин, риванол, борную кислоту и целый ряд других препаратов. Для иммунотерапии используют гоновакцину, пирогенал, продигиозан, внутримышечное введение молока. К. П. Кашкиным, Ю. А. Кушневым, Ф. А. Марченковой, А. С. Чубаровой, Д. В. Гурьевым (1981) предложено введение гоновакцины в камфорно-масляном адъюванте. Гоновакцину вводят однократно в 4 поля внутрикожно из расчета 125 млн микробных тел на одно место. При рецидиве заболевания требуется замена антибиотика; увеличение дозы предыдущего антибиотика не оказывает лечебного действия.
В связи с социальной опасностью гонореи лечение ее проводится в специальных учреждениях (КВД). Одной из задач, поставленных перед диспансерами, является активное противодействие распространению венерических заболеваний - сифилиса и гонореи. При этом выделяют и привлекают к лечению источники заражения, а также контактных. Лечение гонореи для больного считается безусловным; уклонение от него, а также сокрытие лиц, с которыми были половые связи во время болезни, влекут за собой уголовную ответственность.
Гонорея в настоящее время по-прежнему остается распространенным заболеванием. Для этого существует много причин, но больных гонореей было бы значительно больше, если бы для борьбы с ней не применялся диспансерный метод. Существованию венерических болезней способствуют добрачные и внебрачные половые связи, особенно возникшие под влиянием алкоголизации. Важной причиной венерических болезней можно считать значительные миграционные процессы, во время которых перемещаются большие контингенты людей (новостройки, переселения и др.).
Для профилактики венерических болезней имеется несколько путей. Один из них - тщательная проверка критериев излеченности перенесенной гонореи. Для этого применяется гоновакцина, введение металлических бужей, химические препараты и т. д. С другой стороны, проводится массовая санитарно-просветительная работа, главной целью которой служит широкое ознакомление молодежи и других контингентов населения с причинами распространения венерических болезней, их профилактикой.
Трихомонадный уретрит (трихомоноз) - заболевание, вызываемое Trichomonas vaginalis, но, вероятно, гиперболизирована его значимость в современной картине распространения уретритов. В начале 60-х годов трихомонадные уретриты обнаруживались у 2/3 обращавшихся в поликлиники и КВД больных с заболеванием уретры, в конце 70-х годов - примерно у ½. Такая распространенность трихомоноза объясняется несовершенством определения истинного этиологического фактора заболевания, относительной легкостью обнаружения трихомонад. По-видимому, у значительного числа больных трихомоноз является сопутствующим заболеванием. В настоящее время нет оснований считать трихомонаду таким безусловно-патогенным возбудителем, как, например, гонококк.
Различают 2 основные формы трихомоноза: истинную, при которой трихомонады являются единственным патогенным фактором, и смешанные формы, где трихомонады осложняют течение другого заболевания.
Истинный трихомоноз характеризуется довольно четким инкубационным периодом - около 10 дней. В начале заболевания на первый план выступают субъективные расстройства - парестезии в области головки полового члена (зуд, жжение, ощущение ползания мурашек). Зуд слизистых оболочек - очень редкое явление, при истинном трихомонозе встречается почти постоянно. Уже в первые дни заболевания в первой порции мочи при встряхивании обнаруживается много мелких пузырьков, медленно поднимающихся кверху. Это объясняется тем, что в уретре начинает скапливаться густая слизь, которая обволакивает пузырьки воздуха. Однако такая же картина может наблюдаться в начальной форме аллергических уретритов, а также при большом количестве либидозной слизи. Затем появляются выделения, сначала слизистые, а затем слизисто-гнойные. Они могут быть обильными, имеют желтоватый цвет, практически не отличаются от выделений при остром гонорейном уретрите. Спустя 3-4 нед от начала заболевания острые явления стихают, и уретрит приобретает торпидное течение.
Из осложнений следует указать на воспаление выводных протоков предстательной железы.
При бактериологическом исследовании обнаруживается большое количество трихомонад, окруженных густой и плотной слизью, которая мешает, по-видимому, их активному передвижению.
При истинном трихомонозе применяется метронидазол (синонимы: флагил, трихопол, клион) по двум схемам: 1) 2-дневный курс (по 0,75 г 4 раза в день); 2) в первые 4 дня дается по 0,25 г 4 раза в день, в последующие 3 дня - по 0,25 г 3 раза в день. Применяется также фасижин по 0,5 г 4 раза в день с интервалом 15 мин начиная сразу после еды или внутривенно.
При показаниях, если выделения из уретры исчезают медленно, целесообразно промывать уретру раствором ртути оксицианида 1:5000... 1:1000 и других препаратов.
Если истинный трихомоноз приобретает затяжное течение, выделения из уретры становятся скудными, то местная терапия проводится согласно данным уретроскопического исследования. При назначении инстилляций желательно пользоваться предложенным грузинскими урологами методом лечения АСД ф. 2 (жидкость Дорохова) - 1% раствор в растворе фурацилина 1:5000... 1:8000.
Выделение второй формы, "смешанного трихомоноза", в значительной мере условно. Ее клиническое течение, лечение и прогноз зависят от основного фактора, вызвавшего заболевание.
Воспалительные заболевания предстательной железы
Терминология. В последние 1,5-2 десятилетия возникла новая терминология, касающаяся простатитов. Появился термин "асептический простатит", который рассматривается как стадия безбактериального течения после проведенного лечения. Однако у части больных абактериальный, или асептический, простатит является самостоятельной формой этого заболевания. Не всеми авторами различаются понятия асептического воспалительного заболевания предстательной железы и застойного, или конгестивного, простатита, описанного G. Posner (1869) и носящего его имя. А между тем застойный простатит Познера характеризуется не только отсутствием бактериальной флоры в секрете предстательной железы, но и наличием застоя в самой железе и в венах таза. Конгестивный, или застойный, простатит имеет ряд синонимов, среди них "простатоз", "простатоневроз", "токсическая гиперплазия предстательной железы" и др. S. Orland и соавт. (1985) пользуются в таких случаях и термином "простатодиния". Описывается и острая "гиперемия предстательной железы" (термин, предложенный Б. H. Хольцовым в 1928 г.), или простатизм, что, в сущности, является одной из форм острого заболевания предстательной железы. При этом выраженный отек предстательной железы распространяется на предстательную часть уретры, что проявляется прежде всего острой задержкой мочи. Простаторея и так называемая дефекационная простата есть не что иное, как описанная Б. H. Хольцовым атоническая форма хронического простатита, которая проявляется клинически безбактериальным течением и истечением секрета предстательной железы.
Однако застой секрета в предстательной железе при длительном половом воздержании и при отсутствии поллюций и мастурбаций может быть физиологическим. К.-К. Иоцюсом (1979) предложен способ иммунологической дифференциальной диагностики с застойным простатитом, где имеет место воспалительный, но не инфекционный процесс. Физиологический застой секрета предстательной железы автор весьма удачно назвал везикулопростатостазом.
Таким образом, в клиническое понятие "простатит" включается ряд различных по этиологии заболеваний и состояний предстательной железы, имеющих сходство в симптомах и течении, но требующих во многом различного подхода в выборе метода лечения, особенно этиотропного. Это инфекционные простатиты, которые могут быть бактериальными, вирусными, вызванными микоплазмами или грибами. Сюда входит и физиологический застой в предстательной железе, именуемый как "везикулопростатостаз". Исторически ранее появившийся термин "застойный, или конгестивный, простатит Познера", отражающий воспалительную, но застойную природу этого заболевания, можно считать другим проявлением этого заболевания. Д. В. Кан (1984) предлагает четко разграничить хронический простатит и нейровегетативную простатопатию - поражение предстательной железы, обусловленное нарушением ее иннервации и гемодинамики и имеющее сходную с этим заболеванием симптоматику.
Инфекционные простатиты могут быть неспецифическими, гонорейными, трихомонадными и туберкулезными.
Заболеванию простатитом подвержены мужчины наиболее трудоспособного и репродуктивного возраста - 20-45 лет. В последние десятилетия в связи с увеличением продолжительности жизни мужчин в развитых странах возраст больных этим заболеванием значительно увеличился (до 55 лет и более). Изменились представления о том, что аденома предстательной железы (парауретральных желез) не может возникнуть у больного, длительно страдающего хроническим простатитом. Больной может страдать одновременно и аденомой предстательной железы, и хроническим простатитом, тогда как клинически долгое время проявляется лишь одно из этих заболеваний. Течение простатита чаще не угрожает жизни больного, но отличается длительностью, малой эффективностью проводимой терапии и нарушениями половой функции [Юнда И. Ф., 1987]. Появление даже незначительных сексуальных нарушений у больных простатитом, особенно у молодых мужчин, служит источником больших переживаний и от сознания собственной неполноценности может привести к возникновению нервных расстройств и длительному лечению.
Хронический простатит нечасто приводит к опасным для жизни тяжелым осложнениям. Они могут иметь место лишь при острых гнойных простатитах, особенно при абсцессе предстательной железы и парапростатической флегмоне у больных, ослабленных тяжелыми интеркуррентными заболеваниями и прежде всего - сахарным диабетом. Исход длительно текущего хронического простатита в рубцевание с образованием рубцового сужения предстательной части уретры, называемого склерозом предстательной железы [Карпенко В. С., Романенко А. М., 1980; Карпенко В. С. и др., 1985], может привести к тяжелой форме почечной недостаточности. Такие наблюдения сравнительно редки или нечасто распознаются и требуют дифференциальной диагностики с аденомой или раком предстательной железы, стриктурой уретры и другими заболеваниями. В. С. Карпенко (1984) считает склероз предстательной железы "второй болезнью", т. е. осложнением, которое принимает значение самостоятельного заболевания.
Молодой и средний, наиболее трудоспособный возраст больных простатитом, снижение не только копулятивной, но и репродуктивной функции у части из них придают этому заболеванию социальную значимость.
Классификации. Неоднородность ранее предложенных классификаций объясняется различным подходом к этому заболеванию. По гистологической картине различают катаральные, фолликулярные, интерстициальные (паренхиматозные) и абсцедирующие простатиты. Клинико-морфологические соответствия стадий и клинических форм простатитов позволили ряду авторов использовать патологоанатомический принцип в классификациях этого заболевания, в основном при острых простатитах [Хольцов Б. H., 1928; Тиктинский О. Л., 1969, 1985; Keller J., 1958, и др.].
Классификации, предлагаемые нами, написаны с позиций этиологии и патогенеза, а также с учетом клинико-анатомических особенностей течения простатитов.
Этиотропные и патогенетические классификации
I. По этиологическим факторам.
1. Инфекционные простатиты:
- бактериальные;
- вирусные;
- вызванные микоплазмами;
- хламидийные;
- кандидамикозные;
- гонорейные;
- трихомонозные;
- туберкулезные;
- смешанные.
2. Застойные, или конгестивные, простатиты:
- обусловленные застоем секрета предстательной железы и эякулята (дизритмия половой жизни, половая абстиненция, воздержания и др.);
- возникшие вследствие венозного застоя в органах таза и мошонки.
II. По патогенетическим факторам.
1. Гематогенные простатиты:
- при общих инфекционных заболеваниях;
- возникшие при инфицировании из очагов инфекции у больных хроническими тонзиллитами, гайморитами, фронтитами, периодонтитами, пневмониями, холециститами и холангитами, гнойными заболеваниями кожи и др.
2. Простатиты, возникшие при инфицировании предстательной железы по соприкосновению:
- уриногенным восходящим путем (у больных уретритами, со стриктурами уретры);
- уриногенным нисходящим путем (при воспалительно-гнойных заболеваниях почек);
- восходящим каналикулярным путем (при эпидидимитах, фуникулитах, деферентитах).
3. Простатиты, развившиеся при инфицировании лимфогенным путем при заболеваниях соседних органов (проктиты, тромбофлебит геморроидальных вен и др.).
4. Аллергические.
5. Обменный.
6. Механический.
7. Химический.
Клинико-анатомическая классификация
- Острые простатиты (катаральный, фолликулярный, паренхиматозный).
- Абсцесс предстательной железы.
- Острая гиперемия предстательной железы (простатизм).
- Хронический простатит.
- Гранулематозный простатит.
- Застойный, или конгестивный, простатит.
- Атония предстательной железы (невроз, простаторея).
- Атипичные формы хронического простатита.
- Склероз предстательной железы.
И. Ф. Юнда (1987) в своей классификации выделяет неинфекционный простатит, который он называет еще и простатозом, подразделяя его на гормонально-дистрофический, аллергический и вегетососудистый (застойный).
Инфекционные простатиты
Неспецифический простатит. Этиология. Основными этиологическими факторами заболевания являются инфекционные и застойные.
Инфекционными факторами могут быть патогенные бактерии, вирусы, микоплазмы, хламидии и грибы. Среди бактериальной флоры в доантибактериальный период значительное место занимала грамположительная флора, хотя в работах Б. Н. Хольцова (1928) значительное внимание в этиологии простатитов уделялось грамотрицательным бактериям и прежде всего Е. coli, которая в мочеиспускательном канале может быть длительно условно-патогенной. При обследовании Б. Н. Хольцовым 67 больных из предстательной части уретры высевалась патогенная флора: Str. faecalis, Str. viridans, Staph, albus, при которой в части наблюдений были характерные для простатита изменения в предстательной железе. Е. Meares (1980) считает, что простатиты в основном вызываются грамотрицательной флорой, 80% - это Е. coli как монокультура или в ассоциациях, а 20% - Klebsiella, Proteus, Pseudomonas. В то же время М. И. Каплун (1984) и другие авторы пишут о преобладании грамположительных кокков. И. Ф. Юнда (1987) бактериальный простатит диагностирован у 92,7% больных. Среди них стафилококк высеян у 55,2%, стрептококк - у 6%, Е. coli - у 4,3%, протей - у 3,4%, синегнойная палочка - у 2,2% и клебсиелла - 0,3% больных. Как следует из наших наблюдений, больных с кокковой флорой при простатите можно чаще встретить среди обращающихся к сексопатологам и венерологам. Основным путем проникновения бактерий у них является уриногенный восходящий. Чаще это молодые люди, перенесшие смешанную инфекцию уретры: гонорейный или трихомонозный уретрит в сочетании со стафилококковой инфекцией, с устойчивыми штаммами.
У больных хроническим простатитом среднего и пожилого возраста преобладает грамнегативная флора, что связано с возрастными изменениями оттока мочи из мочевого пузыря, связанными с гипоандрогенией. Нашим сотрудником В. А. Шанавой (1988) при этом выявлены повышение в сыворотке крови уровня эстрадиола, ЛГ и ФСГ, снижение содержания андрогенов.
Острые простатиты могут быть вызваны анаэробными бактериями. Они протекают тяжело, с экспедированием. Отсутствие в секрете предстательной железы и в эякуляте патогенной флоры может быть обусловлено наличием трансформированных L-форм бактерий, а также вирусами, микоплазмами, грибами. Показательна связь вирусных простатитов с эпидемиями гриппа. Появление больных острым или подострым катаральным простатитом после перенесенного гриппа, отсутствие патогенной флоры в секрете предстательной железы или в 3-й порции мочи при бактериологических посевах указывают на вирусную природу заболевания. Однако если больной не выздоравливает, а простатит переходит в следующую стадию и принимает хроническое течение, то секрет предстательной железы перестает быть стерильным, и примерно с 5-6-й недели заболевания в нем может появиться бактериальная флора, которая была в уретре больного условно-патогенной. Простатит может быть вызван и вирусом герпеса, что, по данным некоторых авторов, имеет место у 2,9% больных [Weindner W. et al., 1981]. Воспалительные заболевания предстательной железы могут быть вызваны или поддерживаться микоплазмами. Теми же авторами у 61 больного были обнаружены М. urealiticus, у 4 - М. hominis и еще у 4 - ассоциация этих микоплазм. Это меняет тактику лечения. При обнаружении T-микоплазм или хламидий Е. Meares (1980), W. Weindner и L. Wetbach (1981) рекомендуют применять для лечения бактрим (бисептол), тетрациклин, эритромицин. При тщательном выявлении инфекционного фактора число больных с "абактериальным простатитом" сокращается. F. Poletti и соавт. (1985) выделили из ткани предстательной железы таких больных, полученной при биопсии, хламидии.
Грибы могут обусловить течение простатита у ослабленных больных, леченных длительно антибиотиками и кортикостероидными препаратами. Наблюдается и одновременное поражение уретры и предстательной железы, а также кожи при генерализованной руброфитии. Все перечисленные факторы могут обусловить развитие инфекционных форм простатита.
Застой в венах таза и в предстательной железе является второй группой этиологических факторов простатитов. Эти факторы могут вызывать возникновение инфекционного простатита одновременно с бактериальной и вирусной инфекцией. Но если их действие изолированное, то они могут привести к развитию застойного, или конгестивного, простатита. Застойные факторы можно, в свою очередь, разделить на 2 разновидности: застой секрета в предстательной железе и эякулята, и венозный застой в этом органе, обусловленный депонированием крови в венах таза, с которыми предстательная железа связана анастомозами. Однако причины, вызывающие застой секрета в предстательной железе и семенных пузырьках, а также венозный стаз в основном общие для этих состояний. Прежде всего это - различные дизритмии половой жизни (прерванное половое сношение, половые излишества, извращения, длительное воздержание, отсутствие регулярности и ритма половой жизни, половая абстиненция). В результате неполноценных эякуляций, возникших под влиянием стрессовых ситуаций во время копуляции, при несоответствии сексуальных партнеров или своеобразной дизгамии, при злоупотреблениях алкоголем и никотином развивается хроническая застойная венозная гиперемия предстательной железы. В. H. Ткачук (1989) в патогенезе простатита придает значение чрезмерному увлечению онанизмом и алкоголю, что приводит к снижению уровня мужских половых гормонов в крови. Венозный стаз в тазу может быть обусловлен расширением и флебитом геморроидальных вен, проктитом и другими воспалительными процессами.
Патогенез, пути проникновения инфекции. Инфицирование предстательной железы может наступить при наличии источников инфекции. Они могут быть общими и очаговыми. В связи с широким применением антибактериальных препаратов при инфекционных заболеваниях бактериемия и возможность инфицирования предстательной железы несколько уменьшились. Некоторые из инфекционных болезней, которые прежде осложнялись простатитом и абсцессом предстательной железы, теперь встречаются редко (брюшной и сыпной тиф, дифтерия). Инфицирование предстательной железы наступает при ангине, гриппе. Не меньшее значение имеют очаги инфекции при ряде хронических заболеваний (тонзиллит, гайморит, фронтит, кариозные зубы, отит, гнойничковые заболевания кожи, хроническая пневмония, холецистит, холангит и др.). Инфекция в предстательную железу при этом проникает гематогенным путем. Патогенные бактерии локализуются в центральной зоне предстательной железы, которую ряд авторов называют краниальной, находящейся под влиянием эстрогенов. При гематогенном пути проникновения заболевание чаще всего имеет острое начало и гнойный характер. При этом в воспалительный процесс вовлекается и шейка мочевого пузыря, в связи с чем у таких больных отмечается выраженная дизурия, а в последующем возможен склероз шейки мочевого пузыря. Патогенные бактерии и другие возбудители проникают в предстательную железу и семенные пузырьки и по соприкосновению из уретры или семявыносящих протоков, причем микробы попадают в периферические или каудальные отделы предстательной железы, которые связаны с задними ¾ уретры и семявыносящими протоками. При таком пути проникновения в отличие от гематогенного острое воспаление в предстательной железе может пройти последовательно катаральную, фолликулярную и паренхиматозную стадии, возможно и первично-хроническое течение. Проникновение возбудителя из уретры относится к уриногенному пути. В основном он бывает восходящим, что имеет место при уретритах. Но возможен и уриногенный нисходящий путь проникновения патогенных бактерий и других возбудителей в предстательную железу. Он может иметь место при воспалительных заболеваниях почек и мочевых путей, особенно при сочетании с повреждением уретры, например при инструментальном исследовании. Лимфогенный путь проникновения возможен при воспалительно-гнойных заболеваниях соседних органов таза (проктит, тромбофлебит геморроидальных вен и др.).
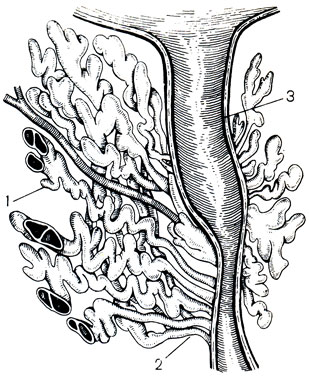
Рис. 20. Предстательная железа с предстательным отделом мочеиспускательного канала на разрезе. 1 - ацинусы; 2 - их выводные протоки; 3 - предстательный отдел мочеиспускательного канала
Патогенетические факторы простатитов можно разделить на 2 группы: обусловленные анатомическими и физиологическими особенностями предстательной железы и связанные с заболеваниями других органов и систем. Анатомически предстательная железа состоит из 30-50 ацинусов - тубулоальвеолярных железок. По своему расположению они образуют переднюю, заднюю и 2 боковые доли предстательной железы, но не имеют ничего общего с долями аденомы предстательной железы - гормональной доброкачественной опухоли, развивающейся из парауретральных желез. Каждая из железокацинусов заканчивается достаточно длинным, извитым выводным протоком, покрытым изнутри криптообразной слизистой оболочкой (рис. 20). Поступление секрета предстательной железы во время оргазма или эмоционально-сексуального возбуждения зависит от уровня тестостерона и других половых гормонов в крови, состояния вегетативной нервной системы, тонуса гладкой мускулатуры. Однако не всегда неполное поступление секрета предстательной железы зависит от этих причин. Анатомически предопределено медленное поступление секрета по выводным протокам в заднюю часть уретры, тем более это имеет место при уже начавшемся воспалении, когда просветы протоков забиты лейкоцитами, клетками слущенного эпителия, слизью, бактериями; иногда образуются гнойные пробки. Такова одна из анатомических особенностей предстательной железы, предрасполагающая к затяжному воспалению. Другой особенностью является слабость жомов выводных протоков ацинусов, открывающихся на задней стенке задней части уретры (рис. 21). При наличии уретрита при промывании просвета мочеиспускательного канала патогенные бактерии могут легко проникнуть в предстательную железу. Здесь же рядом расположены отверстия двух семявыбрасывающих протоков, довольно коротких, по которым инфекция и воспалительный процесс могут легко распространяться в семенные пузырьки. Разделение паренхимы предстательной железы на центральную (краниальную) и периферическую (каудальную) части, находящиеся соответственно под влиянием эстрогенов и андрогенов, обусловливает проникновение в боковые отделы железы инфекции из задней части уретры и семявыбрасывающих протоков. Центральная, или краниальная, зона подвержена лишь гематогенному заражению. Здесь из парауретральных железок растет аденома предстательной железы. Среди других особенностей, предрасполагающих к простатитам, следует назвать обильные анастомозы между венами таза и предстательной железы, в результате чего малейший венозный застой в тазу приводит к венозному стазу в ней, а это, как известно, не способствует быстрой ликвидации воспаления. Плотность фиброзной капсулы обусловливает увеличение внутрипредстательного давления при наличии инфильтративной фазы воспаления и при рубцовом процессе. В связи с тем, что артериолы проходят внутри железы в соединительнотканных прослойках между железками-ацинусами, доставка лекарственных форм с током крови при простатите затруднена.
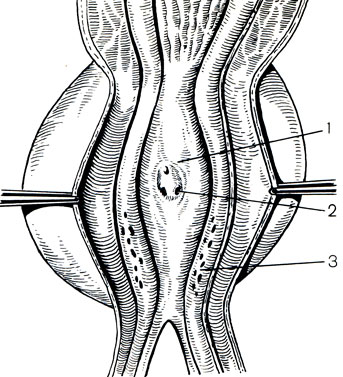
Рис. 21. Задняя стенка предстательного отдела мочеиспускательного канала. 1 - маточка семенного бугорка; 2 - отверстия семявыбрасывающих протоков; 3 - отверстия выводных протоков предстательной железы
При простатитах определенное место занимают приобретенные патогенетические факторы. В первую очередь, это стриктуры и другие заболевания мочеиспускательного канала, которые могут затруднять акт мочеиспускания и повышать внутриуретральное давление, что приводит к забрасыванию инфицированной мочи по зияющим отверстиям выводных протоков железок-ацинусов предстательной железы. Такая возможность почти всегда имеется при уретритах как вследствие наличия инфекции, так и в результате постоянных или перманентных затруднений к оттоку мочи при обтурации слизью и уретральными нитями - слепками воспаленных парауретральных желез подслизистого слоя уретры, а также при отеке и инфильтрации стенок последней. Неспецифическому уретриту может предшествовать гонорейная, трихомонозная или смешанная инфекция. Особенно это касается стафилококковых уретритов, отличающихся упорным течением. Предпосылкой для развития неспецифического хронического простатита является и ранее перенесенное нераспознанное специфическое воспаление предстательной железы при несвоевременно леченном остром гонорейном уретрите. Рубцовые изменения в предстательной железе, особенно в выводных протоках ацинусов, приводят к хроническому застою секрета, что при инфицировании предрасполагает к возникновению хронического неспецифического воспаления. Простатит у таких больных развивается в среднем спустя 4-5 лет после перенесенного специфического простатита, что свидетельствует не в пользу наличия у них хронической гонореи. Таких больных, в анамнезе которых была гонорея, мы наблюдали 8,3%. Ни у одного из них лабораторным путем не был выявлен гонококк Нейссера, даже при исследовании на высоте пирогеналотерапии.
Этиологические факторы застойного простатита могут предрасполагать к возникновению инфекционного процесса в предстательной железе, являясь по отношению к нему патогенетическими условиями. Среди них, в первую очередь, следует назвать расширения геморроидальных вен, хронические колиты, проктиты и другие ранее перечисленные причины, приводящие к застойному простатиту. Несмотря на то, что снижение копулятивной и репродуктивной функций имеет место у части больных с этим заболеванием, особенно при длительном течении, возможно и обратное. Генетически обусловленная или приобретенная гипоандрогения и эстрогенизация играют определенную роль в патогенезе этого заболевания. М. И. Каплуну и соавт. (1978) удалось создать экспериментальную модель бактериального простатита только на эстрогенном фоне.
Иммунологический фактор. Об этом свидетельствует появление в крови больных простатитами аутоантител, возникших как реакция на антигены клеток предстательной железы при наличии хронического воспаления в ней. Некоторые авторы объясняют этим диспротеинурию у больных хроническим простатитом [Боржиевский Ц. K-, Фитьо И. С., 1980, и др.]. К проявлениям аутоиммунного процесса относят и увеличение в секрете предстательной железы количества иммуноглобулинов. К.-К. П. Йоцюс и В. А. Вейчювенас (1973) установили преобладание в белковом спектре секрета предстательной железы γ1,2,3-глобулинов.
Одним из морфологических проявлений аутоиммунного процесса, по-видимому, является гранулематозный простатит, известный в литературе и под названием хронического аллергического гранулематозного, эозинофильного и ксантогранулематозного простатита. Клинические проявления заболевания, идентичные симптомам обычного хронического простатита, обусловлены скоплениями из эпителиоидных клеток, окруженных эозинофильными или лимфоцитарными инфильтратами. Иммунологические и аутоиммунные процессы все же связаны с воздействием бактериального или другого инфекционного антигена на клетки предстательной железы. G. Riedasch и соавт. (1984) подтверждают это обнаружением при бактериальном простатите бактерий, покрытых антителами. Нами обнаруживались аутоантитела при этом заболевании. Это не дает основания считать иммунологический фактор патогенетическим и не свидетельствует в пользу возможности возникновения аутоиммунного простатита как такового.
Эндокринно-вегетативный фактор имеет место при гипоандрогении у больных с врожденной гипоплазией яичек, с первичным гипогонадизмом. Изменение тонуса вегетативной нервной системы также является патогенетическим фактором для возникновения этого заболевания.
Патологическая анатомия. При остром простатите отмечается увеличение предстательной железы. У больных катаральным простатитом оно равномерное и незначительное, при фолликулярном - более выраженное и неравномерное за счет гнойного воспаления отдельных железок. При паренхиматозном простатите вследствие тотального воспаления предстательная железа значительно увеличена (иногда в 2 или в 3 раза), резко напряжена, иногда асимметрична. Микроскопические изменения зависят от стадии и клинической формы воспалительного процесса. При остром катаральном простатите определяются незначительные воспалительные явления в ацинусах, скопления лейкоцитов, слизи, слущенных эпителиальных клеток в просвете отдельных железок, из которых состоит предстательная железа.
Для фолликулярного простатита характерны скопление гноя в отдельных железках и инфильтративные изменения в железистой ткани, заполнение гнойным секретом некоторых выводных протоков. При паренхиматозном гнойном простатите имеют место тотальное воспаление всех железок, инфильтрация интерстициальной ткани, скопление гноя в просвете почти всех ацинусов, обтурация и расширение их выводных протоков воспалительно-гнойным секретом. Для гранулематозного простатита характерно наличие инфильтратов из эпителиоидных клеток, эозинофилоцитов и многоядерных клеток. В гранулематозных инфильтратах при простатите обнаруживаются ксантомные клетки и гистиоциты. Гранулематозный простатит может быть проявлением гранулематозной болезни.
При хроническом неспецифическом простатите с обычным течением патологические и анатомические изменения у больных зависят от стадии и давности процесса. У большинства больных предстательная железа обычных размеров или несколько увеличена и отличается тестоватой консистенцией, что обусловлено атрофией железок, из которых она состоит, а также их кистозным перерождением. Гистологически ацинусы резко расширены, кистовидны. Стенки их атрофированы, просвет заполнен гноем, железистый эпителий слущен. Выводные протоки железок облитерированы, закупорены слизью или гноем, эпителиальными клетками. Имеются инфильтративные изменения. В поздней стадии заболевания предстательная железа уменьшена в размерах, плотной консистенции. Микроскопически отмечаются тотальный фиброз интерстициальной ткани, почти полное замещение рубцами железок. Лишь в отдельных участках рубцовой ткани выявляются единичные вкрапления остатков паренхимы в виде отдельных тубул и эпителиальных клеток ацинусов в стадии дистрофии. При склерозировании предстательной части уретры возможны изменения в мочевом пузыре, мочеточниках и почечных лоханках, характерные для атонии и хронического воспаления, а в почках - признаки пиелонефрита. Такая морфологическая картина характеризуется как склероз предстательной железы.
Симптомы, клиническое течение и диагностика острых простатитов. Имеются различные клинические формы заболевания, которые можно трактовать и как стадии его. Это катаральный, называемый И. Ф. Юнда (1987) поверхностным, фолликулярный, или гнойный очаговый, острый простатит, и гнойно-паренхиматозный, или диффузно-гнойный острый простатит. Абсцесс предстательной железы может быть самостоятельным, идиопатическим гематогенным заболеванием. В то же время он может быть осложнением острого простатита, тогда как парапростатическая флегмона и острый тромбофлебит тазовых вен, в свою очередь, осложняют течение абсцесса предстательной железы или острого паренхиматозного простатита.
Острый катаральный простатит. Катаральный простатит возникает при общих инфекциях, таких как грипп, ангина и др., при которых возбудители попадают в предстательную железу гематогенным путем, а также местным каналикулярным путем при уретритах. Симптомы заболевания могут быть слабо выраженными. Болевые ощущения иногда отсутствуют. Больной испытывает чувство тяжести в промежности, особенно когда сидит. Дизурия незначительная. Температура тела субфебрильная или нормальная. Общее состояние больных удовлетворительное. При ректальном пальцевом исследовании обнаруживается несколько увеличенная или неизмененная, слегка болезненная предстательная железа. Выявляется умеренный лейкоцитоз в крови. Состав мочи не изменяется. Эпизодически при опорожнении выводных протоков железок-ацинусов в моче появляются лейкоциты, что трудно уловить. Массаж предстательной железы для получения секрета для анализа или 3-й порции мочи невозможен из-за наличия острого воспалительного процесса. Нами предложена модификация 3-стаканной пробы. Во-первых, следует собирать мочу для анализа тотчас же после ректального исследования, которое хотя бы один раз приходится произвести при любом остром заболевании. Во-вторых, сбор мочи можно предложить больному во время акта дефекации, при этом имеются возможности выделения гнойных пробок из выводных протоков железок предстательной железы. Спустя 2 нед при катаральном простатите может наступить спонтанное выздоровление или излечение от средств, применяемых по поводу ангины, гриппа, фурункулеза, явившихся причиной воспаления предстательной железы. При неблагоприятном течении катаральный простатит переходит в фолликулярный, который является следующей формой простатита или последующей его стадией.
Острый фолликулярный, или гнойный очаговый, простатит, является изолированным поражением отдельных долек предстательной железы, обычно при нелеченом катаральном простатите. Клинические проявления более выражены. Общие симптомы проявляются остро. Наблюдаются боль, подъем температуры тела до 38 °С, озноб. Боль значительная, локализована в промежности, неприятная, тянущая. Дизурия более выражена, чем при катаральном простатите. Возможны болевые ощущения во время дефекации.
При пальцевом исследовании предстательная железа несколько увеличена, болезненна. Консистенция ее не гомогенная, пальпируются отдельные резко болезненные очажки воспаления в дольках. Периодически в моче появляются тяжелые гнойные нити, быстро оседающие на дно сосуда.
Прогноз при фолликулярном простатите может быть благоприятным, если лечение начато своевременно. К 9-12-му дню заболевания боли стихают, температура тела падает. В течение 7-8 дней предстательная железа может уменьшиться. Возможен переход в следующую стадию болезни - паренхиматозную или абсцедирование. Нередко заболевание принимает хроническое течение.
Острый гнойный паренхиматозный, или диффузный, простатит является тяжелой формой заболевания или конечной стадией острого воспаления. Возможно вторичное гематогенное инфицирование предстательной железы; воспалительный процесс распространяется диффузно почти на все дольки железы. Воспаление носит тотальный гнойный характер. Отдельные гнойнички нередко сливаются. Гнойный секрет железок почти не опорожняется по выводным протокам в заднюю часть уретры. Чаще этого не происходит, так как эпителий выводных протоков набухает, просвет их закупорен гноем, слизью. Воспалительный процесс распространяется в подслизистый слой. Отток секрета нарушается. Предстательная железа увеличивается, становится резко напряженной, что может вызвать сильную боль, снять которую можно только наркотиками. Поражение не ограничивается только паренхимой железы, и процесс распространяется на интерстициальную ткань. В последующем это ведет к рубцеванию. Некоторые авторы называли эту форму заболевания паренхиматозно-интерстициальным простатитом. Воспалительный процесс может распространяться на капсулу железы, параректальную и даже предпузырную клетчатку.
Клиническое течение тяжелое. Заболевание проявляется бурно. Если оно является следующей стадией предшествующего фолликулярного простатита, то наступает заметное ухудшение состояния. Больного беспокоят острые боли в промежности, иррадиирующие в головку полового члена, в верхние части бедер. Боль может быть очень сильной. Иногда больной находит улучшение в положении на спине с приведенными к животу бедрами. Дизурия выражена и быстро нарастает. Сдавление предстательной части уретры инфильтрированной предстательной железой может привести к частичной или полной задержке мочи. Наступает задержка стула, газов. Когда воспаление переходит на околопузырную клетчатку, возникают тягостные тенезмы. Боль может быть локализована в прямой кишке, иногда носит пульсирующий характер. У больных появляется ощущение инородного тела в прямой кишке. Дефекация резко болезненна, так как увеличенная предстательная железа значительно вдается в просвет прямой кишки, развиваются запоры, беспокоят боли в животе. В слизистой оболочке прямой кишки возникает реактивное воспаление. Появляются слизистые выделения из заднего прохода. Пальпаторно промежность резко болезненна. Ввести палец в прямую кишку часто не удается из-за болезненности, что имеет место при распространении воспаления на параректальную клетчатку. Предстательная железа значительно увеличена, теряет свою обычную каштаноподобную конфигурацию, резко напряжена и очень болезненна. В крови определяются высокий лейкоцитоз, сдвиг в лейкоцитарной формуле влево с преобладанием молодых форм. Пиурия по общему анализу мочи может не определяться. Лишь временами моча становится мутной, особенно в первой порции, которой вымывается гной из задней части уретры, куда он периодически поступает из выводных протоков предстательной железы. Температура тела поднимается до 39...40 °С и выше. Появляются ознобы. Нередко заболевание принимает характер септического. В таких случаях целесообразно производить неоднократные бактериологические посевы крови на гемокультуру, особенно в продромальном периоде, когда у больного появляются легкие, едва уловимые познабливания. При повторных посевах мочи существует вероятность получения патогенных бактерий из предстательной железы, так как обтурированные слизью, бактериями, гноем выводные протоки периодически открываются в заднюю уретру.
Исходами острого гнойного паренхиматозного простатита могут быть разрешение, абсцедирование и переход в хроническую форму. При длительном и правильном лечении возможно выздоровление, но с потерей части функционирующей паренхиматозной ткани, частичной облитерацией выводных протоков, создаются условия к возможности для рецидива.
Абсцесс предстательной железы. Этиология и патогенез. Возникновение его обусловлено патогенными бактериями, вызвавшими простатит, а при гематогенном абсцессе предстательной железы - той флорой, которая привела к развитию основного гнойного заболевания.
Патогенетически различают 2 формы абсцесса предстательной железы: идиопатическую, или первичную (при наличии внеуриногенного очага), и вторичную - как осложнение простатита. Первичный, или гематогенный, абсцесс предстательной железы развивается, минуя стадии острого простатита, в связи с чем его называют идиопатическим.
Инфицирование предстательной железы возможно во время септикопиемии при гидраденитах, фурункулах, остеомиелитах и других гнойных заболеваниях. При этом этиологическим фактором заболевания оказывается грамположительная бактериальная флора. Абсцедирование предстательной железы возможно при гематогенном заражении ее из очагов инфекции в миндалинах при ангинах, обострении хронического тонзиллита. Возникновению абсцесса предстательной железы способствует ряд предрасполагающих патогенетических факторов. Прежде всего - это снижение иммунореактивных способностей организма вследствие охлаждения, интеркуррентных заболеваний, венозный застой в тазу. Последнее связано с приемом алкоголя, дизритмией половой жизни, с заболеваниями органов таза. Когда абсцесс предстательной железы является осложнением простатита, то этиологическим микробным фактором для него является та же бактериальная флора, которая вызвала основное заболевание. По нашим данным, охватывающим 92 наблюдения абсцесса предстательной железы, часть из которых описана ранее [Тиктинский О. Л., 1976], первичными, или идиопатическими, они были у 29 больных. В основном источником инфекции у этих больных были гнойные заболевания кожи, тонзиллит, гайморит. Среди уриногенных абсцессов предстательной железы только у 9 больных они были нисходящими, т. е. зависели от заболеваний почек и возникли вследствие травмирования слизистой оболочки задней уретры при инструментальных исследованиях.
Клиническое течение. При идиопатическом, гематогенном абсцессе предстательной железы в начале заболевания преобладают септикопиемические симптомы (лихорадка, ознобы, слабость, адинамия, тахикардия и другие признаки интоксикации). В анамнезе имеются указания на гнойный очаг (пиодермия, фурункулез, гидраденит, тонзиллит и др.), чаще в стадии обратного развития, с интервалом после вскрытия гнойников в 1 ½-4 нед. Локальные симптомы (боль в промежности, затруднения мочеиспускания и др.) могут появиться не ранее чем через 3-4 дня от начала лихорадки. При абсцессах предстательной железы, являющихся осложнениями простатита в активной фазе его, на фоне уже имеющихся симптомов отмечается усиление боли с односторонней локализацией (абсцесс предстательной железы, чаще односторонний). Нарастают характерная иррадиация боли, лихорадка, состояние больного не улучшается. Общими для обоих вариантов течения могут быть странгурия, задержка мочи и газов, боли в животе.
Различают 2 стадии в клиническом течении. I - активное формирование абсцесса с выраженными болями в промежности, иррадиирующими в крестец, внутреннюю поверхность бедер, прямую кишку, с высокой температурой тела. Bo II стадии наступает отграничение гнойной полости грануляциями, что значительно уменьшает всасывание токсинов, приводит к падению температуры тела до субфебрильной, к значительному уменьшению боли. По-разному выглядят больные в эти периоды болезни. При отграничении гнойного процесса больной чувствует себя выздоравливающим, а на самом, деле он является носителем очага инфекции и гнойной полости в тазу.
Диагностика. При объективном обследовании выявляются признаки интоксикации, лихорадка, задержка мочи, парез кишечника. Основное значение придается пальпации через прямую кишку. Следует различать ряд объективно-диагностических симптомов:
1) асимметрия увеличенной и болезненной предстательной железы, что может указывать на наличие начинающегося воспалительно-гнойного процесса;
2) баллотирование (легкая "пружинистость" при надавливании на одну из боковых долей предстательной железы при глубоко лежащей отграниченной полости); 3) определяемая пальцем пульсация, передающаяся с тазовых сосудов через долю предстательной железы, содержащую в ее толще небольшую, иначе не определяемую гнойную полость (симптом носит название ректального пульса Гюйона); 4) пальпируемая флюктуирующая полость, которая определяется уже при отграниченном гнойном процессе, при этом обычно общее состояние больного удовлетворительное, боли и признаки интоксикации отсутствуют.
В анализах крови определяются лейкоцитоз и сдвиг в лейкоцитарной формуле, но после длительного лечения антибиотиками в больших дозах их может и не быть, однако СОЭ обычно увеличена. Изменения в моче выявляются при опорожнении гнойника в уретру или в мочевой пузырь. Из рентгенологических методов диагностики заслуживает внимания уретрография, при помощи которой можно выявить удлинение и истончение предстательной части уретры и девиацию ее в сторону, противоположную абсцессу.
Эхография дает возможность выявить абсцесс предстательной железы, его конфигурацию и размеры. На ультразвуковых сканограммах выявляются односторонность и двухсторонность абсцедирования, что, по нашим данным, отмечено у 9,8% больных. В дифференциальной диагностике, которая проводится с острым гнойно-паренхиматозным простатитом, аденомой и раком предстательной железы, P. Rosincoa и соавт. (1986) отмечают сложности дифференцирования поданным УЗИ от кисты предстательной железы, расширения уретры и предпузыря, но в то же время пишут о возможности динамического наблюдения в связи с неинвазивностью метода.
Исходы абсцесса предстательной железы зависят от спонтанного прорыва гноя в заднюю уретру, в мочевой пузырь, прямую кишку. Клинически это приводит к выздоровлению после выделения гноя при мочеиспускании. Но это не исключает образования уретропредстательных и простаторектальных свищей, что объясняет хроническое течение простатита в последующем. При прорыве гноя в жировую клетчатку, окружающую предстательную железу, возникает парапростатическая флегмона, которая, как и острый тромбофлебит глубоких вен таза, может быть осложнением и острого гнойно-паренхиматозного простатита при проникновении патогенных микробов в парапредстательную клетчатку лимфогенным путем.
Парапростатическая флегмона может развиться у больных, ослабленных интеркуррентными заболеваниями. В наших наблюдениях это были сахарный диабет, рак, перенесенные операции. В клинической картине данного осложнения преобладают симптомы интоксикации и бактериемии. Иногда парапростатическая флегмона, развиваясь исподволь, проявляется внезапно, молниеносно. В одном из наших наблюдений больной погиб в первые сутки после повторного бактериемического шока, из которого его не удалось вывести. Обычно у таких больных развивается панфлегмона таза, т. е. гнойное воспаление всех его клетчаточных пространств. При благоприятном течении гнойник "направляется" в висцеральное пространство прямой кишки и проявляется в конечном итоге инфильтратом в области анального отверстия, т. е. парапроктитом. При своевременно проведенном оперативном и антибактериальном лечении при ограничении гнойного процесса может наступить выздоровление, что во многом зависит от отягощенности сопутствующими заболеваниями, прежде всего сахарным диабетом.
Острый тромбофлебит тазовых вен является сравнительно редким осложнением простатитов. Конгестия вен таза предрасполагает к возникновению этого осложнения. Оно может наступить при остром паренхиматозном простатите, абсцессе предстательной железы и парапростатической флегмоне, особенно у больных сахарным диабетом.
Клиническая картина отличается от проявления предшествующих заболеваний, но характеризуется более тяжелым течением. Могут появиться боли в животе, признаки раздражения брюшины. При сочетании флебита и тромбоза появляется отечность одной или обеих конечностей. Выявляются изменения протромбинового индекса и других показателей свертывающей системы крови.
Прогноз неблагоприятный, так как появление этого осложнения указывает на тяжелое течение основного заболевания. Существует опасность тромбоэмболии легочной артерии.
Хронический простатит. Различают 3 группы основных симптомов этого заболевания: болевые, дизурические и сексуальные. В той или иной степени они имеют место у большинства больных хроническим простатитом. Но эти симптомокомплексы могут быть единственными или преобладающими. Тогда можно говорить о варианте клинического течения, присущего как инфекционному, так и неинфекционному хроническому простатиту, а в некоторой степени - и специфическому.
Болевые симптомы характеризуются болевыми ощущениями в области промежности, иррадиирующими в крестец, задний проход, надлобковую область, прямую кишку, уретру. Интенсивность боли может быть различной и зависит от переохлаждений; у некоторых больных она усиливается при активных движениях. Подобные локализация и иррадиация боли при простатите наиболее характерны. У ряда больных - это единственные проявления, на основании чего можно считать, что они страдают болевой формой хронического простатита.
Дизурические симптомы включают поллакиурию, собственно дизурию, никтурию, вялую струю мочи, реже - странгурию. Следует заметить, что эти симптомы наблюдаются и при аденоме предстательной железы, дифференцировать от которой следует простатит у больных уже в возрасте 45 лет и старше. Некоторые из этих симптомов весьма относительны. Больной может помочиться ночью всего лишь один раз, но для молодого человека это уже никтурия. Даже незначительное затруднение мочеиспускания, истончение струи мочи у больного с простатитом в анамнезе длительностью 10 лет и более должны навести на мысль о склерозе предстательной железы, тем более если одновременно отмечаются жажда, сухость во рту, слабость и адинамия. Наиболее ярким проявлением простатита является дизурия - болезненное и частое мочеиспускание. Если это является единственным симптомокомплексом, что встречается не часто, то можно говорить о дизурической форме хронического простатита, которую некоторые авторы называют еще цистоуретральной, или мочевой. Дизурия при простатите во многом зависит от сопутствующего уретрита, сочувственного воспаления шейки мочевого пузыря.
Возникновение сексуальных симптомов у некоторых больных с самыми умеренными изменениями в предстательной железе во многом зависит от вовлечения в воспалительный процесс соседних органов (семенной бугорок, семенные пузырьки). Даже самые незначительные нарушения в них и "незначительные" симптомы (несколько ускоренная эякуляция, небольшие неприятные ощущения при этом) у молодых мужчин могут вызвать неадекватные психотические реакции, приводящие к неврозу и уже таким образом ухудшающие половую функцию. Другой вариант сексуальной формы хронического простатита встречается при его латентном течении, симптомы которого годами отсутствуют, а заболевание проявляется нарушением копулятивной и репродуктивной функций или только одной из них. Все это может иметь место на фоне врожденной генетически обусловленной гипоандрогении. - Последняя, напротив, может явиться следствием длительно текущего латентного воспаления в ацинусах предстательной железы.
Мы уже отмечали, что при хроническом неспецифическом простатите у 77 больных нами было установлено наличие выраженнного болевого симптома у 46, причем у 13 - в сочетании с дизурией, у 8 - с сексуальным синдромом, тогда как только болевая форма имела место у 25 больных [Тиктинский О. Л., Новиков И. Ф., 1972]. Дизурическая форма заболевания выявлена у 26 больных. Сексуальные симптомы без каких-либо других проявлений простатита отмечались у 5 человек, которые безуспешно лечились по поводу "половой слабости". В последующие годы больные с сексуальной формой выявлялись нами значительно чаще, их количество достигло 12,1%. Нередко они встречаются среди больных, обращающихся в клинику по поводу бесплодия с олиго- и азоспермией, причем таких больных становится все больше.
К общим симптомам хронического простатита относятся быстрая утомляемость, слабость, пониженная работоспособность, что обусловлено интоксикацией и гормональными нарушениями. Возможна периодическая субфебрильная температура тела. При длительном заболевании проявляются психоневрологические симптомы (повышенная раздражительность, плохой сон, апатия, головные боли). В разной степени это имеет место более чем у половины больных.
Клиническое течение хронического простатита характеризуется активными, латентными фазами и стадией ремиссии. Активная фаза воспаления протекает по типу фолликулярного (очагового) или паренхиматозного (диффузного) простатита. По клиническому течению И. Ф. Юнда и соавт. (1978) различают: 1) хронический простатит как продолжение острого; 2) первично-хронический простатит; 3) латентный простатит. При сочетании с уретритом И. Ф. Юнда (1987) выделяет уретропростатит.
Целесообразно выделение и атипичной клинической формы хронического простатита с необычной локализацией боли: только в яичках, прямой кишке, пояснично-крестцовой области, нижних конечностях,- что объясняется сложной иннервацией предстательной железы. Таких больных обследуют и лечат с диагнозом "фуникулит", "проктит", "пояснично-крестцовый радикулит" и "даже облитерирующий эндартериит нижних конечностей". Вегетативные местные и общие реакции приводят к парестезиям, аноректальному зуду, потливости промежности. Некоторые авторы относят атипичные проявления к экстрагенитальному синдрому, объединяя его в болевую форму простатита с генитальными и дизурическими симптомами. Сочетанием с уретритом можно объяснить зуд, легкое жжение и другие неприятные ощущения при мочеиспускании и вне его.
Гранулематозный простатит связывают с аутоиммунной реакцией на бактериальный антиген. Поэтому это заболевание следует относить к инфекционным. Нередко оно развивается при уже имеющихся аллергических заболеваниях у мужчин, ранее болевших простатитом.
Клинические симптомы (боль, дизурия, нарушение половой функции) обычно выражены умеренно. Для гранулематозного простатита характерно подострое течение. Подъемы температуры тела умеренные, не превышающие 38 °С, без ознобов. При ректальной пальпации отмечаются умеренное увеличение предстательной железы и наличие гранулярности в паренхиме ее при относительно небольшой болезненности.
При исследовании крови выявляются небольшой лейкоцитоз и эозинофилия. Иммунологическими исследованиями устанавливаются нарушения клеточного иммунитета.
Десенсибилизирующая терапия дает сравнительно быстрый эффект, через несколько дней гранулы рассасываются, что имеет дифференциально-диагностическое значение. Е. Miekos и соавт. (1986) выделяют еще и ксантогранулематозный простатит.
При объективном исследовании у длительно страдавших больных возможно выявление некоторой бледности кожи и общей астенизации. При осмотре органов мошонки и полового члена у некоторых больных хроническим простатитом можно выявить признаки уретрита (гиперемия окружности наружного отверстия уретры, склеивание губок, слизисто-гнойные выделения). Иногда определяется атрофия паренхимы яичка как следствие эпидидимита или орхита при длительном заболевании. Ведущей при объективном осмотре является пальпация предстательной железы через прямую кишку. Железа при этом увеличена у 1/3 больных, у остальных она не изменена в размерах, а в 15-20% наблюдений даже уменьшена. Консистенция ее у 75-80% больных тестоватая, что объясняется атрофией и кистозным перерождением. У некоторых больных предстательная железа не уменьшена, но несколько уплотнена; чаще это наблюдается в абактериальной, более поздней стадии воспаления. При длительном заболевании предстательная железа становится плотной, почти хрящевой консистенции, что характерно и для ее склероза - исхода простатита в рубцевание. Склероз предстательной железы от рака отличается отсутствием плотных опухолевых узлов, расположенных на периферии в области капсулы, и прорастания в окружающие ткани и органы.
Диагностика хронического простатита. Анамнез, симптомы, предшествующие обследование и лечение, данные ректального исследования у большинства больных дают возможность распознать это заболевание. Основой диагностики являются лабораторные методы. Ведущим диагностическим методом считается исследование нативного препарата секрета предстательной железы. Критерий в оценке препарата заключается в соотношении количества лейкоцитов и лецитиновых зерен. У здоровых число лейкоцитов не превышает 8-10 в поле зрения, а лецитиновых зерен достаточно много. При наличии воспаления лейкоцитов становится больше: если процесс принимает затяжное течение, то лецитиновые зерна при этом почти исчезают из поля зрения, лейкоцитов много. Возможность получения секрета предстательной железы иногда зависит от техники массажа ее. Движения пальца должны обходить каждую из боковых долей предстательной железы в виде цифры 8 с легким надавливанием внутрь и книзу (рис. 22). Массаж не должен быть грубым. Если секрет предстательной железы не поступает, то больному надо сразу же встать на ноги.
Перед исследованием необходимо помочиться, чтобы освободить уретру от лейкоцитов и слизи при наличии хронического уретрита.
При микроскопии секрета предстательной железы для простатита характерно выявление увеличения количества лейкоцитов в поле зрения. При хроническом простатите при этом уменьшается число лецитиновых зерен (рис. 23). Исследование третьей порции мочи при 3-стаканной пробе дает возможность установить признаки уретрита, дифференцировать от тотальной пузырной или почечной пиурии, получить мочу после массажа. Иногда она может заменить исследование секрета предстательной железы, так как в 3-й порции мочи, полученной спустя 10-15 мин после массажа, с большей вероятностью выявляются лейкоцитурия, гной и слизь из задней части уретры (рис. 24).
В то же время ряд авторов отмечают отсутствие повышенного содержания лейкоцитов в поле зрения при явном простатите у некоторых больных. Увеличение числа лейкоцитов в секрете предстательной железы не всегда свидетельствует о простатите, так как все методики обычного получения секрета при массаже не гарантируют от попадания содержимого уретры и семенных пузырьков. Нормальная картина при микроскопии секрета предстательной железы может объясняться очаговостью воспаления, наличием части облитерированных выводных протоков. Рекомендуется исследовать не менее 30 полей зрения. По мнению И. И. Ильина (1966, 1986), наиболее объективно можно судить о наличии воспаления в предстательной железе при подсчете лейкоцитов секрета ее в счетной камере. Нормальным содержанием лейкоцитов в секрете предстательной железы принято считать до 300 клеток в 1 мкл (300Х106/л). Число лейкоцитов 300-1000 в 1 мкл обозначается как умеренно повышенное, 1000-50000 в 1 мкл - как высокое.
Рис. 22. Направление движения пальца при массаже предстательной железы
При отсутствии лейкоцитоза в секрете предстательной железы целесообразно проведение провокационных тестов с пирогеналом и преднизолоном. По нашим данным, пирогеналовый тест целесообразно сочетать с люминесцентными цитологическими исследованиями. Выявление активных лейкоцитов также способствует диагностике хронического простатита. После 4-5-часовой задержки мочеиспускания собирают в пробирки 2 порции мочи (2-я - контрольная). Проводят массаж предстательной железы, затем собирают 3-ю порцию мочи. После центрифугирования 1-й и 3-й порций мочи оставляют осадок, берут 0,3-0,5 мл надосадочной жидкости. Затем добавляют 1-2 капли метиленового синего и 1 мл дистиллированной воды. Спустя 5-7 мин после встряхивания микроскопию проводят при увеличении в 400 раз. Активные лейкоциты имеют вид крупных светлых клеток с двигающимися в цитоплазме гранулами или просто имеющими "бледную окраску, без подвижности гранул".
Рис. 23. Секрет предстательной железы, а - здорового мужчины; б - при хроническом простатите (количество лейкоцитов увеличено, число лецитиновых зерен обычное); в - при более выраженном воспалительном процессе (количество лецитиновых зерен уменьшено)
Люминесцентная микроскопия позволяет выявлять крупные светлые лейкоцитарные клетки, пласты многослойного плоского эпителия ацинусов и выводных протоков. Появление даже единичных клеток цилиндрического эпителия свидетельствует о длительном воспалительном процессе и при отсутствии повышенного числа лейкоцитов и бактерий, что может иметь место при абактериальной продуктивной стадии воспаления. Возможно выявление эпителиальных клеток семенных пузырьков, но дифференцировать их сложно.
Рис. 24. Трехстаканная проба, а - при уретрите; б - при простатите; в - при уретропростатите; г - тотальная пиурия
Большинство андрологических заболеваний сопровождаются нарушением гормонального обмена той или иной степени выраженности. Определение уровня половых и гонадотропных гормонов в плазме крови и в моче, проводимое радиоиммунологическим методом, является сложным и дорогим. Кроме того, выявленное содержание андрогенов в крови само по себе еще не дает полного представления о достаточности этого уровня для нормального функционирования органов-мишеней, т. е. не позволяет судить о степени андрогенной насыщенности организма. В клинической практике нас интересует именно андрогенная насыщенность организма, которая является результатом уровня концентрации андрогенов и реактивности тканей-мишеней. В связи с этим большое значение придается изысканию достаточно простых и информативных методов гормональной диагностики и, в частности, изучению морфологии клеток органов мишеней. Так как характер жизнедеятельности этих клеток определяется концентрацией соответствующих гормонов, то по их морфологии и клеточному составу можно достаточно точно определить уровень того или иного гормона в организме. Наиболее доступным органоммишенью у мужчин является ладьевидная ямка уретры, которая в процессе эмбриогенеза развивается из урогенитального синуса под индуцирующим действием андрогенов. Нашим сотрудником В. А. Шанавой совместно с В. В. Михайличенко (1986, 1988) разработан метод, основанный на изучении изменения цитологической картины эпителия ладьевидной ямки уретры для оценки андрогенной насыщенности организма мужчин. Мазок из ладьевидной ямки наносился на 2-3 предварительно обезжиренных предметных стекла, высушивался на воздухе. На высушенный мазок наливали 0,5-0,8 мл раствора акридинового оранжевого в разведении 1:30000... 1:40000, в дальнейшем он флюрохромировался и исследовался под люминесцентным микроскопом.
Для оценки уровня гормональной насыщенности в организме мужчин по результатам люминесцентно-цитологического исследования мазков из ладьевидной ямки В. А. Шанавой (1988) по данным литературы и собственным результатам, разработана и практически использована классификация, аналогичная классификации Шмитта, используемой при цитологическом исследовании влагалищного мазка, но опирающаяся на особенности эпителия у мужчин в зависимости от возраста и наличия патологических состояний. В классификации (рис. 25) выделены 4 основные и 4 промежуточные реакции. Основные реакции обозначены одной цифрой от IV до I, а промежуточные состоят из двух цифр, при этом на первое место ставится цифра преобладающей реакции.
![Рис. 25. Схема, иллюстрирующая взаимосвязь между строением эпителия ладьевидной ямки и клеточным составом мазка из нее у мужчин с разным уровнем половых гормонов в крови [Шанава В. А., 1988]. Слева показано строение эпителия, справа - клеточный состав мазка у нормальных половозрелых мужчин (а), при умеренной (б) и резкой (в) недостаточности андрогенов и резком избытке эстрогенов (г). 1 - базальные и парабазальные клетки; 2 - промежуточные (шиповатые) клетки; 3 - поверхностные клетки со светлым пузырьковидным ядром; 4 - поверхностные клетки с пикнотическим ядром](pic/000032.jpg)
Рис. 25. Схема, иллюстрирующая взаимосвязь между строением эпителия ладьевидной ямки и клеточным составом мазка из нее у мужчин с разным уровнем половых гормонов в крови [Шанава В. А., 1988]. Слева показано строение эпителия, справа - клеточный состав мазка у нормальных половозрелых мужчин (а), при умеренной (б) и резкой (в) недостаточности андрогенов и резком избытке эстрогенов (г). 1 - базальные и парабазальные клетки; 2 - промежуточные (шиповатые) клетки; 3 - поверхностные клетки со светлым пузырьковидным ядром; 4 - поверхностные клетки с пикнотическим ядром
Цитологические исследования эпителия ладьевидной ямки у мужчин в различном возрасте и при ряде заболеваний не однородны (рис. 26).
Рис. 26. Люминесцентная микроскопия мазков из ладьевидной ямки. (К стр. 81). Флюорохром акридин оранжевый в разведении 1: : 30ООО. X 200. а - мальчика Б., 6 лет (присутствуют парабазальные и базальные клетки (резкая А.Н.- реакция II); б - мужчины В., 27 лет (реакция IV - нормальный гормональный фон; преобладают клетки поверхностного слоя); в - больного П., 24 лет (реакция III - преобладают клетки нижних рядов поверхностного слоя и промежуточные клетки); г - больного Г., 58 лет (реакция II - I - клетки верхних рядов поверхностного слоя)
У детей обычно преобладают базальные и парабазальные клетки (реакция II). У мужчин половозрелого возраста в основном преобладают клетки поверхностного слоя, хотя встречаются и клетки нижних рядов (реакция IY). В пожилом возрасте встречаются преимущественно клетки промежуточного слоя, что указывает на андрогенную недостаточность, такие изменения реакции III-II наблюдаются и у больных с различными андрологическими заболеваниями.
У больных аденомой предстательной железы и у мужчин в старческом возрасте наблюдается эстрогенное влияние, что выражается появлением в мазке преимущественно клеток верхних рядов поверхностного слоя с пикнозом ядер.
Полученные данные соответствуют результатам радиоиммунологических исследований половых и гонадотропных гормонов. Это дало возможность предложить исследование эпителия ладьевидной ямки как скрининг-теста, доступного для широкого применения в поликлинике.
Среди методов диагностики определенное место занимает тест кристаллизации. Присущая секрету предстательной железы кристаллизация при простатите часто нарушается, что связано с гипоандрогенией. Несмотря на то, что тест кристаллизации не всегда свидетельствует о наличии простатита, диагностическое значение его все-таки нельзя отрицать. Нарушения кристаллизации секрета предстательной железы способствуют выявлению простатита. Они могут быть и умеренно выраженными, что, однако, заметно при сравнении с контрольным препаратом, где кристаллизация не изменена, становятся заметными даже небольшие нарушения в кристаллизации секрета предстательной железы (рис. 27).
Рис. 27. Кристаллизация секрета предстательной железы. а - в норме; б - нарушение кристаллизации при хроническом простатите I степени; в - нарушение кристаллизации II степени; г - нарушение кристаллизации III степени
При необходимости, когда тест слабоположительный, можно провести радиоиммунологическим методом определение в сыворотке крови тестостерона, эстрадиола, ЛГ и ФСГ. Диагностическое значение повышения рН секрета предстательной железы весьма сомнительно. Тем не менее слабощелочная реакция его у здоровых лиц обеспечивает активность спермиев в мочеиспускательном канале после эякуляции, в кислой среде их подвижность уменьшается.
Для этиотропного лечения осуществляется бактериологическая диагностика простатита. Ее достоверность во многом зависит от способа получения секрета предстательной железы. Для посева 3-й порции мочи (после массажа) наиболее целесообразно предварительное промывание уретры антисептическими растворами. Рекомендуются и раздельные посевы 1-й и 2-й порций мочи, секрета предстательной железы и 3-й порции и даже путем биоптатов ее, что следует считать крайней мерой. Стерильность посева мочи, однако, не исключает наличия закрытых очагов инфекции в предстательной железе. Моча может быть стерильной в постбактериальной продуктивной фазе воспаления, а также у больных, этиологическим фактором заболевания у которых являются L-формы патогенных бактерий и микоплазмы. Источники инфекции при хронических простатитах могут находиться в соседних органах. Поэтому целесообразны цитологические и бактериологические исследования эякулята, секрета семенных пузырьков.
Иммунологические исследования при простатите описаны в разделе, посвященном патогенезу. При исследовании белкового спектра предстательной железы, помимо альбуминов, глобулинов и иммуноглобулинов, установлены наиболее характерные для хронического простатита IgM, IGA, IgG. К.-К. Йоцюс и В. А. Вайчювенас (1973, 1986) обнаружили при воспалении в предстательной железе новые фракции γ1, 2, 3 - глобулинов и лишь γ1-глобулинов при везикулопростатозе, что позволило им предложить дифференциально-диагностический тест. Применяются диск-электрофоретические исследования белков секрета предстательной железы в полиакриламидном геле. Нарастание воспалительных изменений характеризуется, по нашим данным, повышением содержания низкомолекулярных белков и понижением средне- и высокомолекулярных. Возрастание же степени олигоспермии у больных хроническим простатитом сопровождается увеличением концентрации среднемолекулярных белков при снижении низкомолекулярных [Пупкова Л. С., 1984; Пупкова Л. С., Тиктинский О. Л., 1984]. Некоторые авторы изучали активность ферментов АсАТ и АлАТ, кислой и щелочной фосфатазы в крови, кислой фосфатазы в секрете предстательной железы [Каплун М. И., 1980, и др.].
Из рентгенологических методов применяются уретрография и уретропростатография. Нам удавалось выявлять изменения в предстательном отделе уретры в виде сужений и деформаций ее на уретрограммах больных на поздней стадии заболевания, в основном при склерозе предстательной железы. Ультразвуковые и радионуклидные методы диагностики позволяют дифференцировать простатит от рака, аденомы и кисты предстательной железы. При хроническом простатите в паренхиме предстательной железы видны участки пониженной плотности и жидкостные включения, что объясняется кистозным перерождением ацинусов (рис. 28). Показания к уретроскопии обычно связывают с присоединившимися симптомами колликулита (болезненные и неадекватные эрекции, боли во время оргазма и эякуляции, гемоспермия). Помимо изменений, характерных для колликулита, следует различать уретроскопические симптомы хронического простатита: инфильтрацию области устьев выводных протоков предстательной железы, выделение из них слизи и гноя, выступание задней части уретры со стороны предстательной железы.
Рис. 28. Трансректальная горизонтальная ультрасоно-грамма предстательной железы. Хронический простатит. ПЖ не увеличена в размерах, симметричная, полу лунной формы. Капсулярное эхо прерывистое, внутреннее эхо - неоднородное
Биопсия предстательной железы показана только при подозрении на новообразование. Некоторые авторы придают этому методу диагностики большое значение и производили его чаще.
Дифференциальная диагностика хронического простатита проводится с туберкулезом, аденомой и раком предстательной железы, с аномалиями почек и мочеточников, пиелонефритами, заболеваниями мочевого пузыря и уретры. W. Diener (1981) считает необходимым проводить дифференциальную диагностику с патологическими изменениями заднепроходной области и половых органов, хроническими и травматическими заболеваниями позвоночника. При этом значительна роль рентгенологических методов исследования почек и мочевых путей [Пытель А. Я., Пытель Ю. А., 1966].
Специфические инфекционные простатиты. Гонорейный простатит. Острый гонорейный простатит является следствием затянувшегося воспалительного процесса в уретре в активной его фазе. При этом у больных продолжается лихорадка или вновь повышается температура тела. Выявляются боль в промежности и другие симптомы острого воспаления. Появляются желто-белые сливкообразные выделения из мочеиспускательного канала. Если больной уже лечился, то они могут быть скудными, но венчик гиперемии и инфильтрации в окружности наружного отверстия мочеиспускательного канала остается.
При ректальном исследовании предстательная железа увеличена, патологически изменена в зависимости от стадии и степени, как и при неспецифическом остром простатите. Лабораторно диагноз гонореи, как правило, уже подтвержден. В противном случае необходимо исследовать мазок из уретры на гонококк Нейссера. Если уретрального отделяемого нет, то мазок берут из ладьевидной ямки. После стихания острых явлений можно исследовать секрет предстательной железы.
У больных хроническим гонорейным простатитом единственным признаком поражения уретры, помимо анамнеза, зависимости возникновения заболевания от полового сношения, может быть лишь наличие так называемой утренней капли в уретре. Необходимо тщательно исследовать на гонококк Нейссера соскоб из ладьевидной ямки мочеиспускательного канала и секрет предстательной железы. Иногда требуется проведение провокации введением 50 мкг пирогенала внутривенно или 2 мл стерильного молока внутримышечно. Гонококки Нейссера могут быть обнаружены не только вне, но и внутриклеточно. При необходимости проводят бактериологический анализ на мясопептонном агаре. Лечение проводит венеролог. При возникновении гнойных осложнений (абсцесс предстательной железы, парапростатическая флегмона) больного направляют в урологическое отделение для оперативного лечения.
Трихомонадный простатит является осложнением трихомонадного уретрита, вызванного влагалищной трихомонадой. Заболевание относится к венерическим, так как передается половым путем. Существует мнение, что трихомонадный уретрит надолго остается абактериальным. При затянувшемся лечении присоединяется неспецифическая бактериальная флора, и заболевание становится смешанным, тем более, что трихомоноз осложняется простатитом. Клиническое течение в связи с этим мало отличается от течения неспецифического простатита. При лабораторном исследовании надо стремиться не только выявить Trihomonas vaginalis, но и провести посевы на бактериальную флору с определением чувствительности ее к антибактериальным препаратам. Лечение должно быть комбинированным, противотрихомонозным и противобактериальным, тогда оно будет этиотропным. Лечение должно сопровождаться и эпидемиологическими мероприятиями - выявлением и лечением половых партнерш. Поэтому неслучайно, что большинство больных с трихомонозом лечатся у дерматовенерологов.
Туберкулез предстательной железы и семенных пузырьков является вторичным по отношению к легочным очагам. Более чем у трети больных он сочетается с туберкулезом почки. Изолированное специфическое поражение этих органов наблюдается редко.
Этиологическим фактором являются микобактерии туберкулеза человеческого типа. Первичное туберкулезное поражение семенных пузырьков возможно гематогенным путем, что может быть при бактериемии. Однако изолированным оно остается недолго, так как туберкулезный процесс быстро распространяется на предстательную железу. Это дает основание считать, что семенные пузырьки и предстательная железа при туберкулезе поражаются одновременно. Каналикулярным путем через семявыбрасывающие протоки микобактерии попадают в семенные пузырьки и предстательную железу при почечном туберкулезе.
У больных милиарным туберкулезом поражение предстательной железы протекает по типу острого межуточного процесса, что связано с междольковым расположением сосудов в предстательной железе и гематогенным распространением микобактерий туберкулеза. Туберкулезные бугорки возникают в межуточной ткани, но могут распространяться и на паренхиму железы. Хроническое течение характеризуется специфическим поражением эпителия железок и выводных протоков, а в последующем - и образованием туберкулезных бугорков в паренхиме, которые имеют тенденцию к слиянию. При творожистом некрозе бугорков в предстательной железе возникают каверны, заполненные казеозными массами, гноем и микобактериями; они могут прорваться в уретру или прямую кишку.
Туберкулезный везикулит патологоанатомически характеризуется высыпанием бугорков на стенке семенных пузырьков. Казеозный некроз их приводит к изъязвлению слизистой оболочки. Казеозные массы могут полностью заполнить просвет пузырьков, содержат лейкоциты, слущенные эпителиальные клетки, микобактерии, гигантские клетки. Возникший холодный абсцесс может образовать полость, сообщающуюся с каверной предстательной железы, и прорваться в уретру, реже гной проникает в клетчатку таза и прорывается в прямую кишку или брюшную полость.
Симптомы заболевания могут быть чрезвычайно скудными. Обычно возникают незначительные боли в промежности и в прямой кишке. Иногда бывает дизурия, которая нередко возникает в результате поражения соседних органов, в частности мочевого пузыря. Туберкулез предстательной железы не остается длительно изолированным. Присоединяется эпидидимит или везикулит с соответствующими явлениями.
В диагностике большое значение имеют изменения в предстательной железе, выявляемые при ректальном исследовании, и другие признаки мочеполового туберкулеза (дизурия, пиурия, микобактерии в моче, туберкулезный эпидидимит, поражения почек). При ректальном исследовании в предстательной железе определяются мелкие узелки, которые могут чередоваться с участками западения на месте опорожнившихся каверн. В 3-й порции мочи выявляются лейкоцитурия и микобактерии туберкулеза. При необходимости исследуют секрет предстательной железы. Уретрография позволяет выявить наличие каверн в предстательной железе. Приведенные признаки заболевания позволяют дифференцировать туберкулез от рака предстательной железы у пожилых людей.
Симптомы специфических везикулитов мало чем отличаются от клинических проявлений туберкулеза предстательной железы. Характерны ноющая боль в тазу с иррадиацией в крестец, болезненная эякуляция, гемопиоспермия. Пальпаторное выявление семенного пузырька и его болезненность указывают на патологический характер, а бугристость - на специфический характер поражения. Гемоспермия и пиоспермия являются признаками поражения семенных пузырьков. В моче или промывной жидкости мочевого пузыря, собранной после массажа семенного пузырька, можно обнаружить сперму, содержащую кровь, гной, микобактерии и некротизированные спермин.
Дифференцировать заболевание следует от опухолей семенного пузырька и предстательной железы. Для этого можно использовать везикулографию. При туберкулезе на везикулограммах видны каверны в стенке пузырька, при раке предстательной железы и семенных пузырьков-дефекты наполнения, ампутации пузырька, отодвинутость семявыносящего протока, его деформация.
Неинфекционные простатиты
Возникновение неинфекционного воспаления предстательной железы обусловлено застойным, или конгестивным, этиологическим фактором. Патогенетической предрасположенностью может быть гипоандрогения, чем объясняется наибольшее распространение застойного, или конгестивного, простатита Познера среди мужчин среднего и пожилого возраста или у молодых с первичным гипогонадизмом. Патогенетическим фактором могут быть и иммунные процессы как реакция на холодовый, химический и другие факторы, на травму, что, естественно, нельзя сравнивать с воздействием бактериального антигена на клетки паренхимы предстательной железы при инфекционных процессах.
К неинфекционным прежде всего относятся конгестивный, или застойный простатит Познера, острая гиперемия предстательной железы, названная Б. Н. Хольцовым (1928) простатизмом и др.
Застойный, или конгестивный, простатит. Патогенез конгестивного простатита может быть обусловлен не только анатомо-физиологическими изменениями венозной системы и других органов, но и рядом эндогенных и экзогенных факторов. Прежде всего - это в различной степени выраженные дизритмии половой жизни. Конгестию вызывают прерванное половое сношение, половые излишества и, напротив, длительное воздержание. Неполная эякуляция, что имеет место при так называемом привычном коитусе, лишенная эмоциональной окраски, является также одной из причин конгестии. Половые излишества, особенно после продолжительного воздержания, также способствуют венозному застою в венах таза.
Возрастание эротического компонента в теле- и видеопередачах способствует усилению венозного застоя в тазовых и половых органах, что усиливается и приемом алкоголя. Наибольшее значение имеет все же дизритмия половой жизни, которая в современной жизни нередко сопровождается необоснованными паузами или перерывами.
Вены таза являются своеобразным сексуальным барометром человека, так как эротическое возбуждение сопровождается перераспределением венозной крови в тазовые органы. Этому способствует обилие анастомозов между венами таза и бедра и с венами предстательной железы, что было установлено исследованием венозной системы В. В. Михайличенко (1989).
Возникновение конгестивного простатита наиболее присуще мужчинам среднего и даже старшего возраста с нарушенным ритмом половой жизни или у молодых людей, не живущих половой жизнью, и не мастурбирующих.
Симптоматика и диагностика. Болевые симптомы обычно аналогичны таковым при инфекционных простатитах, но не ярко выражены. Боль незначительная ноющая, локализована в промежности, иррадиирует в крестец и на внутреннюю поверхность бедер. Отмечается некоторая зависимость усиления боли при длительном воздержании и при преднамеренном пролонгировании полового акта.
Мочеиспускание учащено в первую половину дня. При этом отмечается незначительная странгурия. Если накануне ночью было половое сношение, особенно не только с физиологическим, но и с психологическим оргазмом, то больной с утра мочится нормально, без странгурии и не учащенно.
Из сексуальных симптомов следует отметить некоторое снижение либидо, "бледность" оргазма, иногда неприятные ощущения при этом, уменьшение эрекции. Зачастую это обусловлено сопутствующим застойным колликулитом. В диагностике применяются те же методы, что и при распознавании инфекционных простатитов. Лейкоцитоз в секрете предстательной железы менее значителен. При посевах его и 3-й порции мочи не выявляются патогенные бактерии и микоплазмы. Анализы на хламидии обычно отрицательные. Придается большое значение цитологическим исследованиям как секрета предстательной железы, так и соскоба слизистой оболочки ладьевидной ямки уретры. При этом можно выявить пласты многослойного плоского и клетки цилиндрического эпителия. Андрогенная насыщенность по тестам кристаллизации и соскоба ладьевидной ямки уретры обычно снижена. Специальные исследования на наличие конгестии описаны в гл. 8.
Динамическое УЗИ предстательной железы с применением ректальных датчиков выявляет изменяющиеся размеры ее в зависимости от частоты и интенсивности половых сношений.
Острая гиперемия предстательной железы (простатизм). Заболевание обусловлено внезапным приливом крови к предстательной железе, что вызывается сильным сексуальным возбуждением.
Простатизм может возникнуть у молодых мужчин, не ведущих половую жизнь, не мастурбирующих, у которых от природы не бывает поллюций. Острое кровенаполнение приводит к увеличению предстательной железы, следствием его могут стать расстройства мочеиспускания в виде странгурии, поллакиурии и даже острой задержки мочи.
Обычно острая гиперемия предстательной железы наступает у мужчин в изолированных контингентах, где имеет место полная изоляция от женщин. Внезапное появление визуального объекта для полового возбуждения приводит к острому усилению либидо.
При объективном обследовании больной напряжен, раздражителен. Вены семенного канатика левого и правого яичек несколько расширены. Предстательная железа увеличена, напряжена, но с гладкой поверхностью, гомогенная и безболезненная. При полной задержке мочи пальпируется и перкутируется переполненный мочевой пузырь.
Лечение требует применения седативных средств в основном парентерально. Если мочеиспускание не восстанавливается, то производится катетеризация мочевого пузыря.
У единичных больных может возникнуть необходимость наложения мочепузырного свища для временного отведения мочи из пузыря.
Атония предстательной железы является следующей формой неинфекционного простатита. Она проявляется простатореей и симптомом "дефекационной простаты". Обильные отделения секрета ее могут быть следствием перенесенного воспаления или токсического воздействия на орган. Об атонии ацинусов, их выводных протоков можно судить по определяемым при уретроскопии зияющим устьям протоков, открывающимся на задней стенке задней части уретры. Пальпаторно тургор предстательной железы снижен, инфильтративные изменения не определяются, болезненности нет. Заболевание надо дифференцировать от уретрита, при котором имеются гнойные выделения, что требует применения соответствующих лабораторных методов исследования.
Склероз предстательной железы в основном является исходом хронического простатита. Частые активные фазы воспаления неминуемо ведут к продуктивной реакции, к постепенному замещению соединительной тканью паренхимы ацинусов-долек, из которых состоит предстательная железа. Кистозное и рубцовое перерождение ее приводит к уменьшению органа. При этом вовлекается в рубцовый процесс предстательный отдел уретры, что ведет к сужению ее просвета. Длительность и постепенность этого процесса, как правило, исключает острую задержку мочи, тогда как хроническая постепенно, с годами нарастает и приводит к большим анатомо-функциональным изменениям. Наступает атония мочевого пузыря, распространяющаяся постепенно и на мочеточник. Развивается уретерогидронефроз с потерей функционирующей ткани почек. Это ведет к пиелонефриту и хронической почечной недостаточности. По сути дела, склероз предстательной железы можно отнести к так называемой второй болезни. Являясь, в сущности, осложнением хронического простатита, она имеет свои собственные симптомы. Такими могут быть жажда, слабость, адинамия, сухость ротовой полости и др., причем больной может не упомянуть ни поллакиурию, ни странгурию, которые наступают исподволь, незаметно, предъявляет жалобы, присущие симптомам хронической почечной недостаточности. В то же время стриктура предстательного отдела уретры может быть настолько выраженной, что образуются свищи промежности. В. С. Карпенко и соавт. (1985) наблюдали их у 24 больных.
При ректальном пальцевом исследовании предстательная железа определяется уменьшенной в размерах, с неровной поверхностью, хрящевой плотности.
При УЗИ устанавливается уменьшенная предстательная железа с неровной поверхностью, выраженной неликворной консистенции. Цистометрическими и урофлоуметрическими исследованиями выявляется выраженная атония мочевого пузыря.
С помощью инфузионной урографии, динамической сцинтиграфии выявляются нарушения уродинамики, снижение функции и расширение полостей почек.
Дифференцировать заболевание целесообразно от рака и аденомы предстательной железы, туберкулеза ее и паренхиматозного простатита.
Воспалительные неспецифические заболевания семенных пузырьков (везикулиты, или сперматоциститы)
Проникновение инфекции в предстательную железу и семенные пузырьки может быть одновременным. Клинически симптомы простатита при этом более выраженные и преобладающие. Возможен и постепенный переход инфекции при простатите на соседние органы. При затянувшемся остром простатите и хроническом течении с частыми обострениями инфекция может распространиться на соседние органы и прежде всего на семенные пузырьки. Патогенные бактерии, микоплазмы, хламидии попадают в семенные пузырьки непосредственно из предстательной железы или через заднюю часть уретры и семявыбрасывающие протоки (рис. 29). Возможно проникновение микробов, особенно Е. coli, из инфицированной мочи при пиелонефрите и гематогенным путем из других органов.
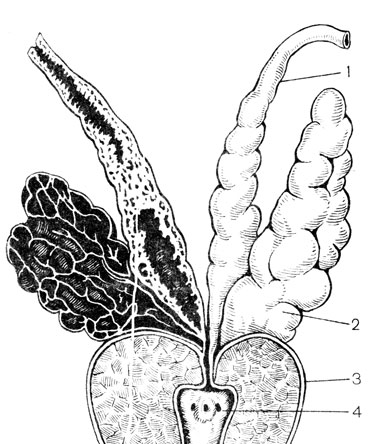
Рис. 29. Предстательная железа, семенные пузырьки и семявыносящий проток на разрезе при везикулите и деферентите справа. 1 - семявыносящий проток; 2 - семенной пузырек; 3 - предстател ьная железа; 4 - семенной бугорок
Симптоматикаостроговезикулита характеризуется локализацией боли в паховой области и глубоко в тазу с иррадиацией в крестец. Боль чаще односторонняя, хотя везикулиты - заболевание двухстороннее. Это объясняется неодинаковым по степени и тяжести поражения обоих семенных пузырьков. У больных хроническим везикулитом преобладают дизурические и сексуальные симптомы, такие как болезненные эрекции и эякуляции, последующая после полового сношения боль в течение 2-3 ч, поллюции. Боли ноющие, часто локализованы в крестце. Течение может быть и бессимптомным, некоторые больные приходят к врачу с единственной жалобой на гемоспермию. Среди других симптомов следует отметить периодическую пиурию, пиоспермию, а также азооспермию.
Диагностика основывается прежде всего на данных ректального исследования. Оно проводится в положении Фелькера или в позе больного, присевшего на корточки на табурете или стуле "на палец правой руки врача" (рис. 30). Врач также приседает, опершись правым локтевым суставом о колено. Нормальные семенные пузырьки обычно не прощупываются. Если они воспалены, то при этом над предстательной железой удается прощупать веретенообразные болезненные образования. При везикулите определяется только болезненность в области семенного пузырька. Содержимое его подвергают лабораторному исследованию. Для этого мочевой пузырь катетеризуют, промывают, а затем наполняют стерильным изотоническим раствором натрия хлорида. Семенной пузырек массируют, после чего больной мочится. При отсутствии пиурии в 1-й и 2-й порциях мочи этого лучше не делать, так как существует опасность инфицирования придатков яичек. В секрете семенного пузырька при везикулите возможно обнаружение желеподобной массы (сперма, гной, кровь). Если содержимое мочевого пузыря после массажа семенного пузырька (4-5-стаканная проба) макроскопически не изменено, то его также следует подвергнуть лабораторному исследованию и отцентрифугировать, как осадок мочи. В норме в секрете семенного пузырька лейкоциты отсутствуют или их не более 3-4 в поле зрения.
Рис. 30. Ректальная пальпация семенных пузырьков
При везикулите определяются лейкоциты в большом количестве, эритроциты, бактерии, обнаруживаются также патологические формы спермиев.
Везикулография является традиционным методом диагностики заболеваний пузырьков. Однако характерных для неспецифического воспаления везикулограмм не существует. Проводят ее лишь для дифференциальной диагностики с туберкулезом и саркомой семенных пузырьков. Метод является инвазивным, так как проведение его, в сущности, является диагностической операцией, заключающейся в разрезе мошонки, выделении семявыносящего протока, проколе его и проведении в просвет в проксимальном направлении сточенной инъекционной иглы или тонкой полихлорвиниловой трубки. В рентгеновском кабинете по ней вводится контрастирующее вещество (5 мл 60% раствора верографина или др.) или 5 мл йодолипола, разведенного в 1 мл эфира, (у пожилых).
В отличие от везикулографии ультразвуковое исследование совершенно не инвазивно с применением ректальных датчиков [Горюнов В. Г., Кузьмин Г. Е., 1983]. На ультразвуковых сканограммах выявляются увеличенные и деформированные семенные пузырьки. При туберкулезном поражении отчетливо видны каверны, заполненные жидкостью и казеозными неоднородными массами. Опухоль семенного пузырька отличается высокой плотностью, деформирует, сдавливает его, а при прорастании видна эрозированная поверхность.
Воспалительные и застойные заболевания семенного бугорка (колликулиты)
Заболевание это редко бывает изолированным, обычно оно сопутствует воспалению и застою в соседних органах: предстательной железе, семенных пузырьках и проксимальном отделе мочеиспускательного канала, на задней стенке которого в 1-2 см от шейки мочевого пузыря он расположен. Семенной бугорок содержит полость, называемую мужской маточкой, синус которой виден в центре его при уретроскопии. Через толщу семенного бугорка проходят семявыбрасывающие протоки, проникающие с обеих сторон через боковые доли предстательной железы; длина их от 12 до 18,5 мм. Они образуются от слияния семявыносящих протоков и собственных протоков семенных пузырьков. Их отверстия, имеющие слабые жомы, открываются с обеих сторон от синуса бугорка. При эякуляции отверстия семявыбрасывающих протоков расширяются, что способствует выбрасыванию эякулята в просвет мочеиспускательного канала. При таких особенностях анатомического строения объясним путь инфицирования этого органа при везикулитах и эпидидимитах. Близость к выводным протокам ацинусов предстательной железы, открывающихся на задней стенке мочеиспускательного канала, обусловливает проникновение инфекции в семенной бугорок при простатитах. При наличии уретрита, особенно заднего, воспаление распространяется и на семенной бугорок. Обилие сосудистых связей его с соседними органами приводит к застойному колликулиту при конгестивных заболеваниях предстательной железы.
Патоморфологические изменения при колликулитах описаны А. И. Васильевым еще в 1913 г. Автор различал следующие колликулиты: 1) поверхностный хронический (катаральное воспаление); 2) десквамативный; 3) гранулезный; 4) поверхностный язвенно-гранулезный; 5) интерстициальный гипертрофический; 6) пахидермитический; 7) интерстициальный окружающий; 8) смешанный; 9) атрофический.
Клинические проявления колликулита характеризуются многообразием. В основном это чувство щекотания, жжения в заднем отделе мочеиспускательного канала, особенно во время мочеиспускания, неадекватные эрекции. Оргазм может прерваться неприятными болевыми ощущениями, так как во время эякуляции происходит судорожное сокращение задней части уретры, что приводит к ущемлению воспаленного, эрозированного семенного пузырька. Появление нескольких капель крови в эякуляте (гемоспермия) является также симптомом этого заболевания. А. И. Васильев описал как симптом "семяизвержение при твердом стуле".
Диагностика колликулита складывается из описанных симптомов, объективных признаков простатита, везикулита, уретрита, которым чаще всего он сопутствует. Основой диагностики являются данные уретроскопии. Семенной бугорок занимает весь или почти весь просвет мочеиспускательного канала (31,5, 9, 11, 12) над мужской маточкой возвышается инфильтрат величиной с просяное зернышко (рис. 31, 3), что создает впечатление отечности. Слизистая оболочка блестящая или бледно-красно-желтого цвета (рис. 31, 3, 5, 6, 9, 11). При язвенных формах видна эрозированная поверхность (рис. 31, 2, 8, 10), у некоторых больных она покрыта струпом и фибрином (рис. 31, 1, 3). При гиперпластическом процессе видны характерные гранулемы (рис. 31, 8, 10). При атрофической форме семенной бугорок уменьшен, слизистая оболочка бледная (рис. 31, 3, 4). Иногда видны циркулярные рубцы - следы бывших уретроскопий и прижиганий, видимо, чрезмерных. При сопутствующем простатите и везикулите иногда виден гной, поступающий из отверстия выводных протоков предстательной железы и семявыбрасывающих протоков (рис. 31, 6). Течение колликулита зависит от эффективности проводимой терапии, особенно основных заболеваний - простатита и везикулита, от щадящего режима.
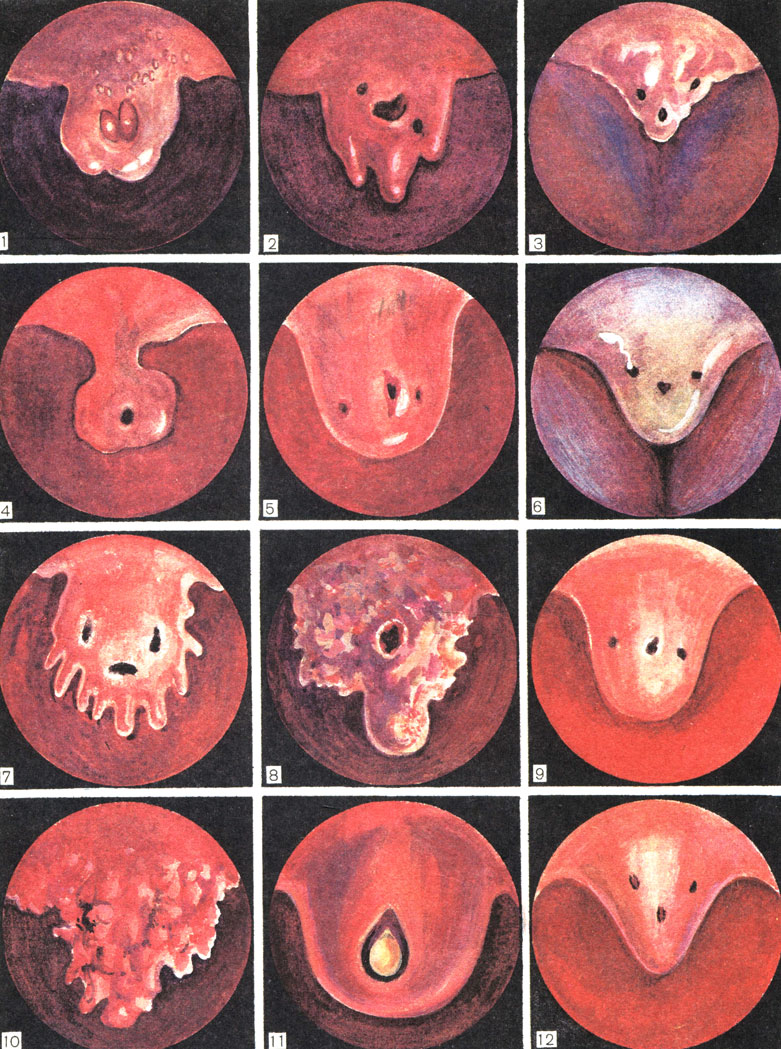
Рис. 31. Уретроскопическая картина при воспалительных заболеваниях семенного бугорка (объяснение в тексте)
Лечение неспецифичес к их простатитов. Оно прежде всего должно быть этиотропным и патогенетическим. Для больных инфекционными простатитами этиотропное лечение заключается в назначении антибактериальных средств в зависимости от выделенной патогенной бактериальной флоры или других возбудителей и чувствительности к ним применяемых препаратов. Однако положительные посевы секрета предстательной железы или 3-й порции мочи, собранной после массажа, удается получить лишь у 50-70% больных. В выборе антибактериальных препаратов следует исходить и из особенностей их воздействия на предстательную железу. Существует мнение о недостаточном антибактериальном влиянии антибиотиков на предстательную железу, что объясняется плохой растворимостью антибиотиков и нитрофуранов в липидах клеток предстательной железы. Установлено неоднородное воздействие при простатитах различных групп антибиотиков. Избирательным бактерицидным действием обладают макролиды - эритромицин и олеандомицин, а также тетрациклины и, естественно, их комбинации, такие как олететрин, тетраолеан, эрициклин. Эффективность тетрациклина объясняется еще и избирательностью этого препарата по отношению к тканям уретры, что имеет значение при частом сочетании уретрита и простатита. Назначение тетрациклинов целесообразно и в связи с их способностью воздействовать на вирусы и микоплазмы, которыми нередко инфицирована предстательная железа. Имеются сообщения об эффективном лечении метациклином (рондомицином), причем терапевтические концентрации метациклина определялись в сперме, взятой для исследования через 3 ч после приема препарата. P. Simmons и соавт. (1985) получили эффект от миноциклина. Отмечена эффективность сульфаниламидных препаратов [Минков H. и др., 1984] и особенно их сочетаний с триметопримом, известных под названием бактрима, или бисептола. Оспаривался вопрос о применении нитрофуранов, пока не была установлена возможность их проникновения в ткань и секрет предстательной железы. При простатитах широко применяются нитроксолин, 5-HOK, 5-нитрокс. Доказана большая эффективность ректального введения ряда лекарственных препаратов (нитрофуранов, анальгетиков), в том числе и ректального электрофореза. При устойчивых штаммах стафилококка и неэффективности обычных методов возможно применение стафилококкового анатоксина или получение и введение стафилококковой аутовакцины. Целесообразно применение вновь создаваемых антибиотиков широкого спектра из групп аминогликозидов, цефалоспоринов и пенициллина.
В терапии конгестивного простатита или везикулопростатостаза исходят из этиологических факторов, какими являются различные дизритмии половой жизни и полового акта, условия венозного застоя в тазу, воспалительные и застойные заболевания тазовых органов и другие причины, на устранение которых должны быть направлены лечебно-профилактические мероприятия. Это имеет значение и для лечения инфекционных простатитов, при которых застойные явления относятся к патогенетическим, предрасполагающим к инфекциям факторам. При острых простатитах антибактериальную терапию целесообразно начинать в зависимости от особенностей избирательного действия некоторых препаратов на предстательную железу с последующей корреляцией при положительном результате бактериологического посева. Больным острым катаральным простатитом назначается не менее одного антибиотика (в эпидемию гриппа тетрациклин или эритромицин) и сульфаниламид на 8-10 дней. При фолликулярных и паренхиматозных простатитах больные должны получать антибактериальные препараты в больших дозах и комбинированно по 10-12 дней со сменой их до получения клинического эффекта. В последующем рекомендуются наблюдение и противорецидивное лечение у уролога поликлиники на протяжении нескольких месяцев или лет.
При проведении патогенетической терапии у больных хроническими простатитами должны учитываться особенности анатомического строения предстательной железы, а также приобретенные патогенетические факторы (уретрит, стриктура уретры, внеуриногенные очаги инфекции, заболевания соседних органов - геморрой, проктит, парапроктит и др.). Одним из благоприятных условий антибактериальной терапии является обеспечение оттока воспалительно-гнойного отделяемого из извитых и криптообразных выводных протоков ацинусов, что достигается массажами предстательной железы. Другое условие - проведение физических методов воздействия на предстательную железу (сидячие ванны, теплые микроклизмы с ромашкой, шалфеем, новокаином, диатермия и другие виды физиотерапии). Лечение направлено на улучшение кровенаполнения предстательной железы, ибо внутриорганные артериолы расположены в соединительнотканных прослойках между ацинусами, куда доставка лекарственных веществ с артериальной кровью при воспалении затруднена.
К патогенетическому лечению относится и иммунологическое, направленное на повышение иммунореактивности организма и тканей предстательной железы. Специфического иммунологического лечения простатитов пока еще не существует, поэтому лечебные мероприятия носят общий характер. Это периодическое (каждые 3-4 мес) проведение 2-недельных курсов лечения метил-урацилом (метацином) по 0,5 г 3 раза в день или пентоксилом по 0,2 г 4 раза в день, внутримышечное введение у-глобулинов по 1-2 ампуле 2-3 раза с интервалом в 2-3 дня, инъекции экстракта алоэ, сыворотки Филатова. С этой же целью проводится лактотерапия (внутримышечное введение 2 мл стерильного молока, затем через день 4 мл, иногда при незначительной реакции спустя 2 дня - 6 мл и т. д.). Применяется отечественный препарат продигиозан по 50 мкг внутримышечно через каждые 4 дня, всего 4-5 инъекций (первое введение в пробной дозе 25 мкг) или по 1 инъекции в день 4-5 дней подряд [Тиктинский О. Л., 1984]. С этой же целью применялся и пирогенал, созданный X. X. Планельсом [Сорокин А. В., 1965]. Пирогенал представляет собой липосахарид, полученный из бактерий паратифозной группы. Воздействуя на обмен, он повышает фагоцитоз, влияет на центр теплорегуляции. Несмотря на его рассасывающее действие по отношению к рубцовой ткани, пирогенал (в нашей клинике применяется с 1965 г.) рассматривается как средство неспецифического воздействия на реактивность и фон для проведения этиотропной антибактериальной терапии [Тиктинский О. Л., Новиков И. Ф., 1972]. Эффективно внутривенное введение пирогенала, которое следует проводить только при стационарном лечении или в условиях урологического диспансера. Первая доза - 25 мкг, на 2-й день при отсутствии реакции - 37 мкг, на 3-й - 50 мкг, на 4-й - 50-75 мкг и т. д. При повышенной температуре тела до 38° С и выше спустя несколько часов после введения, при ознобе и появлении слабости при этом на следующий день доза не увеличивается, а остается прежней. Таким образом, к 9-10-му дню можно достигнуть дозы 100-150 мкг и даже несколько большей. При внутривенном введении пирогенала необходимо строго следить за тем, чтобы количество вводимого препарата не превысило намеченную дозу. Инъекции должны проводить опытная процедурная сестра под контролем врача или врач. При выраженной реакции на пирогенал, что отмечается на 3-6-й день, следует начинать антибактериальную терапию 1-2 антибиотиками в достаточно высоких дозах и одним сульфаниламидным препаратом или бактримом (бисептолом, сульфатоном). Одновременно ежедневно проводят физиотерапию и массаж предстательной железы, чтобы обеспечить отток секрета и улучшение кровоснабжения предстательной железы. Пирогенал-терапия заканчивается на 9-10-й день, введение антибактериальных препаратов проводят еще в течение 2-3 дней. Критерии эффективности лечения больных хроническим простатитом оценивают непосредственно к концу курса терапии и спустя 3-6 мес.
Улучшение состава секрета предстательной железы или 3-й порции мочи отмечено менее чем у ¼ леченых больных бактериальным простатитом. Напротив, более чем у половины больных эти результаты как бы ухудшились за счет лучшего оттока.
Комплексная терапия внутривенным введением пирогенала проводится в стационарных условиях в связи с выраженными пирогенными реакциями. Однако в настоящее время ввиду перестройки здравоохранения расширяются возможности поликлиники. Поэтому курс лечения с внутривенным введением пирогенала можно проводить в условиях поликлиники с использованием дневного стационара.
Иммунологическое лечение продигиозаном производится с внутримышечным введением по одной инъекции (1 ампула) в день из расчета по 0,05 мкг на 1 кг массы тела больного. Продигиозан вводится в течение 5 дней. С 4-5-го дня его применения начинается этиотропная антибактериальная терапия, которая сочетается с физическими методами лечения и массажем железы [Тиктинский О. Л., 1984].
Среди других иммунодуляторов следует назвать тималин, большой опыт в применении которого имеют В. Н. Ткачук и соавт. (1989). Назначают также Т-активин, диоцифон и др. Восстановление микроциркуляции достигается назначением антикоагулянтной терапии гепарином, применением трентала, эскузана, декариса и других препаратов.
Патогенетическая терапия, направленная на устранение приобретенных факторов, должна включать лечебные мероприятия по ликвидации внеуриногенных очагов инфекции (тонзиллит, кариозные зубы, заболевания придаточных пазух носа, пиодермии и др.), уриногенного очага в уретре (уретрит, стриктуры мочеиспускательного канала), заболевания соседних органов таза (проктит, ректальные свищи, геморрой). Предполагается одновременное лечение воспалительных заболеваний органов, неизбежно вовлекающихся в воспалительный процесс при простатите (семенных пузырьков, семенного бугорка, яичек и их придатков). Этиологическое антибактериальное лечение везикулитов, колликулитов, эпидидимитов в основном совпадает с лечебными мероприятиями по поводу простатитов, но требует и дифференцированных действий, например инстилляций лекарственных веществ в уретру при хронических уретритах, прижигания семенного пузырька 0,25-0,5% раствором серебра нитрата при колликулитах и т. д.
У больных, годами страдающих хроническим простатитом, наступает эстрогенизация, при этом может возникнуть необходимость в проведении лечения андрогенами. Клинические проявления у таких больных заключаются не только в снижении копулятивной и репродуктивной функций, но и в ухудшении общего состояния, снижении работоспособности и умственной активности. Однако торопиться с назначением андрогенов, имеющих и канцерогенный эффект, не следует, и начинать лечение надо с общеукрепляющей терапии: фитин, витамины, физическая культура, лечебная гимнастика, включая и упражнения по Д. H. Атабекову (1936), предложенные для урогинекологических больных. Если нет возможности исследовать содержание половых гормонов, то лечение лучше начинать с менее активных препаратов (метилтетостерон по 5 мг 3 раза в день или тестобромлецит по 1 таблетке 3 раза в день сублингвально в течение 1 мес). При выраженной астенизации или доказанной гипоандрогении можно применять более активные препараты, обладающие и андрогенным, и анаболическим эффектом. Это тестостерона пропионат, вводимый в виде 5% масляного раствора по 1 мл (50 мг) внутримышечно 2-3 раза в неделю курсами по 3-4 нед, или тестостерона энантат в виде 20% раствора, назначаемый по 0,5 мл также внутримышечно 1 раз в 3-4 нед индивидуальным курсом для каждого больного, лучше не более 2-3 раз, или сустанон-250, вводимый таким же образом. При хроническом простатите, по данным Л. П. Имшенецкой (1984), андрогенотерапия показана у больных с интерорецептивно-токсической и интерорецептивно-эндокринной формами копулятивной дисфункции, что должно быть обосновано исследованием гормонального фона.
Гормональная терапия у больных с врожденными андрогениями должна быть больше профилактической. К тому же надо учитывать, что заместительное введение половых гормонов может угнетать и так уже сниженную функцию половых желез.
В последние годы при хронических простатитах нашла применение и ферментотерапия. Лечение лидазой (гиалуронидазой) проводится в стадии продуктивных и рубцовых изменений по 64 ЕД подкожно 1 раз в день курсами по 10-20 дней. А. Д. Никольский и соавт. (1975) сообщили о применении протеолитических ферментов (трипсина, химопсина, химотрипсина). H. М. Беродзе (1984) получил положительный эффект, применяя электрофорез отечественного протеолитического фермента папаина. П. П. Ивдра и соавт. (1984) использовали в лечении больных хроническим простатитом стрептокиназу. Авторы отмечают способность этих ферментов лизировать нежизнеспособные ткани, поэтому предпочтение оказывается местному трансперинеальному их введению по 25 мг химопсина и 10 мг химотрипсина в 10 мл 1% раствора новокаина. Несмотря на то, что внутриорганное введение в предстательную железу лекарственных веществ уже не имеет распространения, сторонники этого метода еще есть [Muntanola P. et al., 1980]. Это можно производить при очень тяжелом течении простатита и неэффективности других средств. Менее безопасно местное введение протеолитических ферментов, глюкокортикоидных гормонов (гидрокортизон по 50-75 мг) с антибиотиками во время парапростатической, пресакральной и надлобковой новокаиновых блокад. Гидрокортизон и антибиотики при простатитах можно вводить в заднюю часть уретры. Местное введение лекарственных веществ осуществляется в виде ректальных свечей. Наиболее распространенным является применение фуразолидона по 0,1 г в каждой свече вместе с метиленовым синим (по 0,05 г) или без него. В свечи могут быть добавлены антипирин, баралгин, анальгин, если они вводятся одновременно другим путем.
Ц. К. Боржиевский и И. С. Фитьо (1980) применили для местного лечения хронических простатитов диметилсульфоксид. Авторы предложили следующий состав свечей для ректального введения:
Rp.: Belladonnae 0,015 Dermatoli 0,2 Dimedroli 0,02 Novacaini 0,15 Demexidi 1,0 Furasolidoni 0,1 Ampicillini-natrii 0,5 Riboflavini 0,005 M. f. suppos D. t. d. № 30 S. По 1 свече в прямую кишку 2 раза в день.
В лечении простатитов нашли применение и препараты, полученные из пыльцы цветов (польстимол, парапростом), а также нативное маточное молочко, оказывающее бактериологическое и общеукрепляющее действие. При вторичных расстройствах ЦНС назначаются седативные средства и малые транквилизаторы, больные консультируются невропатологом и психоневрологом.
Физиотерапевтические методы занимают большое место в лечении больных с этим упорным заболеванием. В острой стадии заболевания применение физических методов ограничено. Назначают только УВЧ-терапию с введением ректально электрода в резиновом напальчнике на глубину 8-10 см в тепловой дозе от 5 до 15 Вт по 12-15 мин ежедневно или через день. Рекомендуются теплые микроклизмы с 0,25% раствором новокаина, с ромашкой или шалфеем.
Назначение физиотерапии при хронических воспалительных заболеваниях предстательной железы преследует следующие цели: 1) улучшение кровоснабжения больного органа и, следовательно, доставки лекарственных форм, вводимых перорально и парентерально, что достигается применением диатермии, ультразвука, диадинамофореза, грязи, парафина, озокерита, фонофореза антибиотиков; 2) анальгезирующее действие - достигается электрофорезом новокаина, тримекаина, совкаина, дикаина, индуктотермией, импульсными токами низкой частоты, синусоидальными модулированными токами, дарсонвализацией и другими методами; этими же физическими методами достигается и противовоспалительный, отграничивающий, рассасывающий эффект; 3) лечение последствий основного заболевания в виде расстройств копуляции - осуществляется общими ваннами, различными душами, диадинамическими токами, электростимуляцией и др.
Рефлексотерапия, проводимая в комплексе с другими лечебными мероприятиями, по данным В. Н. Ткачука и О. М. Егорова (1984), приводит к стойкой ремиссии в течении хронического простатита. При этом возможно и улучшение половой функции [Распутин Б. К., 1984]. В. В. Михайличенко и соавт. (1984) установили положительное влияние иглотерапии на уровень гонадотропных и половых гормонов в крови больных хроническим простатитом.
В санаторно-курортном лечении грязь и минеральные ванны играют ведущую роль. Грязелечение осуществляется местными аппликациями на "трусиковую" зону и в виде грязевых ректальных тампонов. В Железноводске применяется диатермогрязь, в Трускавце - озокерит.
Оперативное лечение. Абсолютные показания к оперативному вмешательству возникают при абсцессе предстательной железы, парапростатической флегмоне, эмпиеме семенного пузырька. При абсцессе предстательной железы показано вскрытие со стороны промежности. Ректальный доступ приводит к образованию ректально-простатических свищей, что способствует рецидивам простатита.
Техника вскрытия абсцесса перинеальным доступом заключается в следующем. В положении для промежностных операций под общим обезболиванием производится дугообразный разрез в области промежности на 2-3 см кпереди от заднего прохода. Под контролем изогнутого бужа, введенного через уретру в мочевой пузырь, рассекают кожу, подкожную клетчатку с поверхностной фасцией и промежностный апоневроз. В соответствии с локализацией гнойника в доле предстательной железы справа или слева под контролем пальца левой кисти, введенного ректально, производят пункцию его в проекции воображаемого треугольника (рис. 32), образованного с внутренней стороны (в положении на спине) луковично-губчатой мышцей (m. bulbospongiosus), с наружной - седалищно-пещеристой m. ischiocavernosus и с нижней - поверхностной поперечной мышцей промежности (m. transversus perinei superficialis). При получении гноя колющим движением скальпеля по игле вскрывают полость абсцесса, которую расширяют и обследуют пальцем, дренируют 1-2 резиновыми трубками. Накладывают редкие швы на операционную рану (дренажные трубки фиксируют к коже) и Т-образную давящую асептическую повязку.
Рис. 32. Линия разреза и положение иглы при оперативном лечении абсцесса предстательной железы
При парапростатической флегмоне наиболее простым доступом является параректальный, разрез гнойника должен проводиться в сагиттальной плоскости. При распространении флегмоны в тазу делают дополнительные разрезы - паховые, позадилобковые. При эмпиеме семенного пузырька показано его удаление или (при невозможности) вскрытие гнойника. Позадилобковый доступ при этом является достаточно широким и щадящим. При склерозе предстательной железы могут возникнуть показания к простатэктомии [Карпенко В. С., Романенко А. М., 1980]. Однако высокая травматичность операции при этом заболевании делает ее менее предпочтительной, чем трансуретральную электрорезекцию [Симонов В. Я. и др., 1984]. В нашей клинике методом выбора при склерозе предстательной железы является трансуретральная резекция [Новиков И. Ф. и др., 1984].
В реабилитации больные хроническим простатитом обычно не нуждаются, но они должны состоять на диспансерном учете. Некоторые из них нуждаются в трудоустройстве. Во время обострений болезни и курсов активного лечения больные временно нетрудоспособны.
Лечение специфических простатитов. При гонорейных простатитах лечение проводится венерологом, так как оно связано с эпидемиологическими мероприятиями и должно быть принудительным. Уролог, выявивший это заболевание, должен сообщить о больном в дерматовенерологический диспансер. Лечение - как и при трихомонозном уретрите.
При лечении болезни Рейтера многое зависит от выраженности ее клинических проявлений, характера возникающих рецидивов. Наиболее часто применяется тетрациклин по 2 г ежедневно в течение 3 нед (курсовая доза может быть изменена в зависимости от массы больного), применяются также эритромицин, сульфаниламиды, при тяжело протекающих процессах проводится лечение глюкокортикостероидами. Местное лечение неспецифично и не отличается от соответствующей терапии уретритов, конъюнктивитов, гонитов другой этиологии.
Необходимо отметить некоторую неопределенность прогноза этого заболевания, частоту рецидивов, редкие, но существующие летальные исходы. Анализ причин смерти этих больных указывает на непереносимость препаратов, связанную, по-видимому, с нераспознанным при жизни больного поражением печени. Вследствие этого комбинация антибиотиков и сульфаниламидов при лечении болезни Рейтера нежелательна.
Лечение туберкулеза предстательной железы проводится в основном туберкулостатическими препаратами в условиях фтизиоурологического отделения, так как на это уходит много времени - 1 ½ года основного курса. Применяются различные схемы комбинированного туберкул остатического лечения. Больные длительно состоят на учете в противотуберкулезном диспансере, направляются на санаторно-курортное лечение.
|
ПОИСК:
|
© Анна Козлова подборка материалов; Алексей Злыгостев оформление, разработка ПО 2001–2019
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'