Ошибки гемотерапевтической тактики
Порочная тактика применения лечебного метода обычно определяет его безэффективность. Это положение в особенности относится к методу переливания крови, применение которого в сложных условиях остро развивающихся и протекающих в быстром темпе функциональных расстройств требует тактического маневра, рассчитанного главным образом на предупредительный характер проводимой гемотерапии и закрепление достигнутого эффекта. В этом отношении иногда имеют место серьезные ошибки, в результате которых проводимая гемотерапия обычно не оказывает лечебного действия.
Приводим отдельные, относящиеся к этому вопросу клинические наблюдения.
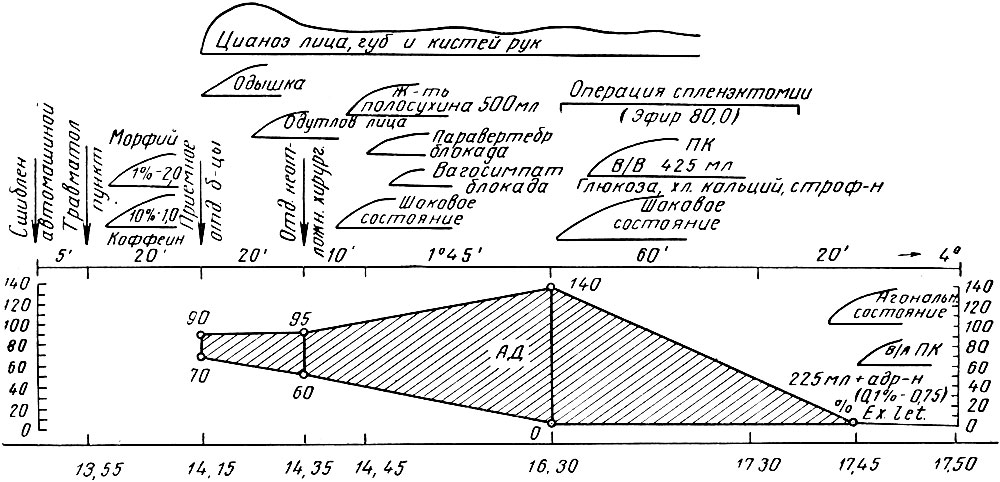
Диаграмма 8. Наблюдение 31. Больной А., 16 лет. Разрыв селезенки. Перелом III-V ребер слева. Надрыв левого легкого. Травматический шок. Операция спленэкгомии. Нерациональная гемотерапевтическая тактика. Смертельный исход
Наблюдение 31. Больной А., 16 лет, доставлен в больницу в 14 часов 15 минут машиной скорой помощи по вызову из поликлиники, принятому в 13 часов 55 минут. Пострадавший сшиблен грузовой машиной. В машине скорой помощи больному введено 2 мл 1 % раствора морфина и 1 мл 10% раствора кофеина. При осмотре больного в приемном отделении установлено: общее состояние больного крайне тяжелое. Сознание сохранено. Резкий цианоз лица, одышка, жажда. Пульс 100 ударов в минуту, слабого наполнения. Кровяное давление 90/70 мм. Слева - резкая болезненность при пальпации в области VII-VIII-IX ребер по передней аксиллярной линии. Подкожная эмфизема. Живот не вздут; резкое напряжение мышц передней стенки живота слева. Перкуторно в отлогих областях живота жидкость не определяется. С заключением перелома ребер, подозрением на повреждение левого легкого и селезенки больной направлен в отделение неотложной хирургии, куда поступил в 14 часов 35 минут. При обследовании в предоперационной подтверждены в основном данные, полученные в приемном отделении. Спущена моча катетером в количестве 200 мл, прозрачная. Гемоглобина крови 70%. Введено внутривенно 500 мл жидкости Полосухина, сделана паравертебральная и левосторонняя вагосимпатическая блокада, после чего дыхание у больного стало свободнее. Картина внутреннего кровотечения не вполне ясна, решено продолжать наблюдение. В 16 часов 30 минут общее состояние больного очень тяжелое, кровяное давление 140/0 мм. Цианоз лица, губ, кистей рук держится, хотя и выражен несколько слабее, чем в момент поступления в отделение неотложной хирургии. В отлогих частях живота слева определяется наличие свободной жидкости. Ввиду серьезных подозрений на разрыв селезенки решено произвести под эфирным наркозом лапаротомию. В брюшной полости жидкая кровь и сгустки в небольшом количестве. При ревизии установлен поперечный разрыв селезенки. Селезенка увеличена в размере (16×10), в спайках с брюшиной, диафрагмой и левой долей печени. С некоторыми техническими трудностями произведена спленэктомия. Брюшная полость осушена, рана брюшной стенки зашита послойно наглухо. Во время операции произведено внутривенное переливание крови в количестве 425 мл группы 0(I), одновременно введено внутривенно 100мл 40% раствора глюкозы, строфантина в растворе 0,00025 мл и 10 мл 10% раствора хлористого кальция. Операция начата в 16 часов 30 минут, окончена в 17 часов 30 минут. Эфира 80 г. Через 15 минут после окончания операции в 17 часов 45 минут состояние больного резко ухудшилось. Пульс исчез. Кровяное давление не определяется. Дыхание редкое, поверхностное. Из носа и изо рта выделяется пенистая кровянистая жидкость. Начато внутриартериальное переливание крови в левую лучевую артерию в направлении к сердцу. Введено под давлением 225 мл крови группы 0(I) с адреналином 0,75 мл (0,1% раствора). Несмотря на принятые меры, улучшения не наступило и в 17 часов 50 минут больной скончался.
Анатомический диагноз. Перелом III, IV и V левых ребер с разрывом плевры и надрывом ткани левого легкого. Кровоизлияние в левую плевральную полость. Подкожная эмфизема левой стороны грудной клетки. Операция удаления селезенки по поводу ее разрыва. Кровоизлияние в брюшную полость. Шок. Отек легких и мозга. Резкое полнокровие внутренних органов.
В данном случае пострадавший спустя 45 минут (после травмы находился уже в отделении неотложной хирургии с явлениями тяжелого травматического шока, с выраженными расстройствами кровообращения, без каких-либо указаний на повреждение черепа и его содержимого.
Здесь имелись налицо все основания для проведения энергичной противошоковой терапии. Уже в этот момент была прямая необходимость в переливании крови методом внутриартериального нагнетания. В таких условиях влияние жидкости Полосухина не может обеспечить успех, даже если и произвести дополнительно паравертебральную и ваго-симпатическую блокаду, как это и было выполнено в данном случае. При таком объеме противошоковых мероприятий травматический шок в тяжелой форме может лишь углубляться. И действительно спустя 2 часа, в 16 часов 30 минут, кровяное давление больного было на уровне 140/0 мм, что свидетельствовало о состоянии паралича вазомоторов. В этот момент хирург, убедившись в наличии угрожающего внутреннего кровотечения, приступил к лапаротомии под эфирным наркозом при шоковом состоянии больного. Это поставило больного в чрезвычайно опасное положение ввиду недостаточной эффективности проведенных ранее противошоковых мероприятий и предстоящего обширного оперативного вмешательства.
Произведенное уже в ходе операции переливание крови, к тому же всего в количестве 425 мл, оказалось совершенно недостаточным для того, чтобы вывести больного из состояния глубоких расстройств гемодинамики, при которых была начата операция. Кровяное давление продолжало катастрофически снижаться и спустя 15 минут по окончании операции максимальное артериальное давление упало у больного до уровня нуля, на котором к моменту начала операции находилось уже минимальное давление. Больной впал в атональное состояние, и произведенное в этот момент внутриартериальное переливание крови на этот раз оказалось неэффективным.
Таким образом, в данном случае имели место серьезные тактические ошибки при проведении противошоковых мероприятий методами и средствами гемотерапии, что и определило неэффективность этих мероприятий. Подобные случаи без данных секции нередко ложно трактуются как травма, несовместимая с жизнью.
Наблюдение 32. Беременная С., 23 лет, поступила в родильный дом в 7 часов 30 минут с переношенной беременностью 42-43 недель. Часа за 2 до поступления в родильный дом у женщины появились дома кровянистые выделения со сгустками, сопровождавшиеся небольшими болями внизу живота. При поступлении: общее состояние удовлетворительное, пульс 74 удара в минуту, среднего наполнения, артериальное давление 125/80 мм, влагалище нерожавшей женщины, шейка укорочена, открытие на один палец, края шейки толстые, плодный пузырь цел; последовой ткани за внутренним зевом не обнаружено; головка над входом, подвижная, кровянистых выделений нет. В 19 часов появились незначительные кровянистые выделения, слабые схватки через 12-15 минут. Сердцебиение плода ясное. В 24 часа головка прижата ко входу, схватки через 7-10 минут по 20 секунд. Незначительные кровянистые выделения.
На следующий день в 1 час 00 минут головка большим сегментом во входе в таз. Воды целы. Схватки хорошего напряжения, через 2-3 минуты по 40 секунд. В 1 час 40 минут отошли воды, окрашенные меконием; интенсивные схватки по 45 секунд через 2-3 минуты. Резкое замедление сердцебиения плода, начинающаяся асфиксия плода.
После вагинального исследования с целью уточнения акушерского статуса начато извлечение плода при помощи полостных щипцов. В 2 часа родился мальчик весом 4100 г, длиной 52 см. В 2 часа 20 минут кровотечение в последовом периоде. Кровопотеря 300 мл. Ввиду кровотечения и отсутствия признаков отделения последа решено произвести ручное отделение последа. В 2 часа 40 минут под эфирным наркозом (40 г) произведено ручное отделение последа, интимно прикрепленного по задней поверхности матки в нижнем маточном сегменте ближе к внутреннему зеву. Послед выведен наружу по руке, после чего матка сократилась. В ходе этого мероприятия женщина потеряла около 300 мл крови.
В 2 часа 50 минут женщина вышла из наркоза в шоковом состоянии. Покровы очень бледны, пульс едва определяется, до 120 ударов в минуту. Артериальное давление 80/40 мм. В связи с резким ухудшением общего состояния женщины решено произвести переливание крови. В 3 часа начато внутривенное переливание одногруппной 0(I) крови и в течение последующих 15 минут введено 450 мл крови. Во время переливания крови матка распустилась, началось кровотечение темной жидкой кровью. Произведен массаж матки, введен питуитрин с эрготином без эффекта.
В 3 часа 10 минут повторное ручное обследование полости матки: плацентарная площадка негладкая, с выступающими незначительными кусочками ткани. Ввиду невозможности отделить эти образования рукой преступлено к инструментальному обследованию полости матки большой тупой кюреткой; полость матки обойдена с удалением кусочков ткани, после чего матка сократилась и кровотечение прекратилось. Наложены швы на разрывы шейки матки. Операция закончена в 3 часа 25 минут при крайне тяжелом состоянии родильницы. Кровопотеря во время этой операции исчислена в 300 мл. Незначительные кровянистые выделения продолжаются. Приподнят ножной конец кровати, тепло к голове, кофеин, камфара, глюкоза, кислород.
В 4 часа состояние женщины еще более ухудшилось: периферический пульс не определяется, дыхание поверхностное, прерывистое; цианоз губ и пальцев рук. Обнажена левая локтевая вена, в которую в течение 30 минут введено 700 мл одногруппной крови. В правую локтевую вену введена 40% глюкоза и питуитрин. Мероприятия эти не дали заметного эффекта. В 4 часа 30 минут обнажена правая, плечевая артерия, в которую навстречу току введено было 200 мл крови. Искусственное дыхание. Женщина в это время была уже без каких-либо клинических признаков жизни. Внутриартериальное переливание крови также не дало никакого эффекта и в 4 часа 40 минут больная умерла.
Клинический диагноз. Переношенная беременность 42-43 недель. Низкое прикрепление плаценты. Кровопотеря в родах и послеродовом периоде. Анемический шок. Кровопотеря свыше 1100 мл. Переливание крови 1350 мл внутривенное и внутриартериальное. Смертельный исход.
Анатомический диагноз. Общее резкое малокровие. Жидкая кровь в полостях сердца и в сосудах. Кровоизлияние в эндокард левого желудочка. Кровоизлияния в стенку влагалища, околовагинальную клетчатку и в клетчатку малого таза. Разрывы шейки матки и промежности с кровоизлияниями в ткань. Гипертрофия левого желудочка сердца. Острая гиперплазия селезенки. Дистрофические изменения внутренних органов. Мнение прозектора: смерть последовала от резкой гипоксии, развившейся на почве анемического шока с депонацией крови в селезенке.
В данном случае имели место серьезные тактические ошибки как в области специальных мероприятий, так и в проведенной гемотерапии. Специальные акушерские мероприятия хотя и вынужденные, но несомненно шокогенные (активное родоразрешение при помощи полостных щипцов, ручное отделение последа иод эфиром, ручное и инструментальное обследование полости матки), были произведены в этом случае при крайне тяжелом общем состоянии женщины без достаточного обезболивания и десенсибилизации, что не могло не ухудшить и без того тяжелое состояние женщины, находившейся фактически в состоянии шока.
Одновременно и в области гемотерапевтической тактики в данном случае имели место серьезные ошибки, выразившиеся главным образом в том, что эта тактика была созерцательной. Рациональная гемотерапия - терапия охранительная, предупредительная в отношении угрожающих больному расстройств и осложнений. Первое переливание крови произведено было в данном случае лишь после повторных кровотечений и серьезных оперативно-акушерских мероприятий. В этих условиях переливание крови в количестве 450 мл при кровопотере, много более значительной, не могло, естественно, дать эффекта. Повторное переливание крови, вначале внутривенное, а в дальнейшем внутриартериальное, производилось уже при атональном состоянии женщины. Эти мероприятия также эффекта не дали ввиду полной ареактивности больной в момент их проведения.
В данном случае, следовательно, переливание крови, жизненно показанное, было сделано с запозданием, прерывисто, не маневренно, без учета особенностей состояния больной в отдельные моменты заболевания, протекавшего в сложных условиях с повторными вынужденными вмешательствами специального характера. Эта тактика, порочная в своей основе, и практически оказалась неэффективной.
Между тем именно в сложных условиях тяжело протекающего шока (травматического, родового и пр.) рационально проведенная гемотерапевтическая тактика открывает перспективу благоприятного исхода. В этих целях рекомендуется раннее и непрерывно продолжающееся переливание крови (с переменным током в цельном виде, а также в разбавлении) до длительного (в течение 8-12 часов), стойкого противошокового эффекта, в условиях уже завершенного оперативного вмешательства. Само собой понятно, что огромное значение при этом имеет и уровень, на котором проведены были специальные лечебные мероприятия.
|
ПОИСК:
|
© Анна Козлова подборка материалов; Алексей Злыгостев оформление, разработка ПО 2001–2019
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'