Капельное переливание крови
Сущность метода заключается в том, что при нем кровь поступает в русло кровообращения больного крайне замедленным током, что при некоторых заболеваниях и функциональных расстройствах представляет большой лечебно-практический интерес. Капельным током можно пропускать кровь через систему аппарата с различной скоростью, от 5-6 до 150 капель в минуту. Лишь с превышением дебита в 150 капель в минуту ток крови в аппарате из капельного превращается в струевой.
Однако капельный метод переливания крови предполагает дебит, не превышающий 20-30 капель (1 -1,5 мл) в минуту. При более высоком темпе капельный метод переливания крови в значительной мере теряет свое значение как лечебно-профилактический метод.
Неоценимое преимущество капельного метода переливания крови перед струевым заключается в том, что он не сопровождается повышением кровяного давления. Вместе с тем при капельном методе переливания крови перелитая кровь более длительно остается в русле активного кровообращения реципиента. В силу этих особенностей капельный метод переливания крови приобретает особое практическое значение в случаях, когда по различным показаниям возникает необходимость в переливании крови больным с ослабленной сердечной деятельностью, при продолжающемся внутреннем кровотечении, недоступном для оперативно-хирургического вмешательства.
Капельный метод переливания крови допускает массивное и даже сверхмассивное переливание крови без риска перегрузить сердечно-сосудистую систему. С необходимостью такого переливания крови приходится встречаться при анемических состояниях, особенно при анемии геморрагического происхождения, а также при тяжелых формах интоксикаций, отравлений и пр.
Капельный метод переливания крови вполне оправдал себя как средство профилактики операционного шока и рецидива травматического и операционного шока.
При капельном переливании крови нет необходимости пользоваться кружкой Эсмарха или специальными банками с особыми приспособлениями для воздушного счетчика капельного дебита крови; нет необходимости и в специальных механизмах для взбалтывания крови, а также в постоянном подогреве крови выше средней комнатной температуры.
Обычная ампула является наиболее простым и вместе с тем наиболее удобным сосудом для капельного переливания крови. В отводящую систему включают капельницу. Эта капельница соединяет первую резиновую трубку со второй, которая при капельном переливании крови должна быть несколько длиннее обычной (до 50-60 см). Капельный дебит крови удобнее всего регулировать винтовым зажимом, который надевают на первую резиновую трубку. Если винтового зажима нет, то можно пользоваться обычным кровоостанавливающим пинцетом (без зубцов). При этом резиновую трубку перехватывают с таким расчетом, чтобы сохранить минимальный (волосяной) просвет, обеспечивающий капельный ток крови.
Систему заполняют кровью при горизонтальном положении капельницы, в результате чего капельница заполняется кровью лишь наполовину и уровень крови в капельнице не достигает свободного конца впаянной в нее внутренней трубки, благодаря чему возможен подсчет капель крови, поступающей из ампулы в капельницу. При капельном переливании крови в количестве, превышающем одну ампулу, в первую (основную) ампулу еще до полного ее опорожнения отдельными порциями перегоняется (с помощью баллона Ричардсона) содержимое второй, а при необходимости и третьей ампулы и т. д.
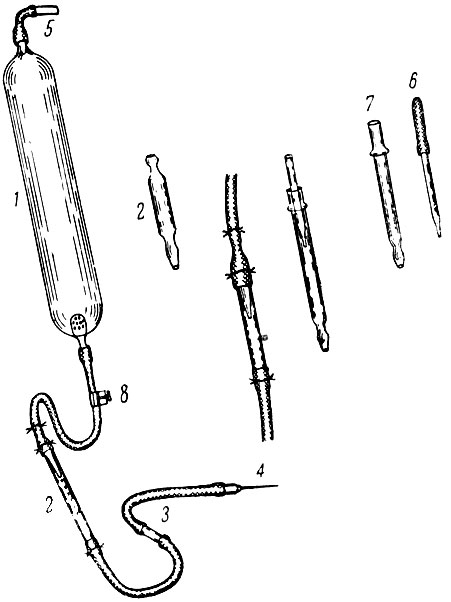
Рис. 9. Схема монтажа системы для капельного переливания крови с капельницей из подручного материала. 1 - ампула с кровью; 2 - стандартная капельница (или самодельная капельница из подручного материала); 3 - контрольная стеклянная трубка; 4 - игла; 5 - стеклянная
Если капельное переливание крови ведется в разбавлении с каким-либо раствором, то тогда удобно пользоваться кружкой Эсмарха. Во избежание бактериального загрязнения содержимого кружки Эсмарха необходимо строжайшее соблюдение требований хирургической асептики. Система, приспособленная для капельного переливания крови, в случае необходимости вполне может быть переключена на струевое переливание крови и обратно. Дебит регулируется при этом положением винтового или кровоостанавливающего зажима. Если нет капельницы заводского изготовления, то можно пользоваться самодельной капельницей из стандартного подручного материала (прямокишечный клизменный наконечник и стеклянная часть глазной пипетки), всегда имеющегося в любом лечебном учреждении (рис. 9).
Конструкция эта очень проста, поэтому не требуется детального ее описания. Диаметр составных частей самодельной капельницы таков, что пипетка легко входит в наконечник. Эти детали фиксируют в свободном конце первой резиновой трубки системы отдельными узлами, что укрепляет составные части капельницы в определенном взаимоположении и обеспечивает прохождение крови через капельницу. Верхний конец второй трубки надевают на свободный конец наконечника и также фиксируют узлом.
При длительном капельном переливании крови в целях предупреждения образования сгустка в игле или в вене следует отдавать предпочтение достаточно выраженной вене предплечья с проколом ее дистальнее клапана с таким расчетом, чтобы в отрезок вены от места прокола до клапана не впадала коллатеральная вена. Эти важные топографические детали обычно без особого труда определяются при наложении венозного жгута на конечность и легким поглаживанием предплечья в проксимальном направлении.
При весьма длительном капельном переливании крови (в течение многих часов и даже суток), которое обычно сочетают с внутривенным вливанием различных растворов, целесообразно пользоваться не иглой, а канюлей (металлической или стеклянной), которая вводится в обнаженную и надсеченную вену с закреплением канюли в вене узлом.
Приводим одно из наших клинических наблюдений, свидетельствующее о доступности и эффективности капельного переливания крови в сложных условиях в отношении функционального состояния сердечно-сосудистой системы больного.
Наблюдение 11. Больной Д., 14 лет, поступил в больницу по поводу третьей атаки острого ревматизма в очень тяжелом состоянии с температурой 38,8°. При обследовании установлена припухлость и болезненность коленных, голеностопных, лучезапястных, левого плечевого, а также мелких суставов кистей и стоп. Одутловатость лица, пастозность отлогих областей туловища, обеих нижних конечностей. Физикально определяется стеноз и недостаточность митрального и сужение аортального клапана. Значительное расширение сердца во всех направлениях. Печень выступает на 3 см, плотновата, несколько болезненна при пальпации. Выраженная оледность покровов. Гемоглобина 42%, эритроцитов 2700000. В дальнейшем, несмотря на проводившуюся терапию, в частности антианемическую, показатели красной крови продолжали снижаться при прогрессирующем ухудшении общего состояния больного и нарастании расстройств со стороны сердечно-сосудистой системы. Суставные явления без заметной динамики. К концу 5-й недели пребывания в больнице эритроцитов 1600000, гемоглобина 31%. На консультации назначено переливание крови. Произведено переливание одногруппной цитратной крови [А (II)] в количестве 800 мл капельным методом. Переливание крови производилось со скоростью 20-30 капель в минуту и продолжалось почти 12 часов. В связи с познабливанием во время переливания крови дважды вводился внутривенно хлористый кальций (5% раствор по 10 мл) и подкожно пантопон с атропином (1% раствор по 0,5 мл). Переливание крови производилось под непрерывным контролем аппарата Рива-Роччи. В течение всего периода переливания крови максимальное давление колебалось в пределах 110-105 мм, минимальное - 50-60 мм ртутного столба. Произведенное переливание крови определило заметный перелом в течении заболевания. У больного улучшился аппетит и сон, уменьшилась болезненность и припухлость в области пораженных суставов, с первого же дня после переливания крови заметно улучшилась окраска покровов, спала несколько одутловатость лица. Снизилась температура. Показатели красной крови спустя 4 дня после переливания крови: гемоглобина 39%, эритроцитов 2500000. Показатели эти в дальнейшем продолжали нарастать вместе с улучшением общего состояния и местных явлений. Выписан на 86-й день пребывания в больнице и на 38-й день после переливания крови при общем удовлетворительном состоянии, с нормальной температурой, с заметным улучшением со стороны сердечно-сосудистых и суставных явлений. Периферическая кровь при выписке: гемоглобина 54%, эритроцитов 3700000.
В подобных случаях струевое переливание крови недопустимо. Оно неизбежно привело бы к ухудшению общего состояния больного, дальнейшему нарастанию сердечно-сосудистой недостаточности и прогрессированию суставных явлений.
Произведенное в этом случае капельное переливание крови оказалось спасительным. Оно заметно повысило общую реактивность больного, значительно улучшило показатели красной крови и определило благоприятный перелом в динамике течения основного заболевания.
|
ПОИСК:
|
© Анна Козлова подборка материалов; Алексей Злыгостев оформление, разработка ПО 2001–2019
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'