2. КУЛЬТИ ГОЛЕНИ
Операция Пирогова. Операция Пирогова относится к группе костнопластических ампутаций голени, причем трансплантатом является остаток пяточной кости, который фиксируется на опиле костей голени и таким образом обеспечивает полную опороспособность конца культи (рис. 44).
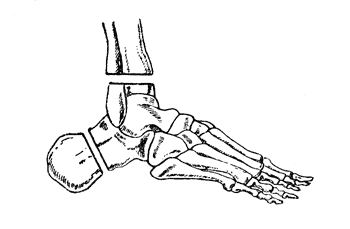
Рис. 44. Операция Пирогова - схема костных распилов (Эсмарх).
Операцию Пирогова никогда не следует производить первично: все повреждения переднего отдела стопы, как правило, сопровождаются повреждением коротких мышц ее. Последние, потерявшие в силу травмы место своего прикрепления, сокращаются и в ряде случаев, будучи инфицированы, приносят к своему основанию патогенные микроорганизмы.
Поэтому нанесение стремеобразного разреза через подошву при производстве пироговской ампутации в большинстве случаев может сопровождаться внесением инфекции в операционную рану и повлечь за собой нагноительный процесс, который ликвидирует все возлагаемые на костнопластическую ампутацию надежды (рис. 45). Выгоднее произвести хирургическую обработку в области самого повреждения, выждать 2—4 недели и по исчезновении опасности развития нагноительного процесса и по образовании грануляционного вала в спокойной обстановке произвести ампутацию Пирогова.
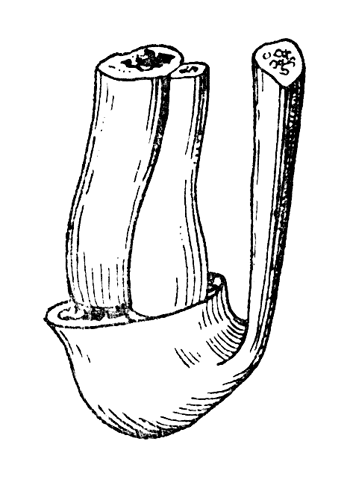
Рис. 45. Операция Пирогова - расположение опиленных костей голени и пяточного бугра (Эсмарх).
Типичная операция Пирогова заключается в следующем. Разрез в виде стремени до кости, идущий через подошву от одной лодыжки к другой. Второй разрез, дугообразный, соединяет начало и конец подошвенного разреза и располагается впереди голеностопного сустава. Отсепаровывается кожа, перерезаются разгибательные сухожилия, вскрывается голеностопный сустав, удаляется таранная кость, а пяточная, остающаяся в своем нормальном ложе, перепиливается параллельно кожному разрезу (рис. 46). Кости голени перепиливаются на уровне середины лодыжек.
Пяточный бугор с мягкими тканями поворачивается на 90° кпереди и кверху и фиксируется к костному опилу костей голени швами. Это соответствует первичному предложению Пирогова и рассчитано на получение культи голени одинаковой длины с оставшейся здоровой ногой. По заживлении операционной раны и приживлении трансплантата получается булавовидная культя (рис. 47), покрытая кожей, вполне приспособленной к нагрузке весом всего тела. Такая культя позволяет больным передвигаться даже без протеза. Статические способности конечности сохраняются полностью, а динамические совершенно утрачиваются.
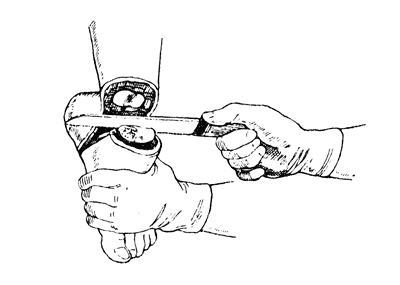
Рис. 46. Операция Пирогова - перепиливание пяточной кости (Эсмарх).
Приведенное описание соответствует так называемой «длинной» пироговской культе. Неудобство протезирования заключается в том, что поперечник пяточного бугра значительно уже поперечного опила костей голени в области лодыжек. В ряде случаев острые углы перепиленных лодыжек, выдаваясь за пяточный бугор, травмируют мягкие ткани и препятствуют пользоваться протезом. В настоящее время, особенно в случаях, когда превалируют требования большей косметичности, следует производить опил костей голени над лодыжками, что обеспечит получение вполне цилиндрической, а также и укороченной культи.
Последнее обстоятельство существенно важно для целей косметического протезирования, так как благодаря уничтожению булавовидности культи, увеличивающейся за счет оковки протеза, избегается несимметричность объемов и изменяется конструкция протеза.
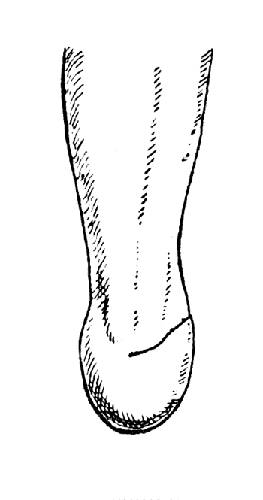
Рис. 47. Культи голени после операции Пирогова (Эсмарх).
Это дополнение характерно для так называемой «короткой пироговской культи».
Существует остроумная модификация, предложенная самим Пироговым (описана Пеликаном), которая заключается в следующем:
1) производится разрез мягких тканей до кости — от лодыжки до лодыжки через подошву;
2) обнажается пяточная кость и через эту рану перепиливается с расчетом получения кожно-подкожного лоскута, включающего в себя отпиленный пяточный бугор;
3) весь лоскут с питающими сосудами и сухожилиями сгибательной мускулатуры отделяется от костей голени до нижней ее трети;
4) производится полукружный разрез до костей по передней поверхности голени тотчас над лодыжками;
5) по пересечении сухожилий разгибателей обе кости голени перепиливаются, и весь задний отдел стопы с голеностопным суставом целиком удаляется;
6) тщательный гемостаз;
7) укрепление пяточного бугра к опилу костей голени тремя, четырьмя кетгутовыми швами, проведенными через костные каналы, сделанные шилом или дрилем;
8) кетгутовые швы на кожную рану;
9) стеклянный дренаж к костному опилу в наружный отдел зашитой операционной раны.
После операции надо наложить гипсовую шину по Юсе-вичу на культю до половины бедра при сгибании коленного сустава до 170°.
Гипсовая шина накладывается непосредственно на операционную рану без всякого подстилочного материала.
Изготовление гипсовой шины по Юсевичу крайне просто. Обычная лонгета (4 слоя марлевого бинта с большим количеством гипса между ними) на середине протяжения дважды заворачивается с краев и обращается в узкую (не шире 2—3 см) полоску (рис. 47а, а—б). Эта центральная узкая часть накладывается на конец культи с известным натяжением, широкие части лонгеты распластываются по передней и задней поверхностям голени и бедра (рис. 47а, а—в). Лонгета фиксируется мягким бинтом и удерживается руками помощников до ее полного застывания.
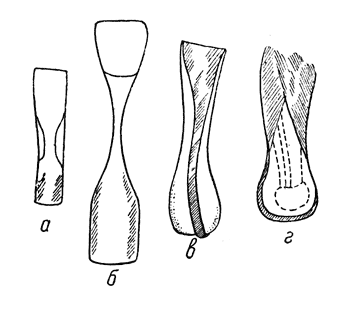
Рис. 47 а. Методика наложения гипсовой шины по Юсевичу после ампутации голени по Пирогову и Пликану. а - первое загибание середины гипсовой лонгеты; б - гипсовая лонгета готова; в - наложенная на культю лонгета - передне-задний вид; г - тот же вид сбоку.
Применение гипсовой шины по Юсевичу позволяет:
1) получить достаточную фиксацию трансплантата;
2) извлечь дренаж через 48 часов не нарушая фиксации трансплантата; 3) произвести профильную контрольную рентгенограмму не через гипс (рис. 47а, г); 4) при гладком послеоперационном течении, не сменяя гипсовой шины, на 21—25-й день наложить круговую гипсовую повязку, под конец культи вгипсовать пробку для устранения укорочения и начать воспитание спорности пироговской культи.
Осложнения при производстве пироговской операции: 1) смещение пяточного бугра кзади (рис. 48) и 2) установка его в супинированное положение. Одной из причин, способствующих смещению пяточного бугра кзади, является тракция ахиллова сухожилия, устранять которую некоторые рекомендуют перерезкой последнего. При «длинной пироговской культе» это вполне возможно, так как пяточный бугор своим вращением кпереди и вверх перемещает прикрепление к нему ахиллова сухожилия, и последнее располагается не по задней поверхности, а на подошвенной.
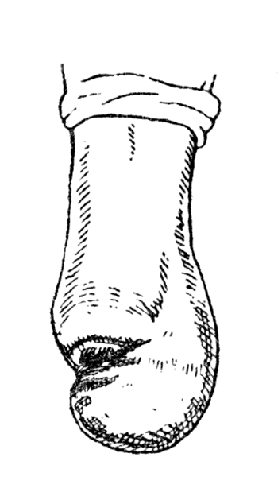
Рис. 48. осложнение после операции Пирогова: обычное смещение пяточного бугра при нагноении или недостаточности кожного лоскута и зашивании его с натяжением (собственное наблюдение).
Расположение трансплантата в супинационном положении зависит от плоскости опила как пяточного бугра, так и костей голени. Это супинационное положение всегда следует регулировать тщательной установкой пяточного бугра при подшивании его и исправлением неправильно расположенной плоскости опила.
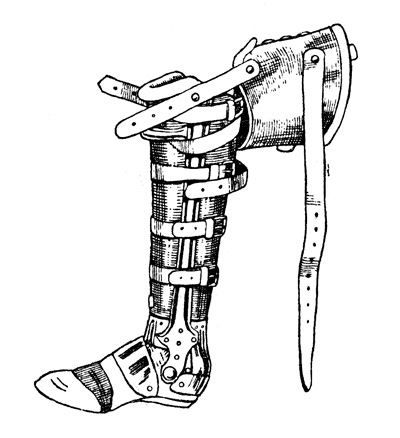
Рис. 49. Шинно-гильзовый протез для культи голени после операции Пирогова с металлической полой "щколоткой". Длинная культя (модель Московского протезного завода).
Для последующего протезирования это обстоятельство является чрезвычайно существенным, так как приходится всю систему искусственной стопы и ее крепления при наличии супинированного пяточного бугра выносить кнаружи для устранения валкости при ходьбе.
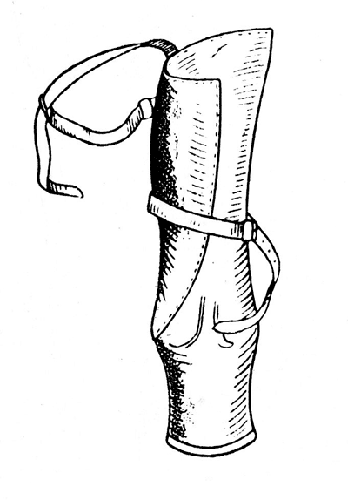
Рис. 50. "Кожный столбик" - простейшее приспособление послеоперации по Пирогову.
Протезируется пироговская культя протезом, располагающимся на голени, снабженным металлической чашкой, соответственно форме конца культи. К этой чашке крепится искусственная стопа протеза, возвращающая ампутированному передний рычаг стопы и частичную эластичность походки за счет буферных приспособлений и носковых пружин (рис. 49). Простейшим способом протезирования является кожаный столбик для пироговской культи, который делается из блокованной кожи (блоковка кожи заключается в размачивании ее, затягивании на гипсовом позитиве и последующей сушке в сушильном шкафу). Благодаря этой обработке кожа при высыхании отвердевает и принимает скульптурную форму культи. Скульптурность же посадки обеспечивает наилучшую фиксацию протеза на культе с фиксирующим ремнем и толстой подошвенной набойкой, допускающей ходьбу по сыпучему грунту, грязи и пр. (рис. 50).
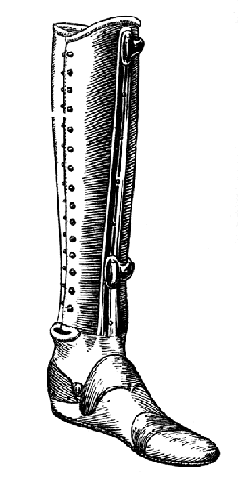
Рис. 51. Аппарат Покровского для культи после операции Пирогова. Короткая культя (модель Ленинградского протезного завода.)
Этот простейший протез возвращает только функцию, но совершенно не отвечает требованиям косметики. Чрезвычайно интересно отметить, что за последние годы протезные предприятия Союза почти совершенно перестали снабжать ампутированных «столбиком». При укороченной пироговской культе возможно снабжение больных более косметичным протезом, предложенным инженером Покровским (рис. 51). Возможность изготовления этого протеза обусловливается достаточным укорочением конечности, которое восполняется искусственной «щиколоткой» (деревянная часть протеза, к которой крепится искусственная стопа и шины всего протеза) и стопой протеза. Необходимо отметить, что конструкция Покровского довольно хрупка (ломается металлическая шина) и может назначаться только лицам, не занимающимся физическим трудом. Особого внимания заслуживает ботинок-протез Ленинградского института протезирования, отличающийся легкостью и косметичностью (рис. 52).
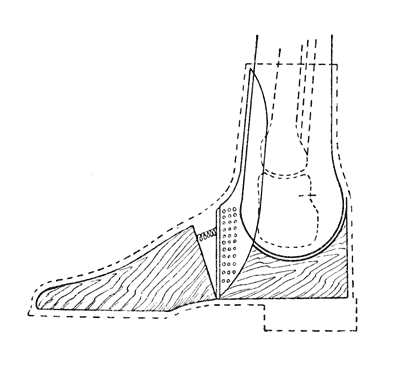
Рис. 52. Ботинок-протез Ленинградского института протезиролвания для культи после операции по Пирогову.
Применяются, но редко, деревянные протезы, изображенные на рис. 53. Все системы протезов без голеностопного шарнира ломки и недостаточны в функциональном отношении.
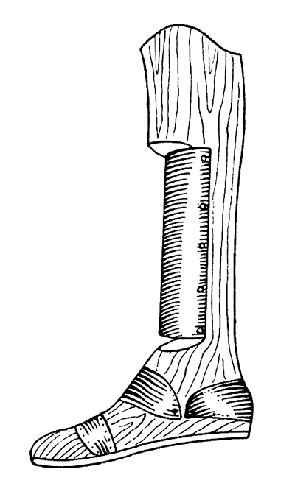
Рис. 53. Деревянный протез для "длинной культи" после операции Пирогова.
Видоизменения способа Пирогова нашли отражение в модификации Гюнтера (рис. 54). Рис. 55, 56, 57 и 58 иллюстрируют расположение кожных разрезов по этому предложению. Получается более выраженная, чем при типично пироговской культе, булавовидность. Еще сильнее эта булавовидность выражена гри модификации Ле-Фора (рис. 59, 60 и 61). Протезирование в этих случаях еще более некосметично, чем протезы при типично выполненной костнопластической операции по Пирогову. Рекомендовать эти модификации следует в исключительных случаях.
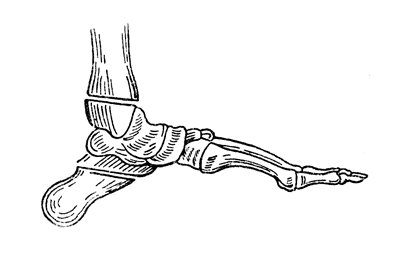
Рис. 54. Операция Гюнтера - направление костных распилов (Эсмарх).
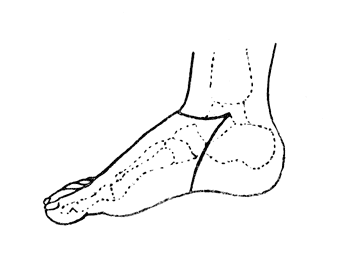
Рис. 55. Операция Гюнтера - расположение внутреннего разреза (Эсмарх).
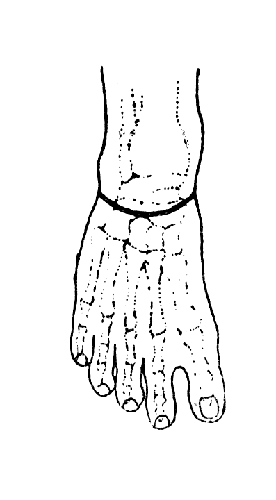
Рис. 56. Операция Гюнтера - расположение тыльного разреза (Эсмарх).
Операция Сайма. В некоторых случаях, когда производство костнопластической ампутации по Пирогову нецелесообразно, а возможность использования подошвенно-пяточной кожи имеется, вполне целесообразно выполнение ампутации Сайма, которая заключается в следующем: стрeмеобразный разрез через подошву от лодыжки к лодыжке (рис. 62, 63) и наклонно к нему под тупым углом расположенный дугообразный разрез впереди голеностопного сустава (рис. 64, 65); последний вскрывается, вычленяется таранная кость, пяточная выделяется из своего ложа (рис. 66). Отсепарованные мягкие ткани над лодыжками обеспечивают доступ к ним и опил последних в косом изнутри кнаружи направлении (методика Ленинградского института протезирования; хрящевая поверхность большеберцовой кости остается нетронутой — рис. 676). Подошвенная кожа покрывает опил голени, соединяется с передним разрезом швами. Полученная несколько булавовидная культя (рис. 68, 69, 70) приобретает полную опороспособность конца и легко протезируется по типу пироговского протеза (рис. 71). Статико-динамические расстройства следующие: опорность или статика сохранена полностью, динамика конечности целиком утрачена, и восстановление функций возлагается на протез.
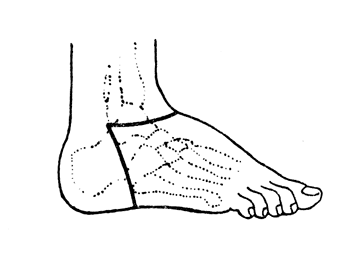
Рис. 57. Операция Гюнтера - расположение наружного разреза (Эсмарх).
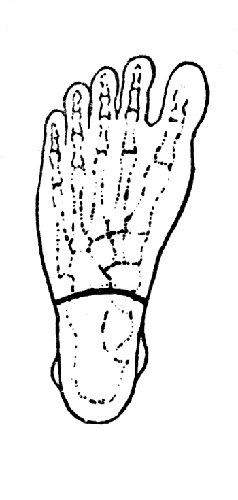
Рис. 58. Операция Гюнтера - расположение подошвенного разреза (Эсмарх).
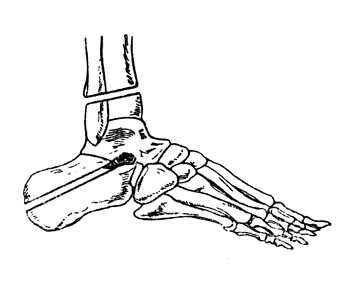
Рис. 59. Операция Ле-Фора - схема костных опилов (Эсмарх).
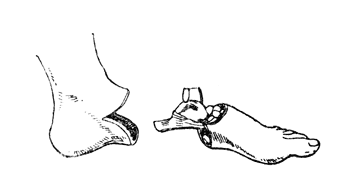
Рис. 60. Операция Ле-Фора - эскиз культи (до зашивания операционной раны) и удаляемой части стопы. Внутренняя сторона (Фарабеф).
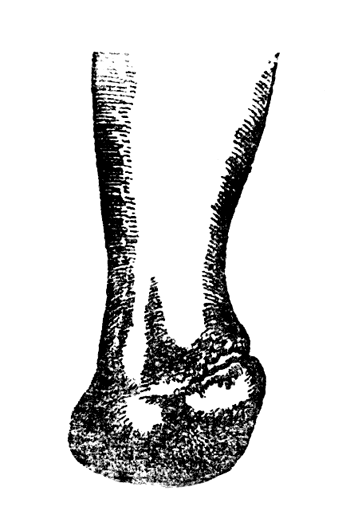
Рис. 61. Операция Ле-Фора - культя с наружной стороны (Эсмарх).
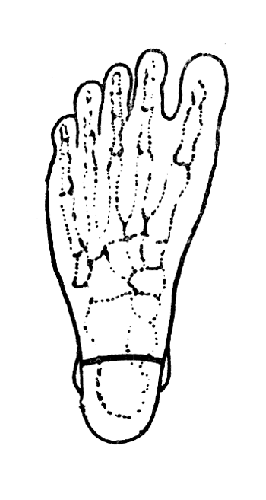
Рис. 62. Операция Сайма - расположение подошвенного разреза (Эсмарх).
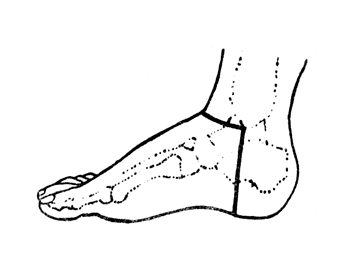
Рис. 63. Операция Сайма - расположение внутреннего разреза (Эсмарх).
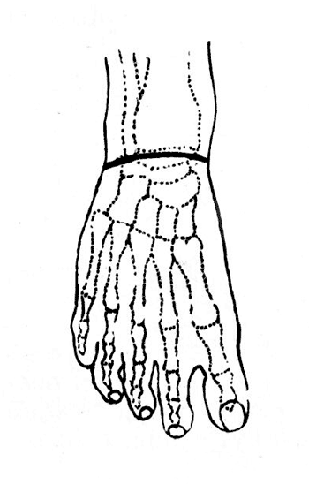
Рис. 64. Операция Сайма - расположение тыльного разреза (Эсмарх).
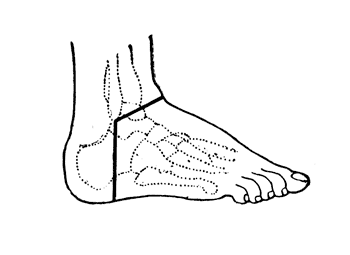
Рис. 65. Операция Сайма - расположение наружного разреза (Эсмарх).
Операция Леви. Операция Леви относится к костнопластическим ампутациям, причем материалом для костной пластики является наружная лодыжка. Опил большеберцовой кости производится несколько выше лодыжки, а наружная лодыжка надпиливается изнутри (сохраняя свою связь с наружным отделом при помощи надкостницы), надламывается и подвертывается на опил большеберцовой кости, где фиксируется швами. Приросшая лодыжка принимает на себя концевую нагрузку при ходьбе. Недостатки этой ампутации: 1) избыточно длинная культя голени, которая требует усложнения протезирования в виде дополнительного кольца на укороченную «щиколотку»; 2) закругленный контур лодыжки слишком мал по своей площади для того, чтобы принять на себя полную нагрузку. Культя представляется несколько булавовидной и с точки зрения формы также исключает возможность применения рациональной конструкции протеза.
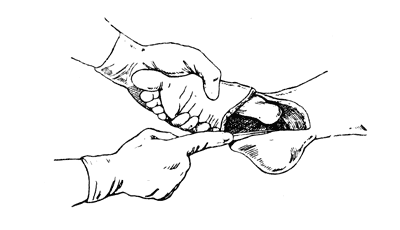
Рис. 66. Операция Сайма - вылущение пяточной кости (Эсмарх).
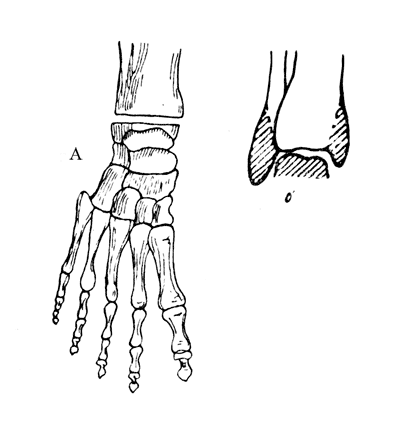
Рис. 67. Операция Сайма - опил костей. а - типично по автору; б - методика Ленинградского института протезирования.
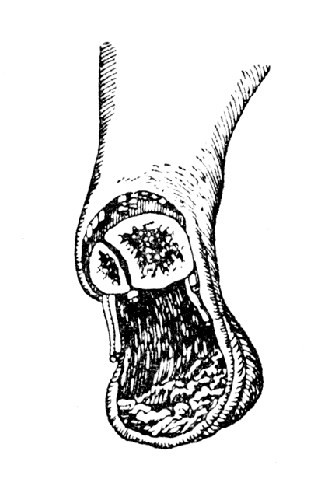
Рис. 68. Операция Сайма - пяточный лоскут изнутри (Эсмарх).
Чрезлодыжечная ампутация. Ампутация в нижней трети голени чрез- или надлодыжечная, произведенная по Вильмсу (надкостница оставляется на одном уровне с костным опилом, малоберцовая кость опиливается на 5 мм проксимальнее большеберцовой), с точки зрения протезирования совершенно непригодна из-за избыточно длинного рычага культи и необходимости снабжать ампутированных по этой методике протезом с укороченной «щиколоткой» и дополнительным кольцом над ней для укрепления шин.
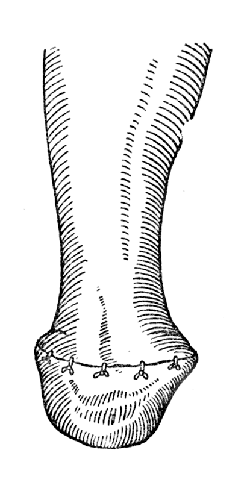
Рис. 69. Операция Сайма - культя голени, вид спереди (Эсмарх).
Вся нижняя треть голени с точки зрения рационального протезирования является ненужной и мешающей этому протезированию (см. схему автора, рис. 12).
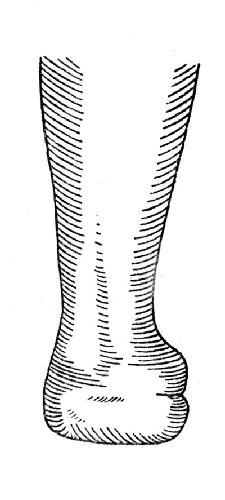
Рис. 70. Операция Сайма - культя голени, вид сбоку.
Современная конструкция протеза в целях косметики и наилучшей прочности требует некоторого пространства между культей и искусственной стопой для размещения крепления протеза с искусственной стопой — деревянной «щиколоткой». Поэтому избыточно длинная культя голени или, иными словами, вся ее нижняя треть является ненужной. Кроме того, обременяется функция коленного сустава, которому предстоит производить свою работу слишком длинным рычагом культи, отягощенным искусственной стопой протеза. Поэтому во всех случаях повреждений голеностопного сустава необходимо избегать ампутаций в пределах нижней трети и иногда даже производить костнопластическую ампутацию Бир—Кохера, начиная от нижней границы и в пределах всей средней трети.
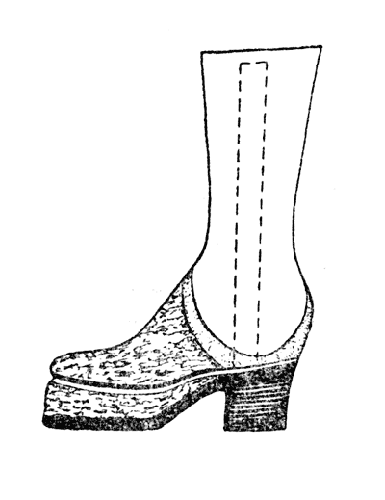
Рис. 71. Ортопедический ботинок с двойной пробкой и шиной для культи голени после операции Сайма (Тривес).
Полагаю возможным производить отсечение нижней конечности в пределах нижней трети голени только в случаях производства «ампутаций по первичным показаниям». Как правило, подобные отсечения в дальнейшем потребуют ампутации, которую следует производить в ближайшие 1—2 месяца со строгим учетом местных и общих объективных данных (характер имевшего место нагноения, интенсивность грануляционного процесса в ране, отсутствие лимфангоита, лимфаденита, тромбофлебита, проксимальных инфильтраций и пр.).
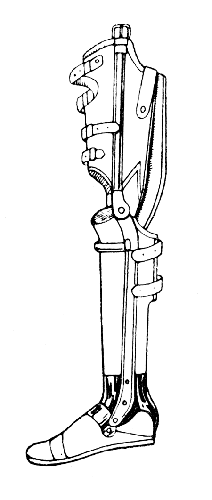
Рис. 72. Шинно-гильзовый протез для неопорной культи голени: гильзы голени и бедра могут быть стянуты ремнями в зависимости от прогрессирующей мышечной атрофии (Ленинградский протезный завод).
После ампутации голени получается неопорная культя (если последняя не обработала костнопластически), так называемая «висячая культя» (Клопфер).
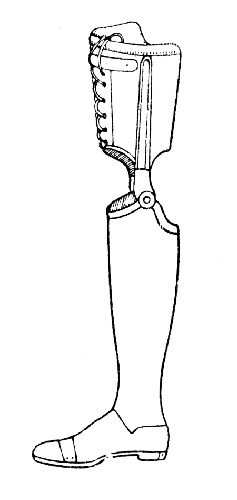
Рис. 73. Нитролаковый протез для неопорной культи голени: шариковые коленные шарниры. Добавочные крепления отсутствуют. Вкладная гильза на культю голени (Ленинградский протезный завод).
Статика, кинематика и динамика конечности после ампутации голени утрачиваются в значительной степени, и протез должен вернуть их ампутированному. Культи голени до окончания своего формирования снабжаются обыкновенно шинно-гильзовыми протезами, состоящими из кожаных гильз, приклепанных к металлическим шинам. Последние соединяются друг с другом шарнирами различной конструкции и допускают необходимые движения (восстановление кинематических свойств конечности).
В нижней части шины укрепляются на деревянной «щиколотке», соединенной с искусственной стопой. Благодаря этому сооружению восстанавливается статика конечности.
На рис. 72 изображен шинно-гильзовый протез, обычно применяемый при неопорных культях голени до одного года после ампутации. На рис. 73, 74 показаны облегченные деревянные и нитролаковые протезы для более старых культей, формирование которых уже закончено.
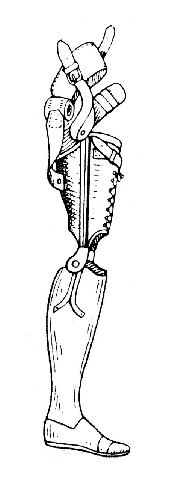
Рис. 74. Полудеревянный протез для неопорной культи голени: вместо ремней - шнуровка; крепление поясом и плечевым тяжем (помочью) (Ленинградский протезный завод).
Операция Бир—Кохер—Альбрехта. Костнопластическая операция Вира, предложенная им в 1893 г., в первой своей модификации заключается в образовании костно-надкостничного лоскута из болыпеберцовой кости, который укрепляется на поперечном опиле обеих костей голени, сращивается с ним и обеспечивает культе возможность концевой опоры. Кохер внес дополнение в методику этой операции, предложив не отделять кожно-подкожного лоскута от костно-надкостничного, а сохранить нормальные взаимоотношения всех слоев в полной уверенности, что этим приемом улучшается и обеспечивается питание трансплантата, связанного со всеми покрывающими его тканями.
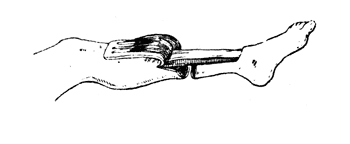
Рис. 75. Выкраивание лоскута по Тилю при ампутации голени (Фарабеф).
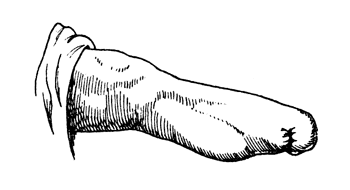
Рис. 76. Культя голени с задним рубцом - наилучшее расположение рубца для протезирования (Фарабеф).
Операция по Бир — Кохеру с дополнениями Альбрехта производится следующим образом. Передне-внутренний длинный лоскут выкраивается с расчетом покрытия поперечника культи и расположения рубца на наружной-задней поверхности (по аналогии с методикой Тиля — рис. 75, 76). Кожа сподкожнойклетчаткой и собственной фасцией голени с боков и в своем дистальном отделе отделяется от мышц, последние придавливаются каким-либо инструментом (лопаткой Буяльского, распатором), обнажается болыпеберцовая кость с покрывающей ее надкостницей, которая крепким костным ножом прорезается до кости, отступив на 2—3 мм от внутренней и передней грани болъшеберцовой кости. Распатором отделяют бордюр из надкостницы, и весь лоскут выворачивают на лигатуре, создавая этим приемом удобства для выпиливания трансплантата, сохраняя целость всех анатомических слоев. Затем дистальная граница трансплантата надпиливается поперечным к длиннику врезом пилы (широкое полотно). Для того чтобы начать выпилку самого трансплантата необходимой толщины, нужно расположить полотно пилы строго параллельно плоскости болыцеберцовой кости, из которой трансплантат выпиливается. Это не удается, если не произвести дополнительного косого вреза, начинающегося значительно дистальнее конца намеченного трансплантата, после чего широкое полотно пилы может быть расположено строго параллельно внутренней плоскости болынеберцовой кости и выпиливание трансплантата удается очень легко (рис. 77 и 78).
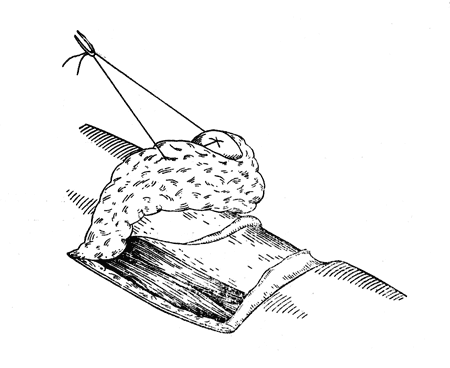
Рис. 77. Костнопластическая ампутация голени по Бир - Кохер - Альбрехту: длинный передний лоскут, включающий в себя кожу, подкожную клетчатку, поверхностную и собственную фасции голени и надкостницу с трансплантантом (собственное наблюдение).
Еще большее упрощение этой детали операции предложил Копылов: после очерчивания дистального края будущего трансплантата врезом пилы на глубину до 2—3 мм, дистальнее, на ширину полотна пилы, делается второй врез на такую же глубину, и участок плоскости кости между ними удаляется долотом. Таким образом получается ровная площадка на 3—4 мм ниже плоскости болынеберцовой кости, на нее укладывается пила, и выпиливание нужной толщины трансплантата совершается без всяких усилий, строго параллельно внутренней плоскости болыцеберцовой кости.
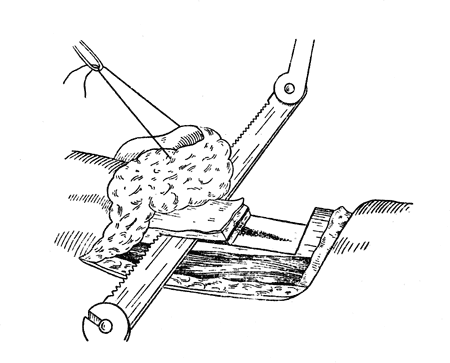
Рис. 78. Костиопластическая ампутация голени по Бир - Кохер - Альбрехту: выпиливание тонкого (2-3 мм) трансплантата из кортикального слоя внутренней плоскости большеберцовой кости; применение широкого полотна пилы (собственное наблюдение).
Толщина трансплантата не должна превышать 2—3 мм: чем он тоньше, тем успешнее протекает костная трансформация костей по пути приросшего трансплантата.
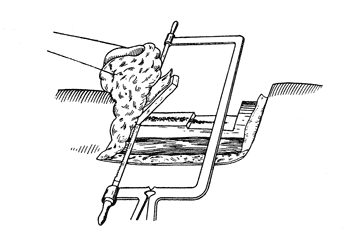
Рис. 79. Костнопластическая ампутация голени по Бир - Кохер - Альбрехту: момент выпиливания проксимальноьго отдела трансплантата; применение узкого полотна пилы (собственное наблюдение).
Выпиливание продолжается до проксимальной границы трансплантата (а расчет этот необходимо строить на поперечник голени в области будущего опила обеих костей ее). Широкое полотно пилы меняют на самое узкое для того, чтобы затем выпиливать по направлению к надкостнице с наименьшим радиусом кривизны. Мелкими пилящими движениями, избегая ранения надкостницы, покрывающей трансплантат, приподнимая дистальную часть трансплантата лопаточкой Буяльского или изогнутым распатором, удается обеспечить выпилку без повреждения надкостницы (рис. 79).
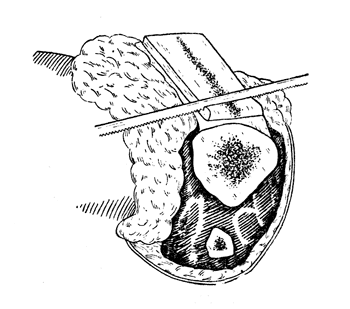
Рис. 80. Костнопластическая ампутация голени по Бир - Кохер - Альбрехту: отпиливание проксимального отдела трансплантата (заостренный край); освобождение петли из надкостницы (собственное наблюдение).
Когда трансплантат надломлен, он на надкостнице, как на петле, откидывается вместе с кожным лоскутом на переднюю поверхность голени. Изогнутым распатором надкостница проксимально смещается вместе с трансплантатом, и последний укорачивается у самой петли либо пилой, либо щипцами Листона, чтобы обеспечить необходимую длину надкостничной петли для поворота трансплантата в поперечном направлении над опилом обеих костей голени (рис. 80). Уголки трансплантата во избежание травмирования мягких тканей из глубины также закругляются щипцами Листона (рис. 81). На этом заканчивается обработка самого трансплантата.
Весь кожно-подкожно-надкостнично-костный лоскут покрывают компрессом с физиологическим раствором и переходят к ампутации голени. Кожный разрез в поперечном направлении начинается на 2 см дистальнее основания переднего лоскута, включающего в себя трансплантат, и проходит по наружно-задней и внутренней поверхностям.

Рис. 81. Костнопластическая ампутация голени по Бир - Кохер - Альбрехту: обрабитанный трансплантат и опиленные кости голени - уголки трансплантата закруглены также, как и передняя грань большеберцовой кости (собственное наблюдение).
Разрез проникает через кожу с подкожно и клетчаткой и собственную фасцию голени. На 2—3 см выше места прикрепления будущего костного опила пересекаются мышцы, которые оттягиваются помощником при помощи ретрактора или Ип1еитЫЙ88ит. Отступив на 2—3 мм к центру от места выпилки трансплантата, перепиливают обе кости голени на одном уровне. Передняя грань большеберцовой кости закругляется долотом или рашпилем во избежание травмирования мягких тканей из глубины. Благодаря обработке трансплантата (надкостница шире трансплантата и таким образом образует свободные края с трех сторон), последний фиксируется несколькими кетгутовыми швами к собственной фасции голени над поперечным опилом обеих костей (рис. 82).
Фиксации трансплантата предшествует тщательная остановка кровотечения, перевязка всех крупных сосудов и обработка нервов по методу, описанному в общей части. 3—4 шва на свободные края надкостницы обеспечивают полное соприкосновение трансплантата с костным опилом костей голени и настолько хорошо фиксируют его, что нет надобности в каких-либо дополнительных приемах фиксации.
Иногда наблюдаются нежелательные смещения трансплантата, возникающие в силу погрешностей техники или дефектов послеоперационного периода.
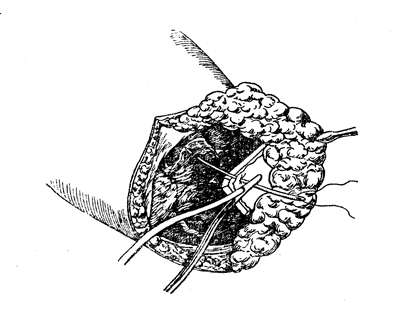
Рис. 82. Костнопластическая ампутация голени по Бир - Кохер - Альбрехту: покрытие трансплантатом опила костей голени; фиксация швами за надкостницу и собственную фасцию голени (собственное наблюдение).
Предупреждение этого осложнения мы находим в предложении Куслика: до выпиливания трансплантата в его дистальном отделе шилом проделывается отверстие. Такое же отверстие прокладывают через наружный кортикальный слой малоберцовой кости (на расстоянии 3—4 мм от края ее опила). После выпиливания трансплантата, производства ампутации и тщательного гемостаза, трансплантат укладывается на опил обеих костей голени и укрепляется толстой кетгутовой лигатурой, проведенной через костные каналы в дистальном отделе трансплантата и опило малоберцовой кости. Подобная фиксация трансплантата совершенно устраняет возможность его смещения. Аналогичную методику проведения нескольких кетгутовых швов через костные каналы надколенника и опила бедра Куслик предлагает при производстве костнопластической ампутации бедра по Гритти.
Рис. 83. Схема трансформации костной культи через 1 год после операции Бир - Кохер - Альбрехта. Схема рентгенограммы - фас (собственное наблюдение).
Под костный трансплантат, по принятому Ленинградским институтом протезирования им. проф. Г. А. Альбрехта правилу, подводится стеклянный дренаж, и операционная рана зашивается. Фиксация ампутированной конечности производится гипсовой шиной Альберса при почти полном разгибании коленного сустава. Дополнение Альбрехта заключается в том, что: 1) надкостница, как описано, выкраивается шире трансплантата на 2—3 мм; 2) толщина трансплантата уменьшается до 2—3 мм; 3) для обеспечения строгой параллельности внутренней плоскости болынеберцовой кости линии выпиливания трансплантата дистальнее границы его выпиливается клин, который допускает расположить широкое полотно пилы в нужном положении; 4) благодаря свободным краям надкостницы узловые швы, фиксирующие трансплантат, располагаются на боковых поверхностях и не являются причиной образования пролежней и свищей при воспитании спорности конца культи.
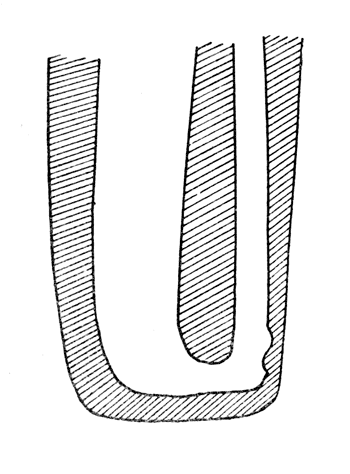
Рис. 84. Схема трансформации костной культи через 1 год после операции по Бир - Кохер - Альбрехту. Схема профильной рентгенограммы (собственное наблюдение).
Костный трансплантат через несколько месяцев рассасывается и на его месте возникает кость, плотно спаивающая обе кости голени и обеспечивающая полную выносливость культи к нагрузке. Это показано на схемах рентгенограмм рис. 83 и 84, а также на рис. 85, 86.

Рис. 85. Костнопластическая ампутация голени по Бир- Кохер - Альбрехту - случай полной концевой опорности культей (собственное наблюдение).
В некоторых случаях костнопластическую ампутацию голени по Вир — Кохер — Альбрехту следует дополнить полной или частичной резекцией головки малоберцовой кости. Это дополнение необходимо в случае слишком выраженного выпячивания ее, которое прогрессивно увеличивается под влиянием нарастающей атрофии малоберцовой мускулатуры (рис. 87).
Для наилучшей фиксации пластинки необходимо, чтобы последняя плотно прижила к опилу обеих костей голени. При полной резекции головки малоберцовой кости последняя теряет свою проксимальную точку фиксации, в результате чего может получиться диастаз между ней и трансплантатом, который прирастает только к болынеберцовой кости. Для устранения этого нежелательного осложнения и имея в виду необходимость обеспечить рациональную «голенную посадку» в протезе, мы применили в одном случае резекции головки малоберцовой кости оставление части соrticalis, соприкасающейся с болынеберцовой костью.
Рис. 86. Костнопластическая ампутация по Бир - Кохер - Альбрехту - случай полной концевой опорности культей (собственное наблюдение).
Чеоез несколько месяцев головка малоберцовой кости восстановилась в совершенно измененном состоянии. Ее трансформация совершилась под влиянием давления посадочного кольца протеза и получила вместо выпуклости — вогнутую поверхность наружного контура (рис. 88).
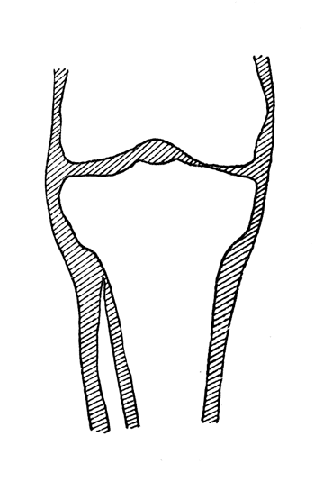
Рис. 87. Резекция головки малоберцовой кости для обеспечения «голенной» посадки в протезе. Схема рентгенограммы (собственное наблюдение).
Протезирование в этих случаях в высокой степени кос-метично и допускает значительное упрощение конструкций. В ряде случаев при правильно проведенном воспитании культи в сравнительно ранние сроки (через 2—21/2 месяца после ампутации) возможно снабжение окончательным протезом жесткой конструкции. Применение протеза жесткой системы возможно потому, что культя приобретает строго цилиндрическую форму, является достаточно выносливой к концевой опоре, а рычаг ее достаточно длинен для уверенной фиксации протеза на самой культе. Женские протезы представляют собой нитролаковую гильзу до колена со стопой, допускающей ношение высокого каблука (рис. 89).
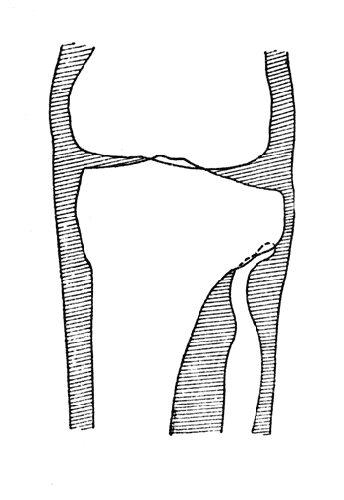
Рис. 88. Трансформация частично резицированной головки малоберцовой кости под влияноем голенной посадки в протезе через 1 1/2 года после операции. (Собственные клинико-экспериментальные наблюдения).
Фиксация этого протеза происходит обычным чулком, надеваемым на протез: этим чулком протез удерживается на культе при помощи обыкновенных подвязок дамского пояса. У мужчин в связи с большей физической нагрузкой протез дополняется небольшой шинно-гильзовой манжеткой на бедро, ограничивающей вращение протеза на культе. На рис. 90 изображен протез полуконечности для мужчин при опорной культе голени. Вес этих протезов чрезвычайно облегчен, что является важным условием для нормальной функции.
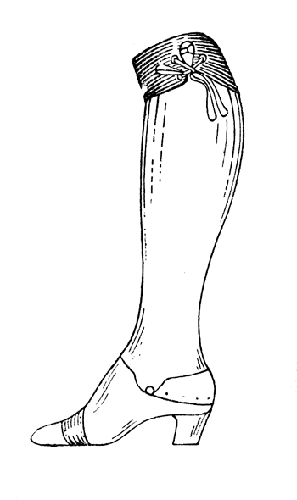
Рис. 89. Женская нитролаковая полуконечность на высоком каблуке для опорной культи голени после костнопластической ампутации. Вкладная гильза голени. Фиксация протеза обыкновенными дамскими подвязками (модель Ленинградского протезного завода).
«Чувство земли» обеспечивается воспитанием спорности конца культи на подушке протеза.
Весьма целесообразно упорную подушку протеза делать из войлока или фильца и покрывать ее губчатой резиной, или применять вместо последней серый резиновый мячик, диаметром соответствующий поперечнику гильзы.
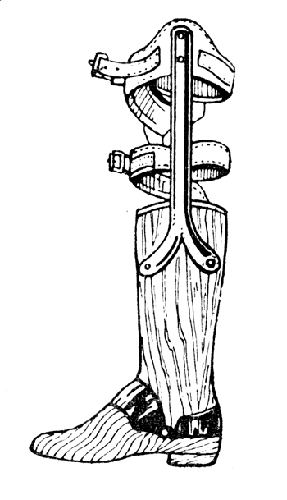
Рис. 90. Мужская деревянная полуконечность для опорной культи голени после ампутации по Бир - Кохер - Альбрехту (модель Ленинградского института протезирования).
Как было указано выше, наилучшим местом для производства костнопластической операции Вир—Кохер—Альбрехта является средняя треть голени. В верхней трети голени костнопластическая ампутация нецелесообразна по двум причинам: 1) для образования нужной длины трансплантата приходится жертвовать большим участком полезного рабочего рычага, 2) расширенный эпифиз болынеберцовой кости, обработанный по методу Бунге, своим поперечником представляет достаточно широкую и мощную опорную площадку для того, чтобы быть приспособленным к концевой опоре без костнопластических мероприятий. Необходимо отметить, что малоберцовая кость короткой культи голени довольно часто отходит своим периферическим концом от конца большеберцовой кости и занимает вальгусное положение. Последнее абсолютно препятствует протезированию. Для обеспечения протезирования в этих случаях необходимо произвести дефибуляцию и создать нагрузку на опоро-способный конец костной культи большеберцовой кости. На рис. 91 представлен муляж с выраженной fibula valga.
Поэтому в верхней трети голени наиболее целесообразно производить апериостальную ампутацию болынеберцовой кости с обязательным одновременным удалением всей малоберцовой кости.
Операция Бунге. Апериостальный способ Бунге заключается в следующем: 1) выкраивается передне-внутренний лоскут, в который входит кожно-подкожная клетчатка и обязательно собственная фасция голени. Мышцы пересекаются на 4—5 см дистальнее предполагаемого усечения большеберцовой кости. Костный опил обрабатывается следующим образом: крепким резекционным ножом наносится круговой разрез надкостницы до кости; дистальная часть надкостницы ниже разреза отслаивается острым распатором в дистальном же направлении. Ни при каких обстоятельствах не следует при ампутациях отслаивать надкостницу в проксимальном направлении.
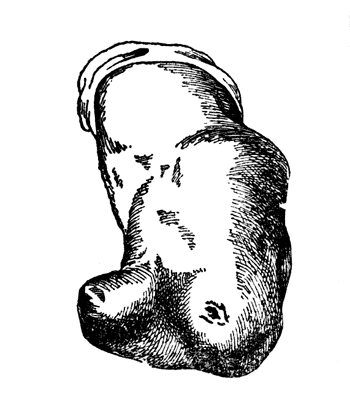
Рис. 91. Fibula valga при короткой культе голени (собственное наблюдение).
На 2 мм дистальнее края надкостницы, сохраняющей свою связь с костью, производится поперечный опил больше-берцовой кости. Передняя грань опиленной кости закругляется долотом или, что еще удобнее, рашпилем, напильником. Острой ложкой вычерпывается костный мозг на глубине 2 мм и закругляется внутренняя грань опиленной кости.
Во время Отечественной войны мы вычерпывания костного мозга не производили, а ограничивались лишь прижатием при помощи марлевого шарика для устранения некоторой тенденции его к выпячиванию из костномозгового канала.
Результаты оказались не хуже, и поэтому удаление костного мозга при производстве апериостальной обработки кости по Бунге производить не следует.
Кожно-подкожный-фасциальный лоскут покрывает собой всю ампутационную рану и подшивается к апоневрозу на задней поверхности поперечного сечения. Костная культя большеберцовой кости соприкасается только с собственной фасцией голени.
Мышцы, перерезанные на 4—5 см дистальнее костного опила, после своего сокращения оказываются расположенными вокруг конца костной культи и плотно спаиваются с ним мощным рубцом, благодаря чему коническая культя не образуется. Подвижность кожи и операционного рубца концевой поверхности культи сохраняется за счет того, что с костной культей спаивается только собственная фасция голени. Подкожная же клетчатка, расположенная между ней и поверхностной фасцией, обеспечивает нормальную подвижность, столь необходимую для успешного протезирования. Необходимое дополнение при операции Бунге в верхней трети голени — полное удаление малоберцовой кости: малоберцовая кость удаляется обязательно целиком с надкостницей во избежание регенерации ее при поднадкостничном удалении.
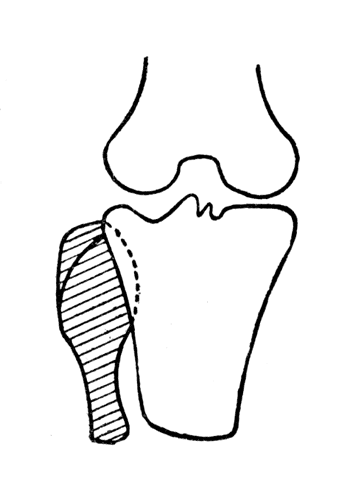
Симметричные контуры большеберцовой кости. Показано полное удаление малоберцовой кости (собственное предложение).
В это предложение на основании опыта Отечественной войны следует внести поправки: 1) полное удаление малоберцовой кости у коротких культей голени можно производить тогда, когда наружный и внутренний контуры мыщелков большеберцовой кости симметрично пологи; посадка в протезе в этих случаях будет хорошей (рис. 92); 2) при несимметричном контуре наружного мыщелка по удалении малоберцовой кости образуется выраженный выступ, осложняющий протезирование. В отих случаях полное удаление малоберцовой кости (экзартикуляция головки) производить не следует, а заменять ее косой резекцией (тонким долотом), оставляя часть головки в межберцовом суставе и повторяя строгую симметричность контуров внутреннего мыщелка (рис. 93).
Воспитание опороспособности конца культи по принятому методу обеспечивает прекрасную нагрузку на конец культи, который, в силу регенерации костных элементов через несколько месяцев после операции покрывается тонким слоем соrtiсаlis, представляется гладким, без всяких разрастаний, и вполне способным выдерживать нагрузку тела при ходьбе даже при очень коротких культях голени (от 4—2 см), но при условии вполне сохраненных движений в коленном суставе. Таких больных удается снабдить протезом с некоторым дополнением в виде заднего металлического клапана или протезом жесткой конструкции с вкладной кожаной гильзой (на резинках), удлиняющей короткую культю голени.
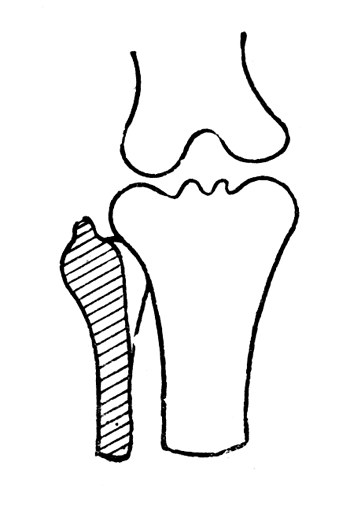
Рис. 93. Несимметричные контуры мыщелков большеберцовой кости. Показана косая резекция малоберцовой кости с целью восстановления симметричной голенной посадки в протезе (собственное предложение).
Все протезы для культи голени в пределах верхней трети, включая сюда и короткие культи, требуют дополнения в виде: 1) глубокой посадки, 2) внутренней вкладной гильзы, 3) задней шнуровки и клапана, 4) металлического клапана конструкции мастера Веля. Культи голени от 4 см и меньше могут быть протезированы только при условии полного разгибания в коленном суставе. Если полного разгибания нет и имеется контрактура в коленном суставе до 140—160°, протезирование с использованием культи следует заменять костнопластическими ампутациями бедра.
Операция Вулъштейна. Периостео-пластический способ Вулынтейна заключается в получении синостоза между костями ампутированной голени. Образование спаивающей костной массы получается не за счет костной пластинку как мы это наблюдаем при костнопластических ампутациях, а за счет периостального лоскута, который обрабатывается следующим образом: периостальный лоскут очерчивается крепким костным ножом на внутренне-передней плоскости болынеберцовой кости достаточной длины, чтобы покрыть в поперечном направлении концы костных культей. При отслаивании этого лоскута от кости предлагается пользоваться острым распатором для того, чтобы сохранить в связи с надкостницей элементы камбиального слоя. После отворачивания лоскута обе кости голени перепиливаются у его основания, и лоскут подшивается несколькими швами к надкостнице.
Нам кажется, что предложение Вулынтейна, технически более простое, чем костнопластическая ампутация, все же значительно уступает последней по своему окончательному результату. Мостик, образованный из надкостницы, никогда не продуцирует кость правильной формы, а представляется неровным, имеющим волнистые опорные контуры, что в конечном итоге отражается на опороспособности культи; это проверено исследованиями проф. Г. Н. Лукьянова и вполне подтверждается нашими наблюдениями.
Короткие кулъти голени. При коротких культях голени нередко наблюдаются контрактурные положения в коленном суставе. Причиной этих контрактур в ряде случаев является то, что некоторые ампутированные ходят на деревяжке.
В результате этих контрактур и травмы передней рабочей поверхности культи возникают множественные незаживающие язвы (рис. 94, 95), в ряде случаев требующие ампутаций бедра.
Вылущение голени. С точки зрения протезирования у взрослых вылущение голени производить никогда не следует по следующим причинам: 1) при этой операции культя бедра представляется избыточно длинной; 2) за счет расширения нижнего эпифиза бедра (мыщелки) культя имеет булавовидную форму; 3) спорность конца культи фактически невозможна потому, что нагрузка в подушке протеза располагается не на весь поперечник конца культи, а только на выступающие точки обоих мыщелков; 4) хрящевая поверхность мыщелков в области нагрузки подвергается дегенерации, прорастанию кровеносными сосудами и перерождению в соединительную ткань. Таким образом опороспособ-ность конца культи, если она и существовала в ближайшие после операции сроки, утрачивается в более отдаленные. К этому надо прибавить, что нередко наблюдались случаи краевого некроза лоскута и образования незаживающих язв на конце культи (рис. 96).
Для протезирования возникают следующие неудобства: 1) избыточно длинная культя не позволяет использовать новейшую конструкцию деревянного колена, для которого необходимо пространство от конца культи до линии коленного шарнира не меньше чем 6—7 см. Если этого пространства нет, то приходится делать протезы старинной конструкции (шинно-гильзовые) и размещать центр вращения коленных шарниров, скрепленных небольшими болтами, по бокам булавы культи бедра; 2) благодаря булавовидности культи приходится в этих случаях отказываться от облегченных протезов новейшей конструкции (нитролаковых и деревянных). Экзартикуляция в коленном суставе с точки зрения современного протезирования допустима только в случаях повреждений или заболеваний у детей. В этих случаях расчет на сохранение роста бедренной кости благодаря наличию дистального и проксимального эпифизов является оправданием вылущения.
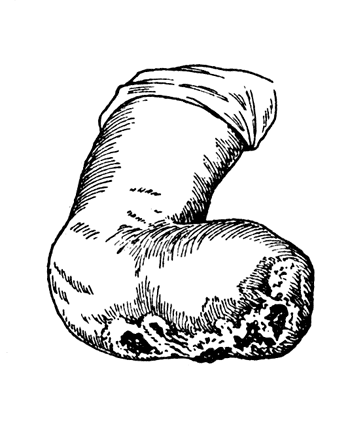
Рис. 94. Дефектная длинная культя голени: язвы на передней поверхности из-за длительной ходьбы на деревяжке; сгибательнаяконтрактура в коленном суставе. Вынужденная реампутация бедра, несмотря на достаточно длинный рычаг голени (собственное наблюдение).

Рис. 95. Дефектная короткая культя голени: сгибательная контрактура в коленном суставе, центральная язва концевой поверхности культи. Вынужденная реампутация бедра (собственное наблюдение).
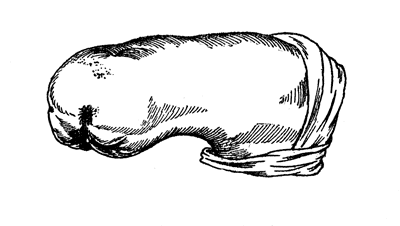
Рис. 95. Дефектная культя бедрапосле вылущения голени: булавовидная форма культи, незаживающая язва. Ввиду удаления надколенника во время экзартикуляции голени пронаведена вынужденная реампутация бедра по Крукенбергу (собственное наблюдение).
Надколенник желательно сохранить в расчете на его использование по окончании роста в качестве материала для костнопластической реампутации. Несмотря на сохранение обоих эпифизарных хрящей, бедро после экзартикуляции в колене у детей все же отстает в росте, и возможность использования протеза усовершенствованной конструкции появляется в отдаленные сроки. Кроме того, следует учесть особую приспособляемость при ношении протеза в детском возрасте, совершенно отличную от подобной у взрослых. Дети, снабженные протезами, с удивительной ловкостью пользуются ими, частично опираясь концом культи о подушку последнего. Необходимо отметить, что снабжение растущего организма протезами жестких конструкций после односторонней ампутации вообще противопоказано. Приходится делать шинно-гильзовые протезы, имеющие расставку на голени с целью удлинения последней в связи с ростом здоровой конечности.
|
ПОИСК:
|
© Анна Козлова подборка материалов; Алексей Злыгостев оформление, разработка ПО 2001–2019
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'