Наш опыт лечения детей, больных бронхиальной астмой
Дети поступали на лечение по направлению участковых педиатров и специалистов из детских лечебных учреждений Москвы и других городов.
Наши данные подтверждают имеющиеся в литературе указания [С. Г. Звягинцева, П. И. Ильинский, М. Пешкин (M. Peshkin) и др.] на то, что мальчики чаще болеют бронхиальной астмой, чем девочки.
В основном к нам на лечение поступали больные дети дошкольного и школьного возраста. После накопления опыта применения лечебной физкультуры у детей младшего дошкольного возраста мы в последние годы стали охотно принимать их на лечение.
Наши наблюдения подтверждают имеющиеся в литературе указания на преобладание начала бронхиальной астмы у детей в первые годы жизни [С. Г. Звягинцева, Фленсборг (W. Flensborg), Фишер (T.Fischer) и др.]; 71% детей, находившихся под нашим наблюдением, заболел в возрасте до. 5 лет.
В 66% случаев дети, больные бронхиальной астмой, поступали к нам в возрасте 3-10 лет и старше. Отчасти, по-видимому, это можно объяснить тем, что часто к нам на лечение направлялись больные дети после того, когда все другие методы лечения не дали положительного результата.
Чаще всего приступы удушья у детей наступали 1-2 раза в месяц, обычно они отличались определенной периодичностью, а в ряде случаев наступали в строго определенные числа месяца, таким образом как бы устанавливался недельный или месячный стереотип с характерными нарушениями в организме.
Дети, у которых отмечались приступы ежедневно, как правило, страдали астматическим бронхитом (так называемое постоянное астматическое Состояние). Такое состояние развивалось чаще у детей раннего и дошкольного возраста, у которых бронхиальная астма обычно протекала без выраженного астматического удушья, но с резко выраженным нарушением секреции бронхов, звонкими, сухими и влажными хрипами разного калибра и периодами затяжного мучительного кашля.
Нас интересовал вопрос о зависимости возникновения и течения бронхиальной астмы от острых и хронических заболеваний органов дыхания. Было установлено, что начало заболевания связывается чаще всего с перенесенными острыми инфекциями: гриппом, корью, коклюшем, катарами верхних дыхательных путей, осложненными последующими частыми пневмониями; в одном случае начало приступа связывается с аспирацией ореха. В 13% случаев начало приступов связывалось с перенесенным коклюшем - это подчеркивает его большую роль в возникновении бронхиальной астмы у детей.
В 97% всех случаев мы отмечали всякого рода нарушения со стороны верхних дыхательных путей - частые катары, заболевания придаточных пазух носа, хронические риниты, затруднения носового дыхания и пр. У 22% детей был обнаружен хронический тонзиллит. Эти данные лишний раз показывают, какое большое значение имеет профилактика и своевременное лечение заболеваний верхних дыхательных путей для предупреждения бронхиальной астмы.
Особое значение в возникновении и течении бронхиальной астмы в детском возрасте имеет хроническая пневмония [С. Г. Звягинцева, Б. Б. Коган, Ла-Фетра (L. La-Fetra) и др.].
У 66% детей, находившихся под нашим наблюдением, диагностировалась хроническая пневмония (преимущественно I и II стадии). Очень часто хроническая пневмония является непосредственной причиной возникновения бронхиальной астмы. В то же время известно, что приступы бронхиальной астмы могут быть в свою очередь причиной возникновения хронических пневмоний и осложнять ее течение. Большое "количество заболеваний хронической пневмонией у наблюдаемых нами больных несомненно наложило тяжелый отпечаток на течение бронхиальной астмы.
Диагноз хронической пневмонии мы ставили на основании анамнеза, данных предыдущих наблюдений в лечебных учреждениях и обязательного рентгенологического (рентгенография) исследования. У 42% детей в анамнезе были отмечены кожные аллергические заболевания - экссудативный диатез, крапивница, экзема и др. У 10% детей установлено наследственное предрасположение к заболеванию бронхиальной астмой (астмой болели ближайшие родственники). У 13% больных были выявлены отклонения в состоянии сердечно-сосудистой системы. Эти изменения выражались в глухости и ослаблении тонов, изменениях границ сердечной тупости, наличии шумов, нарушении функционального состояния системы кровообращения и др. Эти отклонения в ряде случаев подтверждались данными электрокардиограммы и функциональными сердечными пробами.
Большие изменения обнаружены в костно-связочной системе. У 49% детей выявлены значительные деформации позвоночника, главным образом сколиозы и кифозы; у 30% больных обнаружены различного характера (во многих случаях тяжелые) деформации грудной клетки: "куриная" грудь, "грудь сапожника" и другие патологические формы грудной клетки.
Большое внимание следует уделять исследованию нервной системы, учитывая ее особую роль в возникновении и развитии бронхиальной астмы у детей. Обследование производится обычными клиническими методами.
Подавляющее большинство детей жаловалось на повышенную раздражительность, неспокойный сон, головную боль, повышенную потливость, зябкость, сухость кожи и другие нарушения, свидетельствующие о расстройствах функционального состояния нервной системы.
В качестве одного из тестов для определения функционального состояния вегетативной нервной системы мы использовали ортостатическую пробу (переход из положения лежа в положение стоя). При этом в 16% случаев получили резко отрицательные показатели этой пробы; разница пульса превышала 20 ударов.
При исследовании внутренних органов особое внимание следует уделять органам дыхания. Всегда обращает на себя внимание измененная грудная клетка. Помимо часто встречающихся патологических форм, даже в норме в результате повторных приступов и острого вздутия легких грудная клетка быстро принимает типичную форму с приподнятыми ребрами. Межреберная мускулатура обычно находится в напряженном состоянии, межреберные промежутки придыхании втягиваются. При аускультации выслушиваются хрипы сухие и влажные, в большом количестве заполняющие все легочные поля. В случаях астматического состояния и после физической нагрузки при выполнении функциональной пробы нередко тяжелое дыхание и свистящие хрипы были слышны на расстоянии. При перкуссии часто выявлялся коробочный звук, тем резче обнаруживаемый, чем больше выражена эмфизема. У части больных резко нарушается подвижность нижних краев легких.
Изменение функции внешнего дыхания характеризуется уменьшением против возрастных норм экскурсии грудной клетки и диафрагмы, меньшими по сравнению с нормой показателями пневмометрии, измененным ритмом дыхания. Наиболее типичные изменения внешних функций дыхания зарегистрированы на пневмограммах.
Показатели жизненной емкости легких были в пределах возрастных норм или незначительно пониженные. Все дети имели нарушения функции внешнего дыхания: ДН1 - у 47% детей, ДН2 - у 45% детей и ДН3 - у 8% детей (по Н. А. Шалкову).
Важное значение имеют некоторые дополнительные, в том числе инструментальные, методы исследования.
Пневмография. Почти во всех случаях пневмография выявляла характерные расстройства функции дыхательного аппарата. Эти изменения касались ритма и амплитуды дыхания. Ступенчатость, уплощения, снижение дыхательных амплитуд, дыхательная аритмия - обычные изменения на пневмограммах при астме.
Одновременная запись грудного и брюшного дыхания позволила во многих случаях зарегистрировать их дезорганизацию, отражающую разлад в функции различных отделов дыхательного аппарата.
Приводим примеры изменений такого рода, зарегистрированные на пневмограмме у детей, больных бронхиальной астмой (рис. 17).
Оксигемометрия. Оксигемометрия нами проводилась в сочетании с функциональной мышечной пробой (20 приседаний в 30 секунд для школьников и 10 приседаний в 20 секунд для детей дошкольного возраста).
Неудовлетворительные показатели оксигемометрии были выявлены в 55% случаев. Оксигемометрия с физической нагрузкой помогала уточнять степень дыхательной недостаточности.
Рентгенография. Рентгеновские снимки грудной клетки производились всем детям. Рентгенологические методы исследования помогали уточнять сопутствующий диагноз хронической пневмонии и стадию ее развития.
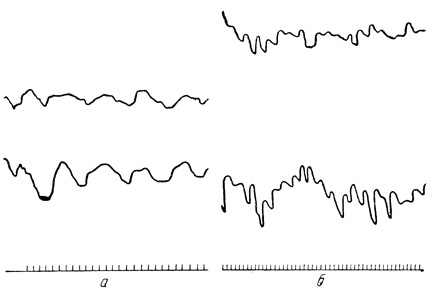
Рис. 17. Характерные изменения на пневмограммах у больных бронхиальной астмой. а - пневмограмма Веры Д., 8 лет; б - пневмограмма Мити С, 4 лет
Для рентгеновских снимков у больных бронхиальной астмой были характерны повышенная прозрачность легочных полей, усиленный сосудистый рисунок корней легких, очаги уплотнений в прикорневых участках и зоны ячеистых просветлений, характерные для фиброзных изменений и образования бронхоэктазов (II и III стадии хронической пневмонии). Изменения в легких (тяжистость, уплотнения, ячеистость и др.) были отмечены в 62% случаев.
Электрокардиография. Электрокардиографические исследования производились всем больным бронхиальной астмой в начале и в конце курса лечения. При расшифровке первичных электрокардиограмм были выявлены отклонения от нормы в 45% случаев.
Наиболее частыми изменениями электрокардиограммы были: правый тип электрокардиограмм, снижение вольтажа зубцов, синусовая тахикардия и аритмия, удлинение электрической систолы желудочков и др.
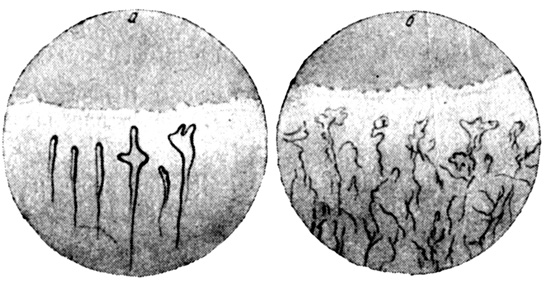
Рис. 18. Характерные изменения капилляров у больных бронхиальной астмой. Капилляры ногтевого ложа, а - Коли Ф., 9 лет; б - Нины К., 14 лет
Частые нарушения электрокардиограммы у детей, больных бронхиальной астмой, отмечаются и другими исследователями. Так, например, Рандоти-Рехт (J. Randoti-Recht) находил изменения электрокардиограммы у 50% детей, больных бронхиальной астмой. Он связывал частоту этих нарушений с частыми повторными инфекциями органов дыхания и обусловленной ими бактериальной аллергией.
Капилляроскопия. Исследование капилляров было проведено всем детям в начале и в конце курса лечения.
В 56% случаев были обнаружены характерные изменения капилляров - застойный, мутный, часто гиперемированный фон, на этом фоне видны измененные капилляры, длинные, причудливо извитые с суженными браншами. Ток крови замедлен. В ряде случаев застойные явления были резко выражены, создавали однородный, "холмистый" фон, на котором одиночные капилляры едва распознавались. Изменения капилляров, по-видимому, отражают спастическую реакцию периферической сосудистой сети и выраженные застойные явления.
Приводим примеры подобного рода характерных изменений капилляров у больных Коли Ф., 9 лет, и Нины К., 14 лет (рис. 18).
Функциональные пробы сердечно-сосудистой системы. Функциональная динамическая проба сердечно-сосудистой системы с мышечной нагрузкой у 44% детей дала неблагоприятные показатели. Неблагоприятная реакция на мышечную нагрузку выражалась в снижении максимального артериального давления, уменьшении пульсового давления, затянувшемся времени реституции пульса, появлении "отрицательной фазы", высоком проценте возбудимости пульса и других неблагоприятных показателях.
Показатели функциональной пробы Штанге (с задержкой дыхания), которая проводилась параллельно с мышечной пробой, характеризовались снижением по сравнению с известными нормами в среднем на 20-30%.
Лабораторные исследования. Красная кровь не отличалась какими-либо особенностями; количество гемоглобина было, как правило, в пределах обычных норм. В белой крови постоянно обращало на себя внимание большое количество эозинофилов и часто встречающаяся лейкопения.
Исследование мочи не выявило существенных особенностей.
Состояние физического развития. Изучение состояния физического развития производилось при помощи антропометрических исследований. Мы измеряли рост, вес, окружность грудной клетки, жизненную емкость легких, мышечную силу кисти. Полученные данные сравнивали с показателями таблиц физического развития детей Москвы, составленными Государственным научно-исследовательским институтом педиатрии РСФСР (А. Г. Цейтлин). По уровню физического развития наблюдаемые нами больные распределились следующим образом: развитие выше среднего - у 13% больных; развитие среднее - у 54% больных; развитие ниже среднего - у 33% больных. Таким образом, 87% больных имели среднее и ниже среднего физическое развитие. Эти данные лишний раз подтверждают точку зрения, что бронхиальная астма является тяжелым заболеванием всего организма, приводящим к отставанию физического развития детей.
Весьма характерны жалобы детей, поступавших на лечение: на приступы удушья, кашель, общую слабость, частую головную боль, общее недомогание, предрасположенность к простудам, плохой аппетит, тревожный сон и другие нарушения, характерные для детей, страдающих длительными хроническими болезнями.
Внешний вид детей, болеющих бронхиальной астмой, весьма характерен: как правило, дети ослаблены, с резко нарушенной осанкой, бледны, вялы, с одутловатым лицом, заторможенными движениями, безразличны к окружающему.
Для практического применения в условиях детских поликлиник наиболее доступными и целесообразными методами исследования мы считаем: антропометрию, рентгенографию грудной клетки, пневмографию, электрокардиографию, функциональные пробы сердечно-сосудистой системы и лабораторные исследования мокроты, крови и мочи.
|
ПОИСК:
|
© Анна Козлова подборка материалов; Алексей Злыгостев оформление, разработка ПО 2001–2019
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'