Глава 5. Основные методы лечения и медицинской реабилитации пострадавших с повреждениями органов опоры и движения
Блокады лечебные и основные способы местной анестезии. Анестезия внутрикостная - способ местного обезболивания, являющийся разновидностью внутривенной анестезии и применяемый только в хирургии конечностей. Достигается надежное обезболивание всех тканей конечности (вне зависимости от их состояния) до уровня наложения жгута. В тканях, включая кость, можно создать высокие концентрации лекарственных средств, вводимых вместе с раствором анестетика.
Показания. Обработка ран мягких тканей, открытых переломов, ампутации, репозиция отломков при закрытых и открытых переломах, устранение вывихов, операции по поводу последствий травм.
Противопоказания. Вмешательства на уровне верхней трети бедра и плеча; непереносимость больным анестетика, воспалительные заболевания сосудов конечности, а также мягких тканей на месте предполагаемого введения иглы в кость; признаки анаэробной инфекции; вмешательства длительнее 2 ч.
Для внутрикостной анестезии используют специальные иглы с мандреном для пункции кости, жгут (эластичный резиновый бинт) или пневматическую манжетку от аппарата для измерения АД. В качестве анестетика чаще всего пользуются 0,5% раствором новокаина.
Техника. Для обескровливания конечность поднимают на 3-5 мин и выше места операции накладывают жгут. Лучше пользоваться пневматической манжеткой, меньше травмирующей ткани; в ней создается давление, на 20-25 мм рт. ст. превосходящее систолическое АД. В зоне предполагаемого введения анестетика мягкие ткани и надкостницу инфильтрируют раствором новокаина. Иглу вводят в область эпифиза или метафиза кости через кортикальный слой на глубину 1-1,5 см. Для равномерного распределения анестетика в тканях конечности желательно его вводить в дистальные отделы кости, однако можно использовать и проксимальные, особенно у больных с обширными повреждениями конечностей (открытые переломы, отрывы конечностей). Ощущение провала после преодоления сопротивления, прочная фиксация, получение при отсасывании шприцем крови и капель жира костного мозга свидетельствуют о правильном положении иглы.
Для уменьшения болей, неизбежно возникающих при раздражении барорецепторов костномозгового канала, первые порции анестетика вводят очень медленно и пользуются новокаином более высокой концентрации (5-10 мл 1% раствора). В случаях тяжелых повреждений венозной сети конечности (при открытых травмах) количество вводимого анестетика соответственно увеличивается на треть или на половину. Обезболивание достигается через 5-8 мин после введения анестетика; тактильная чувствительность выключается через 12-15 мин, глубокая проприоцептивная чувствительность и двигательная активность мышц - через 20-25 мин. Анестезия сохраняется еще 10-15 мин после снятия жгута.
Продолжительность оперативных вмешательств ограничена сроком пребывания жгута на конечности (на нижних конечностях 11/2-2 ч, на верхних 1-11/2 ч). В целях уменьшения болевых ощущений от жгута можно пользоваться двумя жгутами. Второй жгут накладывают дистальнее, в зоне достигнутой анестезии. Места введения иглы, уровни наложения жгута и средние количества анестетика приведены ниже.
| Сегмент конечности | Уровень наложения жгута | Место введения иглы | Количество 0,5% раствора новокаина, мл |
|---|---|---|---|
| Стопа | Нижняя треть голени | Пяточная кость, головка I плюсневой кости | 45-50 |
| Голень | Нижняя треть бедра | Лодыжки, головка I плюсневой кости, пяточная кость | 90-100 |
| Бедро | Верхняя треть бедра | Мыщелки бедра и большеберцовой кости | 100-120 ( |
| Кисть | Нижняя треть предплечья | Головка I или II пястных костей | 25-35 |
| Предплечье | Нижняя треть плеча | Дистальные эпифизы лучевой или локтевой костей, головка I или II пястных костей | 60-70 |
| Плечо | Верхняя треть плеча | Локтевой отросток или надмыщелки плеча | 70-90 |
Осложнения. После снятия жгута возможны явления токсико-резорбтивного действия новокаина (слабость, головокружение, гипотония, рвота). В целях профилактики необходимо очень медленно распускать жгут на конечности, перед этим необходимо ввести под кожу 1 мл 10% раствора кофеина.
Анестезия местная инфнльтрациониая. В основе метода лежит послойное пропитывание тканей анестезирующим раствором с воздействием на чувствительные окончания и нервные стволы, проходящие в зоне распространения раствора.
Противопоказания. Индивидуальная непереносимость анестетика, неустойчивость психики (можно ожидать или бурное возбуждение, или явления шока); относительно противопоказана у детей.
Техника. Инфильтрацию тканей производят послойно, снаружи внутрь. Кожа обладает большим количеством проводников болевой чувствительности. При операциях на костях и суставах необходимо учитывать болевую чувствительность надкостницы, суставной капсулы, связок, синовиальной оболочки. Кожу по линии разреза анестезируют внутрикожно тонкой иглой с образованием "желвака" или "лимонной корочки". По ходу будущего разреза образуют сплошную линию из "лимонных корочек". Далее 10-20-граммовым шприцем с длинной иглой (10-12 см) послойно вводят большое количество слабого (0,25%) раствора новокаина (до 1,5 л на операцию), причем большая часть введенного раствора вытекает при разрезе, что предупреждает интоксикацию. Анестетик готовят на слабо гипотоническом растворе (по прописи А. В. Вишневского): хлорид натрия - 5 г, хлорид калия-0,075 г, хлорид кальция - 0,125 г, новокаин - 2,5 г, дистиллированная вода - 1000 мл. Для усиления анестезирующего действия непосредственно перед введением добавляют на 100 мл 0,25% теплого раствора новокаина 2-5 капель адреналина (1:1000). Если трофика тканей в зоне операции нарушена, а также при выполнении пластических вмешательств адреналин прибавлять не следует.
При выполнении анестезии иглу следует продвигать постепенно, все время предпосылая ей струю новокаина. Инфильтрационная анестезия по методу А. В. Вишневского после внутрикожной анестезии включает тугую инфильтрацию подкожной клетчатки, введение значительных количеств анестетика под апоневрозы, предбрюшинную клетчатку, в дупликаторы брюшины и прочие "футляры" в целях получения массивных ползучих инфильтратов, блокирующих нервные окончания. Такие инфильтраты можно направлять с разных сторон навстречу друг другу, чтобы они соединялись, окружая нужный орган или участок тканей. Разновидностью изложенных приемов являются футлярная анестезия конечности, круговая инфильтрация операционного поля при вмешательствах на черепе и др. Инфильтрационная анестезия обеспечивает "гидравлическую препаровку тканей". Операция идет при постоянной смене шприца и ножа.
Осложнения. При больших количествах растворов, введенных в рыхлую жировую клетчатку, где всасывание происходит быстро, могут наблюдаться признаки интоксикации, головокружение, тошнота, изредка рвота. В целях профилактики и для купирования указанных проявлений следует ввести под кожу 1-2 мл 10% раствора кофеина.
Анестезия эпидуральная - разновидность проводникового обезболивания в результате действия раствора местного анестетика, введенного через иглу или катетер в эпидуральное пространство позвоночного канала. Анестетик воздействует на спинномозговые корешки, спинномозговые нервы, а также на узлы пограничного симпатического ствола, вызывая, таким образом, сегментарную блокаду симпатических, чувствительных и двигательных нервных проводников.
Показания. Метод выбора при различных оперативных вмешательствах в нижнем этаже брюшной полости и на нижних конечностях, особенно у больных, страдающих заболеваниями легких, печени и почек. Продленная эпидуральная анестезия (фракционное введение анестетика в течение нескольких суток) применяется в послеоперационном периоде, а также для лечения различных повреждений груди, живота, таза.
Противопоказания. Инфекция в месте, где делают прокол; кровотечения; шок; нарушения свертываемости крови при лечении антикоагулянтами; некоторые заболевания нервной системы типа миелита, рассеянного склероза; тяжелые токсические заболевания; повышенная чувствительность к местным анестетикам; выраженная деформация позвоночника; повышенная возбудимость и эмоциональная неуравновешенность больных.
Наиболее приемлемы для целей эпидуральной анестезии лидокаин и тримекаин. Тримекаин отличается относительной широтой терапевтического действия и не раздражает ткани. Длительность его анестезирующего эффекта в 31/2 раза больше, чем новокаина, однако 1% раствор тримекаина в 1,4 раза токсичнее новокаина. Максимальные разовые дозы при эпидуральной анестезии достигают 700 мг. В результате резорбтивного действия препарата иногда бывает сонливость. Для анестезии обычно готовят 2,4% раствор тримекаина на изотоническом растворе хлорида натрия; он устойчив при хранении и стерилизации. Стерилизовать раствор можно как в водяной бане при температуре 100° С в течение 15 мин, так и в автоклаве под давлением 2 ати в течение 45 мин. Непосредственно перед употреблением для уменьшения всасывания можно добавить 8 капель стерильного раствора адреналина гидрохлорида 1:1000.
Необходимо иметь иглу для местной анестезии; толстую иглу или стилет для прокалывания кожи; иглу для эпидуральной анестезии с мандреном (для одноразовой анестезии можно использовать иглы, предназначенные для люмбальных пункций). Для катетеризации эпидурального пространства можно приспособить стандартные иглы наружным диаметром 2 мм, длиной 90 мм, специально заточив под тупым углом срез длиной до 2,5 мм и соответствующий срез мандрена; лучше пользоваться шприцем типа "Рекорд" с хорошо притертым, легко скользящим поршнем без резинового уплотнительного кольца; полиэтиленовый или фторопластовый катетер длиной 45-50 см (используют однократно, необходимо исключить попадание в перидуральное пространство даже следов химических антисептиков). Все инструменты (кроме катетеров) следует стерилизовать кипячением или автоклавированием.
Техника. Пункция эпидурального пространства выполняется в положении больного сидя или лежа. Больного лучше усадить поперек операционного стола, его спину немного выгнуть назад, голову опустить так, чтобы подбородок касался груди, мышцы должны быть расслаблены, предплечья и кисти - свободно располагаться вдоль бедер. Необходимо следить, чтобы позвоночник не отклонялся от вертикальной оси. Для пункции в положении лежа следует уложить больного на бок, нижние конечности максимально согнуть, колени привести к животу, руки сложить на груди, туловище и голова (под нее подкладывают валик) должны быть максимально согнуты кпереди, подбородок должен касаться груди. После обработки рук врача и кожи больного место пункции анестезируют раствором тримекаина (или другого анестетика), обращая внимание на цвет "лимонной корочки", поскольку появление распространяющейся гиперемии свидетельствует о возможной непереносимости препарата.
Прокалывают кожу стилетом или острой толстой иглой, иглой с мандреном по средней линии, придерживаясь медиальной плоскости, последовательно проходят кожу с подкожной клетчаткой. Затем иглу проводят через надостистую и межостистую связки. Направление иглы в поясничном отделе соответствует плоскости поперечного сечения, а по мере перехода к вышележащим межпозвонковым промежуткам становится наклонным (угол наклона иглы к горизонтали в среднегрудном отделе около 50°, но может достигать 60-70°). Когда игла входит в толщу связок, из нее удаляют мандрен и присоединяют шприц с анестетиком и пузырьком воздуха. Последующее продвижение выполняют плавно и медленно через связки, прокол которых улавливается по характерному чувству провала, прекращению амортизации пузырьком воздуха и свободному поступлению анестетика через иглу. Для уверенности, что конец иглы находится в эпидуральной пространстве, на ее наружный просвет "навешивают" каплю раствора анестетика. При правильном положении иглы капля всасывается в ее просвет, и она остается сухой.
До введения анестетика следует убедиться, нет ли повреждений мозговых оболочек (истечения спинномозговой жидкости). После ориентировки просвета в нужную сторону через иглу в эпидуральное пространство вводят катетер на глубину 4-5 см. Иглу извлекают. Кожу вокруг катетера заливают коллодием или клеем БФ и герметизируют полосками пластыря. Первую дозу раствора тримекаина (5 мл) вводят очень медленно, с последующей экспозицией в течение 5 мин. В это время оценивают реакцию больного на анестетик и еще раз убеждаются, что игла находится в эпи-, а не в субдуральном пространстве. Затем вводят остальную часть раствора тримекаина (всего 15-20 мл). Для пролонгированной анестезии в первые сутки раствор вводят каждые 3-4 ч, в последующие дни интервалы увеличивают по мере восстановления болевой чувствительности.
Эпидуральное обезболивание сегментарное, поэтому уровень пункции и соответственно введения анестетика имеет решающее значение для анестезии.
| Объект обезболивания | Оптимальный уровень пункции эпидурального пространства |
|---|---|
| Верхняя половина грудной клетки | Th2-Th3 |
| Легкие, бронхи, нижняя половина грудной клетки | Th3-Th4 |
| Верхний этаж брюшной полости | Th7-Th8 |
| Кишечник | Th10-Th11 |
| Органы малого таза | Z1-Z2 |
| Тазобедренный сустав | Th9-Th12 |
| Бедро | Th10-Z1 |
| Голень | Z2-Z3 |
Осложнения. 1. Расстройства гемодинамики и дыхания вследствие прокола твердой мозговой оболочки и попадания анестетика в подпаутинное пространство. При этом немедленно приступают к ИВЛ и стараются быстро достичь вазопрессорного эффекта. 2. Токсическое действие тримекаина (тошнота, рвота, судороги), особенно при длительной эпидуральной анестезии с применением относительно больших доз препарата. Особую опасность представляет непосредственное попадание тримекаина в вену эпидурального пространства, что определяют по появлению крови в просвете катетера. Следует немедленно удалить иглу или катетер из вены и ввести вновь в другом межпозвонковом промежутке. 3. Неврологические осложнения: позднее восстановление тонуса мышц, нерезко выраженный вялый нижний парапарез, снижение сухожильных и кожных рефлексов, зоны гипестезии, явления менингизма, дизурические явления (ишурия, обусловленная блокадой рефлекторных путей, обеспечивающих иннервацию мочевого пузыря и мочевыводящих путей). Лечение симптоматическое. 4. Инфекционные осложнения (менингиты и эпидуриты). Встречаются крайне редко и зависят от нарушения асептики.
Блокады новокаиновые имеют целью подведение раствора новокаина к нервным проводникам и окончаниям для обезболивания и получения Других положительных эффектов. Эффект новокаиновой блокады обусловлен не только локальным обезболиванием посредством химической невротомии. Являясь нейротропным средством, новокаин ослабляет последствия перераздражения нервной системы при травме или заболевании, нормализует сосудистый тонус, уменьшает проницаемость тканей, нормализует окислительно-восстановительные процессы в зоне блокады. Новокаиновая блокада обладает широким диапазоном действия и при правильном выполнении является безопасным методом патогенетической терапии. Применяя различные виды блокад (с учетом показаний), можно ослабить влияние травмы на организм, предупредить развитие воспалительного процесса, в некоторых случаях - остановить его в серозной или инфильтративной фазе, а абсцедирующие формы привести к более быстрому отграничению. При этом также возможно выявление скрытого воспаления, а при под острых и некоторых хронических инфильтративных формах посттравматического воспаления наступает улучшение трофики, а иногда и ликвидация процесса. С помощью новокаиновых блокад можно разрешить спазм или атоническое состояние кишечника, мускулатуры конечностей, сосудов. Футлярная новокаиновая блокада применяется также при укусах ядовитыми змеями нижних или верхних конечностей. Под ее влиянием перестает нарастать и затем ликвидируется токсический отек конечности.
Показания: травматический и гемотрансфузионный шок; острые травматические некрозы, инфекционные осложнения травм, не перешедшие в сепсис; расстройства тонуса сосудов, нарушение проницаемости капилляров; местные и центральные острые и хронические боли; рефлекторные контрактуры поперечнополосатых мышц; ожоги и отморожения; некоторые формы посттравматических трофических расстройств; укусы ядовитыми змеями.
Противопоказания: терминальные состояния, хронические необратимые процессы; сформировавшиеся абсцессы, инородные тела, секвестры; индивидуальная непереносимость новокаина.
Приготовление раствора новокаина по прописи А. В. Вишневского - см. Анестезия местная инфилътрационная. Не следует готовить раствор новокаина на дистиллированной воде, поскольку такой раствор отрицательно влияет на парциальное давление электролитов в тканях и вызывает гемолиз эритроцитов. В изотоническом растворе хлорида натрия новокаин разлагается, вызывая интоксикацию. Новокаин для блокад употребляют в теплом виде. Кожу обрабатывают спиртом, раствором йода, зону блокады ограничивают стерильным бельем. Специальной подготовки больного не требуется. Больного следует уложить. Блокаду начинают с "лимонной корочки" путем внутрикожного введения 2 мл раствора новокаина. Затем берут длинную иглу и 10- или 20-граммовый шприц и послойно инфильтрируют ткани, все время предпосылая ходу иглы струю раствора.
После блокад у некоторых больных возможны явления токсико-резорбтивного действия новокаина. Следует помнить, что новокаин дает гипотензивный эффект, поэтому к проведению новокаиновых блокад при шоке до восполнения ОЦК нужно относиться с осторожностью.
Блокада бедренного нерва выполняется в целях профилактики и борьбы с шоком при травмах нижних конечностей.
Техника. Больного укладывают на спину. Отступя от точки пульсации бедренной артерии под паховой связкой на 1-1,5 см кнаружи, перпендикулярно коже вкалывают иглу на глубину 1 см. После появления парестезии с иррадиацией на внутреннюю поверхность бедра вводят 5 мл 2% раствора новокаина. Обезболивание голени наступает через 10-15 мин после введения новокаина.
Блокада вагосимпатическая (шейная). Применяют для профилактики и лечения шока при травмах грудной клетки; при сотрясении головного мозга, особенно гипотензионном синдроме; остром отеке легких и других острых процессах в легких и плевре; посттравматических пневмониях.
Техника. Больного укладывают на спину, голову сильно повертывают в противоположную от хирурга сторону. Под лопатки подкладывают плотный валик высотой 7-10 см. Рука больного на стороне блокады оттягивается книзу, благодаря чему соответствующее плечо опускается. Указательный палец левой руки хирурга находится у заднего края грудинно-ключично-сосцевидной мышцы, на уровне середины и места перекреста ее с наружной яремной веной. Тонкой иглой делают кожный желвак. Сильно надавливая указательным пальцем в этом месте, хирург смещает органы шеи кнутри. Длинную иглу шприца с 0,25% раствором новокаина вкалывают у верхушки пальца и проводят в глубину по направлению кверху и кнутри, все время ориентируясь на переднюю поверхность поперечного отростка IV шейного позвонка. Раствор посылают малыми порциями - по 2-3 мл. Шприц неоднократно снимают с иглы, чтобы предупредить повреждение сонной артерии и яремной вены. Дойдя до кости (поперечный отросток IV или V шейных позвонков), вводят от 40 до 60 мл раствора. Эффект блокады удостоверяется появлением на этой же стороне синдрома Горнера (сужение зрачка и глазной щели, западение глазного яблока, гиперемия щеки и конъюнктивы).
Блокада внутрибрюшная чревных нервов (по Брауну). Применяют как меру профилактики и борьбы с шоком при лапаротомии по поводу повреждений органов брюшной полости.
Техника. После вскрытия брюшной полости приподнимают левую долю печени, желудок оттягивают книзу. Через натянутый малый сальник пальцем нащупывают аорту в месте отхождения от нее общего ствола чревной артерии. Надавливая на малый сальник в этой зоне, прижимают его к лежащему под ним XII грудному позвонку. Палец проникает между аортой и полой веной. В это место по пальцу вводят длинную иглу, острие которой упирается в переднюю поверхность XII грудного позвонка. Затем, оттянув иглу несколько назад и убедившись в правильном ее положении (отсутствие крови), на нее насаживают шприц и вводят 50-70 мл 0,5% раствора новокаина. Введенный раствор, распространившись в ретроперитонеальном пространстве, омывает оба чревных нерва.
Блокада внутрикостная пролонгированная. Применяют при тяжелых механических травмах конечностей с целью общего трофического воздействия на поврежденные ткани; снятия капиллярного спазма; нормализации проницаемости сосудов и регионарного кровотока; длительного воздействия на микробную флору и ее токсины антибиотиками и биологически активными веществами.
Техника. В глухой гипсовой повязке (чаще на голени) делают отверстия, позволяющие ввести в кость стандартную иглу для внутрикостной анестезии (обычно в области мыщелков, внутренней лодыжки, пяточной кости и т. д.). Ежедневно внутрикостно вводят 0,5% раствор новокаина на крупномолекулярном белковом растворе (пролонгаторе). Для этого 10 мл 5% стерильного раствора новокаина тщательно смешивают с 90 мл желатиноля или аминопептида, аминокровина и т. п. В раствор добавляют антибиотики, к которым чувствительная микрофлора раны. Внутренний кортикальный слой (эндост) имеет высокую болевую чувствительность.
Для снятия боли перед переливанием коктейля медленно вводят 5 мл 2% раствора новокаина. Жгут, наложенный выше гипсовой повязки, снимают через 15 мин после окончания блокады; на курс 8-12 ежедневных внутрикостных противовоспалительных блокад. По стихании острых воспалительных явлений через 2-4 нед после травмы больному повторяют курс пролонгированных блокад, но уже с целью улучшения трофики. Антибиотики заменяют антигистаминными препаратами, витаминами, спазмолитиками. Блокады выполняют по той же методике. Игла остается в кости на весь курс лечения. При этом следует строго соблюдать стерильность. Между инъекциями в иглу вводят мандрен.
Блокада внутритазовая (по Л. Г. Школьникову, В. П. Селиванову) показана при множественных переломах костей таза, преимущественно заднего полукольца, тяжелых механических травмах нижних конечностей (преимущественно на уровне бедра), последствиях травм магистральных сосудов нижних конечностей.
Техника. Положение больного лежа на спине. На 1 см кнутри и несколько кверху от передневерхней ости подвздошной кости тонкой иглой анестезируют участок кожи 0,25% раствором новокаина. Затем вкалывают иглу длиной 14-15 см, насаженную на шприц с раствором новокаина, через анестезированный участок кожи под ость спереди назад срезом к внутренней поверхности подвздошной кости. Вводя раствор новокаина, продвигают иглу кзади на глубину 12-14 см. Продвижению иглы должно предшествовать введение струи раствора новокаина; рука хирурга все время ощущает близость подвздошной кости. По указанной методике конец иглы оказывается во внутренней подвздошной ямке, куда вводят 0,25% раствор новокаина.
При одностороннем переломе вводят 400-500 мл раствора новокаина на стороне перелома, а при двустороннем - по 250-300 мл с каждой стороны. Для предупреждения вытекания новокаина из иглы при очередном наполнении шприца следует закрывать ее павильон стерильным шариком. Осложнения связаны с индивидуальной непереносимостью новокаина и выражаются в головокружении, усиленном потоотделении, учащении пульса, падении АД. В этих случаях блокаду следует прекратить и ввести больному 1-2 мл 10% раствора кофеина. Для профилактики подобного осложнения можно добавлять к раствору новокаина 1 мл 1% раствора эфедрина.
Загрудинная новокаиновая блокада показана как мера профилактики шока и борьбы с ним при повреждениях грудной клетки.
Техника. Положение больного лежа на спине, с валиком под лопатками и запрокинутой головой. Анестезируют кожу над серединой вырезки рукоятки грудины до ее внутреннего края. Затем изогнутую иглу длиной 15-18 см (изгиб открыт кпереди) проводят за рукоятку грудины, скользя по ее задней поверхности в строго сагиттальной плоскости, продвигая иглу книзу (вслед за струей раствора) до дуги аорты, которая ощущается как упругое пульсирующее образование. В этой позиции в переднее средостение вводят 50 мл подогретого до 30° C 0,5% раствора новокаина. Действие блокады распространяется на нервные сплетения дуги аорты, зону нервных сплетений бифуркации трахеи, верхнегрудной отдел обоих блуждающих нервов и ветви симпатических узлов, идущие к сердцу, а также высокочувствительные нервно-рецепторные аппараты перикарда и эпикарда. Загрудинная блокада может быть неэффективной, если раствор новокаина попадет не в средостение, а в плевральную полость, что возможно при отклонении иглы от средней линии грудины.
Блокада межреберная показана при переломах ребер (одиночных и множественных).
Техника. Больного укладывают на здоровый бок. Тщательной пальпацией определяют место наибольшей болезненности или крепитации отломков (специально вызывать ее не следует). Боль устраняет анестезия межреберных нервов, которую производят следующим образом: иглу со шприцем, наполненным 1% раствором новокаина, вкалывают в область поврежденного ребра у его нижнего края до кости. Здесь вводят 2 мл раствора новокаина, затем конец иглы смещают под нижний край ребра и далее осторожно продвигают иглу по задней поверхности ребра, куда вводят такую же порцию раствора. При множественных переломах ребер блокаду следует проводить соответственно каждому месту перелома.
Блокада места перелома. Анестезия кожи над местом закрытого перелома. Иглой пунктируют гематому, о чем свидетельствует поступление крови в шприц при отсасывании, и вводят 10-20 мл 1-2% раствора новокаина. Обезболивающий эффект можно продлить применением спирт-новокаиновой смеси, состоящей из 1 части спирта-ректификата и 9 частей раствора новокаина. Сначала вводят 9 мл 2% раствора новокаина, затем 1 мл 96° спирта.
Блокада вертебральная (по Шнеку) показана как мера профилактики шока при переломах тел позвонков. Протяженность и уровень зависят от места повреждения и количества поврежденных позвонков.
Техника. Положение больного на животе. Ориентир - болезненный и выступающий при пальпации остистый отросток поврежденного позвонка. Иглу вводят паравертебрально, отступя на 3-4 см в сторону от линии остистых отростков. При переломе грудных позвонков из-за косого положения остистых отростков иглу вкалывают на 2-3 см выше уровня выступающего остистого отростка. В поясничном отделе ввиду горизонтального направления остистых отростков место вкола располагается на уровне соответствующего остистого отростка. После анестезии кожи иглу длиной 10-12 см вкалывают под углом 35° к горизонтали. По мере продвижения иглы в мягкие ткани вводят 0,25% раствор новокаина. На глубине от 5 до 8 см игла достигает поперечного отростка или ребра (в грудном отделе). Обойдя его по верхнему краю, иглу продвигают дальше, и на глубине 8-10 см она достигает тела позвонка. После появления из иглы раствора, окрашенного кровью, в гематому вводят 10-15 мл 1% раствора новокаина.
Блокада паравертебральная (в точках выхода корешков спинномозговых нервов) показана как мера борьбы с шоком и его профилактики при повреждениях груди. Сторона, уровень блокады, ее протяженность соответствуют локализации переломов ребер.
Техника. Положение больного на здоровом боку или животе (в зависимости от характера травмы). На 3 см кнаружи и несколько выше от остистого отростка грудного позвонка в направлении под острым углом кпереди и вверх до упора в поперечный отросток позвонка вводят иглу со шприцем, наполненным 0,25% раствором новокаина. Затем, слегка оттянув иглу, проводят ее под поперечным отростком на глубину 0,5 см и вводят 10 мл 1% раствора новокаина. Перед этим следует убедиться, что игла не находится в полости плевры или в кровеносном сосуде (поршень шприца потянуть слегка назад).
Обычно блокаду делают с одной или двух сторон на протяжении нескольких позвонков. Число блокированных корешков должно на 1-2 сегмента кверху и книзу превышать число сломанных ребер или перекрывать зону повреждения при травме мягкотканного аппарата.
Осложнения: повреждения иглой плевры, что выражается дополнительными болевыми ощущениями, кашлем. При этом следует извлечь иглу на 0,2-0,3 см.
Блокада паранефральная (поясничная) показана при шоке вследствие травмы органов брюшной полости или забрюшинного пространства; острой почечной недостаточности после тяжелых механических травм; постгемотрансфузионном шоке; спастических и атонических состояниях полых органов живота, обусловленных травмой; послеоперационном парезе кишечника; висцеральных болях, воспалительных инфильтратах в брюшной полости и других состояниях, не требующих срочных оперативных вмешательств; последствиях травм магистральных сосудов конечностей с трофическими нарушениями.
Техника. Больного укладывают на бок с валиком под поясницей. В точке, расположенной по биссектрисе реберно-диафрагмального угла, несколько кпереди от концов ложных ребер с помощью тонкой иглы делают "лимонную корочку". Через нее в глубину тканей строго перпендикулярно поверхности кожи и по направлению к пупку проводится длинная игла (до 12 см), соединенная со шприцем, наполненным 0,25% раствором новокаина. По мере продвижения иглы в глубь тканей ей предпосылается струя раствора новокаина. При этом неоднократно проверяют поступление крови и обратное вытекание вводимого раствора. Кончик иглы, пройдя сквозь мышечный слой и задний листок почечной фасции, проникает в межфасциальное околопочечное пространство. Если из павильона иглы показывается кровь, то иглу следует слегка извлечь и немного изменить направление ее дальнейшего продвижения. На проникновение иглы в околопочечную клетчатку указывает прекращение обратного тока раствора из иглы при снятии шприца - "сухая игла". Кроме того, игла, находящаяся в околопочечном пространстве, колеблется в такт дыханию. В паранефрий вводят 60-80 мл 0,25% теплого раствора новокаина. В зависимости от показаний проводят блокаду с одной или обеих сторон.
Ошибки: введение новокаина в толщу поясничных мышц, о чем свидетельствует обратное вытекание раствора из иглы; прокол почки - в игле появляется кровь; прокол кишечника-выделение газа и кишечного содержимого из иглы.
Блокада плечевого сплетения (по Куленкампфу) показана как противошоковая мера при травме верхних конечностей, для устранения вывихов, репозиции переломов.
Техника. Больного укладывают на спину. Плечевое сплетение блокируют в том месте, где 3 его ствола, пройдя между лестничными мышцами, расположены на I ребре по наружному краю подключичной артерии. Иглу вкалывают сразу же над серединой ключицы по наружному краю пульсирующей подключичной артерии, на которую ставят палец левой руки. Если пульсация из-за обильной подкожной жировой ткани не определяется, то следует вкалывать иглу в том месте, где верхний край ключицы пересекается линией, являющейся продолжением наружной яремной вены. Из этой точки иглу вкалывают по направлению к остистому отростку II грудного позвонка и продвигают вглубь, пока не появится парестезия в кисти или игла не упрется в I ребро. По мере продвижения иглы все время вводится 0,25% раствор новокаина. Отодвинув иглу на 2-3 мм от кости и добившись парестезии, вводят 15-20 мл 2% раствора новокаина. Если удалось получить явную парестезию в кисти у. то анестезия всей верхней конечности наступает через 5-10 мин.
Блокада пресакральная показана при повреждениях крестца, копчика. Перед ее выполнением следует опорожнить мочевой пузырь. Положение больного на спине или на боку с подтянутыми к животу бедрами. Отступив кзади на 1,5-2 см от заднего прохода, через кожный желвак между копчиком и анальным отверстием вводят длинную иглу по направлению к верхушке копчика в ретроанальное, а затем и в ретроректальное пространство под контролем левого указательного пальца, введенного в просвет прямой кишки. По мере продвижения иглы необходимо все время дробными порциями предпосылать ей раствор новокаина. Когда игла достигнет вентральной поверхности крестца, вводят оставшуюся порцию новокаина. Всего на блокаду расходуют до 150 мл 0,25% раствора. Новокаин омывает копчиковое, крестцовое и надчревное нервные сплетения. Осложнение - прокол стенки прямой кишки.
Блокада седалищного нерва. Показана как мера профилактики шока и борьбы с ним при тяжелых повреждениях нижних конечностей.
Техника. Больного укладывают на живот. Ощупывают опознавательные точки - верхушку большого вертела и наружный край седалищной кости, из которых и проводят раствором йода две взаимно перпендикулярные линии (первую - горизонтально, вторую - вертикально). В месте их перекреста необходимо выполнить блокаду. Седалищный нерв выходит из малого таза через большое седалищное отверстие, где ложится между грушевидной мышцей и нижним краем большого седалищного отверстия. В этом месте на протяжении 1-1,5 см седалищный нерв лежит непосредственно на кости (седалищной ости). Здесь его положение довольно постоянно, а кость, на которой он лежит, является удобным ориентиром.
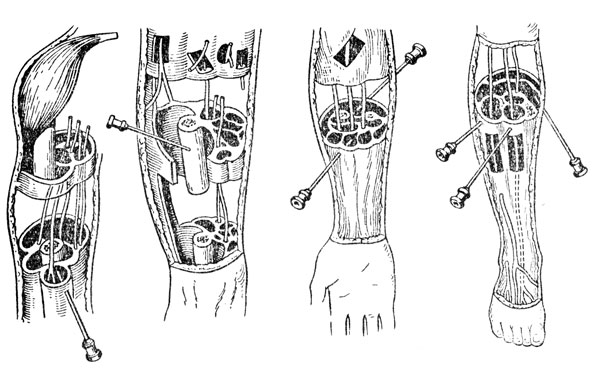
Рис. 9. Футлярные новокаиновые блокады конечностей
Иглу в точке перекреста линий вводят строго перпендикулярно до кости. Если на глубине 8-12 см (в зависимости от толщины жировой клетчатки) игла в кость не упирается, то ее следует слегка извлечь (на 1-2 см) и изменить направление по сагиттальной плоскости кверху, пока она не упрется в кость или у больного не появятся парестезии в подколенной или подошвенной областях. При этом иглу вытягивают обратно на 2-3 мм и вводят 20 мл 2% раствора новокаина. Анестезия наступает через 15-20 мин.
Футлярная блокада конечностей. Применяют в случаях шока при тяжелых травмах, ожогах, отморожениях, озноблениях конечностей, при посттравматических воспалительных процессах, посттравматических сосудистых расстройствах, контрактурах, вяло гранулирующих ранах, язвах; при укусах ядовитыми змеями.
Техника. При футлярной блокаде плеча или бедра раствор новокаина подводят к кости путем инъекции в передний и задний мышечные футляры бедра и плеча. Иглу вкалывают на передней и задней поверхностях бедра или плеча в стороне от крупных сосудов и нервов. На коже делают предварительно небольшой желвак раствором новокаина. Затем длинную иглу проводят через желвак до кости и медленно вливают всю порцию раствора новокаина по окружности конечности, направляя иглу веерообразно сначала с передней, затем с задней точек навстречу друг другу (рис. 9).
Обычно для блокады бедра достаточно 200 мл 0,25% раствора, голени - 120-150 мл, плеча - 100-150 мл, предплечья - 100-120 мл.
Вытяжение постоянное - один из ведущих методов лечения повреждений органов опоры и движения и их последствий. С помощью постоянной тяги, действующей дозированно и постепенно, преодолевается ретракция мышц, что позволяет устранить смещение отломков костей, вывихи, контрактуры, деформации. Кроме того, постоянным вытяжением достигается удержание отломков, суставных концов костей и всего сегмента в необходимом положении. Постоянное вытяжение осуществляют с помощью различных материалов, инструментов, приспособлений, грузов. В зависимости от показаний при лечении повреждений органов опоры и движения применяют скелетное, манжетное и накожное вытяжение.
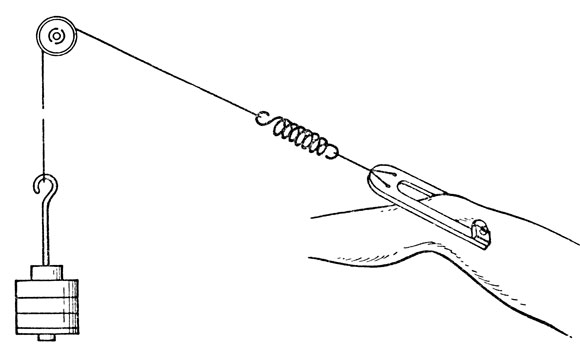
Рис. 10. Схема демпферированного скелетного вытяжения
Скелетное вытяжение. Тягу непосредственно за кости чаще всего применяют при лечении переломов костей конечностей, реже - для лечения повреждений позвоночного столба, таза, грудной клетки. Пострадавший должен соблюдать заданный режим и активно участвовать в процессе лечения. Показания: закрытые и открытые диафизарные, около- и внутрисуставные переломы и переломовывихи конечностей; подготовка больного к операции (остеосинтез, устранение застарелого вывиха, эндопротезирование и т. п.); переломы и переломовывихи шейного отдела позвоночного столба, переломы и переломовывихи таза, переломы ребер, грудины с образованием "реберных клапанов" и нарушением биомеханики дыхания.
Противопоказания: состояние после восстановительных операций на магистральных сосудах и нервах; переломы конечностей при повреждении спинного мозга; переломы со значительной зоной повреждения мышц; воспаление и нагноение в месте предполагаемого введения спицы; тяжелые сопутствующие заболевания, не поддающиеся комплексному лечению и угрожающие летальным исходом во время вытяжения или развитием угрожающих, жизни осложнений; расстройства психики, дебильность, эпилепсия. Относительные противопоказания к скелетному вытяжению - ранение по задней поверхности сегмента, тяжелые множественные, сочетанные повреждения. С особой осторожностью метод применяют у больных старческого возраста, когда длительное вынужденное положение в постели может привести к тромбоэмболическим осложнениям, развитию гипостатических пневмоний, пролежням.
Тяга при скелетном вытяжении конечностей осуществляется спицей из нержавеющей стали, проведенной через кость и укрепленной в скобе, или специальными клеммами различных конструкций, введенными в кость. При переломах и вывихах в шейном отделе позвоночника скелетное вытяжение осуществляют за череп (теменные бугры) с помощью специальных клемм или скоб, а также нитями за скуловые дуги. При переломах ребер и грудины для скелетной тяги применяют пулевые щипцы, шелковые нити, проволоку. Пулевыми щипцами через проколы кожи захватывают грудину поперечно, обычно на уровне 2-го межреберья; шелковую нить или проволоку проводят под ребро в месте наибольшего западения "клапана" через небольшой разрез. Стандартные системы скелетного вытяжения не лишены недостатков. Движения в постели, перестилание белья, туалет и даже кашель больного вызывают колебания силы вытяжения. Для уменьшения этих вредных влияний применяют постоянное демпфирование (гашение) колебаний при помощи стальной пружины, подшипников, лесы, вмонтированных в системы вытяжения (рис. 10).
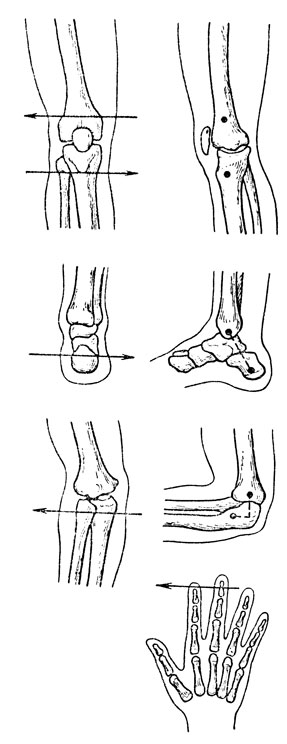
Рис. 11. Места и направление введения спиц для скелетного вытяжения на верхней и нижней конечностях
Скелетная тяга при повреждениях конечностей. Спицы на нижней конечности вводят в большой вертел, область надмыщелков бедра, бугристость большеберцовой кости, надлодыжечную область голени, пяточную кость, на верхней конечности - в локтевой отросток, область надмыщелков плечевой кости, дистальные фаланги пальцев (рис. 11). При проведении спиц следует учитывать анатомические особенности данной зоны, топографию магистральных сосудов и нервных стволов, близость капсулы сустава, а также зоны роста костей. После определения места входа и выхода спицы с соблюдением асептики выполняют местную анестезию тканей с обеих сторон до надкостницы 10-15 мл 1% раствора новокаина. Спицу вводят с помощью ручной или электрической дрели перпендикулярно оси сегмента. Для уменьшения опасности прорезывания и профилактики "канальной инфекции" кожу перед введением спицы смещают противоположно направлению тяги. Места входа и выхода спицы из кожи необходимо изолировать стерильными салфетками, которые периодически меняют, смачивая спиртом. После проведения спицу натягивают в специальных дугах или скобах и прочно фиксируют в состоянии натяжения. Грузы соединяют со скобой или дугой (лучше капроновой лесой) и выводят через систему блоков за пределы кровати.
При проведении спицы через большой вертел больного лучше уложить на здоровый бок. Находят расположенную в задневерхнем отделе точку у основания большого вертела и вводят спицу под углом 135° к сагиттальной плоскости бедра. Косое расположение спицы и дуги предусматривают для того, чтобы дуга не соприкасалась с кроватью во время вытяжения. Для определения места введения спицы в области дистального метаэпифиза бедренной кости ориентируются по основанию надколенника, глубину определяют соответственно границе передней и средней трети всей толщи мыщелков бедра через наиболее выстоящие их точки; у детей во избежание повреждения эпифизарного хряща (зоны роста) спицу вводят на 1,5-2 см проксимальнее, чем у взрослых. В бугристость большеберцовой кости спицу вводят соответственно ее основанию. Над лодыжками спицу проводят через большеберцовую кость, перпендикулярно длинной оси голени, на 1-1,5 см проксимальнее медиальной лодыжки и на 2-2,5 см проксимальнее латеральной лодыжки. Чтобы уточнить проекцию введения спицы в пяточную кость, следует провести одну линию параллельно Длинной оси малоберцовой кости, отступя в дорсальном направлении от заднего края латеральной лодыжки на 1 см, вторую линию - перпендикулярно первой на 1-1,5 см дистальнее нижнего края латеральной лодыжки. В точку пересечения указанных линий вводят спицу (она соответствует центру пяточной кости). Точку для введения спицы в области локтевого отростка находят при сгибании предплечья под прямым углом в локтевом суставе, отступя на 2,5-3 см дистальнее от вершины локтевого отростка и на 1,5-2 см в волярном направлении от гребня локтевой кости. Спицу вводят, оттеснив мягкие ткани перпендикулярно продольной оси предплечья. В плечевую кость спицу проводят на 0,5-1 см проксимальнее ее надмыщелков, перпендикулярно длинной оси плеча.
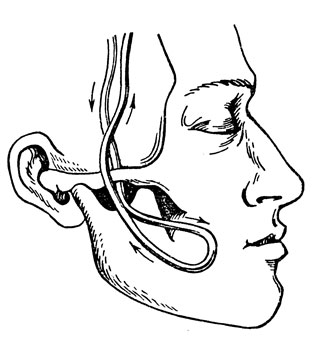
Рис. 12. Скелетное вытяжение за скуловые дуги (схема)
Скелетная тяга за кости черепа. В асептических условиях, под местной анестезией (по 5-10 мл 1% раствора новокаина с обеих сторон) через разрезы кожи (до 1-1,5 см) в области теменных бугров сверлом с ограничителем наносят фрезевые отверстия глубиной 4 мм, у детей - 3 мм. Острые иглы клемм вводят в отверстия с тем расчетом, чтобы, проникнув через наружную костную пластинку, они погрузились в губчатую костную ткань. При правильной технике (соответствие отверстий клеммам), рациональном подборе грузов возможно вытяжение не менее 10 нед с периодическим изменением положения больного для профилактики пролежней.
Для скелетного вытяжения за скуловые дуги под местной анестезией (5-10 мл 0,5-1% раствора новокаина) с соблюдением асептики через середину верхнего края скуловой кости толстой крутой иглой проводят прочную капроновую нить (рис. 12). Концы нити натягивают, ее петля погружается в подкожную клетчатку, охватывая дугу скуловой кости. Таким же способом проводят нить с другой стороны. На нити с обеих сторон нанизывают пропитанные спиртом шарики. Нити перекидывают через прикроватный блок или укрепляют в винтовом устройстве операционного стола так, чтобы они отстояли от кожных покровов лица и головы.
Скелетная тяга - только одно звено в системе постоянного скелетного вытяжения. В эту систему входят правильная укладка больного и поврежденного органа, точное направление тяг и их рациональная нагрузка, сочетание скелетной и клеевой тяги на других сегментах поврежденной конечности, применение дополнительных вправляющих и фиксирующих петель (приспособлений), противовытяжение.
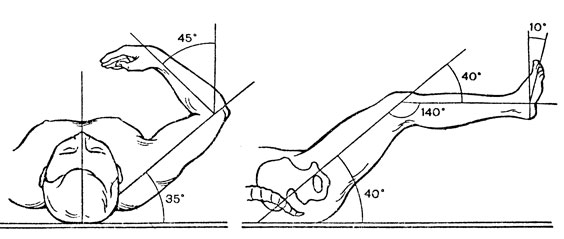
Рис. 13. Среднее физиологическое положение для верхней и нижней конечностей
Вытяжение при повреждениях конечностей, позвоночного столба, таза, грудной клетки осуществляют на жесткой кровати; можно под матрац на обычную кровать положить деревянный щит. Поврежденную верхнюю конечность помещают на отводящей шине, а при строгом постельном режиме используют различные рамы, блоки и другие специальные прикроватные приспособления. Эффективна система постоянного вытяжения на постели, разработанная Харьковским НИИ ортопедии и травматологии им. М. И. Ситенко; эта система или ее элементы являются методом выбора у пострадавших с множественными, сочетанными повреждениями, когда наложение отводящих шин, аппаратов на грудную клетку противопоказано (см. Переломы конечностей, Перелом плеча надмыщелковый). Нижнюю конечность для длительного вытяжения помещают в различные аппараты и шины (Брауна, Белера, Ситенко, Шулутко, Богданова, ЦИТО и др.; надкроватные рамы, жесткие ортопедические подушки). Важным моментом является правильное натяжение гамачка на шине. При слабом натяжении возникают деформации с "провисанием" отломков под углом, открытым кпереди (вверх), а при чрезмерно тугом - с углом, открытым кзади.
Чтобы придать нужное положение конечности на шине, аппарате и устранить напряжение мышц неповрежденного сегмента, скелетную тягу сочетают с клеевой или манжетной на других сегментах поврежденной конечности. Клеевая и манжетная тяга, способствуя расслаблению мышц всей поврежденной конечности, направлена на профилактику контрактур суставов в результате длительного вынужденного положения конечности. Так, для профилактики пассивной установки стопы в положении подошвенного сгибания, приводящей к развитию стойкой контрактуры ("конская стопа"), при постоянном вытяжении нижней конечности стопу следует подвешивать на специальной петле - "подстопнике", сшитой индивидуально для каждого больного. Тягой 0,25-0,5 кг за эту петлю стопа удерживается в функционально выгодном положении под углом 90-95°.
При переломах диафиза костей, преимущественно на уровне средней трети, конечности придают среднефизиологическое или близкое к нему положение, при котором достигается максимальное расслабление и физиологическое равновесие между мышцами-антагонистами. Среднефизиологическое положение для руки: отведение от туловища во фронтальной плоскости 60°, вперед 30°, сгибание в локтевом суставе 90°, среднее между пронацией и супинацией положение предплечья; тыльное сгибание кисти 30° (угол 150°); пальцы кисти в положении "на мячике", полусогнуты примерно до 120° во всех суставах. При переломе нижней конечности тазобедренный сустав согнут под углом 140°, коленный - 150°, голеностопный - 90° (рис. 13).
При переломах на уровне дистальной или проксимальной трети диафиза и особенно в метаэпифизарных зонах, когда относительно короткий отломок действием односуставных мышц резко смещается, приходится отклоняться от среднефизиологического положения, чтобы поставить периферический сегмент в состояние или крайнего отведения, или резкого сгибания и даже разгибания.
Больных с компрессионными переломами тел позвонков укладывают на наклонной плоскости. При флексионном переломе в межлопаточную область, под спину до основания шеи подкладывают валик (тягу направляют по оси позвоночного столба и книзу). При экстензионном переломе голову больного поднимают, подкладывая валик необходимой высоты (тягу соответственно направляют по оси и кверху).
Больной со скелетным вытяжением не должен испытывать неудобств, грузы не должны стягивать его к ножному концу кровати или в сторону при вытяжении за конечности. В системе постоянного вытяжения обязательно предусматривают "противовытяжение". При применении небольших грузов (до 3-4 кг) противовытяжение обеспечивается трением тела больного о постель, упором здоровой ноги в специальное приспособление в ножном конце кровати (можно использовать простой деревянный ящик), фиксацией туловища больного различными матерчатыми петлями с ватно-марлевыми подкладками, спицами, лифчиками (у детей), упором подмышечной впадины в металлические штанги (также с ватно-марлевыми прокладками) и т. д. При применении относительно больших грузов поднимают ножной конец кровати на 30-40 см.
Ежедневно проверяют правильность укладки больного и положение поврежденной конечности на шине, натяжение гамаков, совпадение углов шины с заданными углами сгибания или отведения сегментов конечностей, совпадение оси конечности, позвоночного столба с направлением тяги; сравнивают длину поврежденных и здоровых сегментов конечностей. Положение поврежденного органа и состояние системы вытяжения должен контролировать и сам пострадавший.
В лечении переломов костей методом скелетного вытяжения различают две фазы - репозиционную и ретенционную. Длительность репозиционной фазы от нескольких часов до 3-4 сут (в отдельных случаях до 1 нед). Скелетная тяга позволяет устранить смещения по длине, восстановить ось сегмента. Наибольшее распространение получила репозиция возрастающим грузом, обеспечивающая расслабление и растяжение мышц и сопоставление отломков.
У стариков и лиц с дряблой мускулатурой, повреждениями мышечной ткани (при открытых переломах) ретракция мышц ослаблена и для ее преодоления необходимы гораздо меньшие усилия. При сильно развитой мышечной системе конечностей груз необходимо увеличивать, но не допускать перерастяжения отломков (табл. 4). Особое значение образование диастаза приобретает при поперечной линии излома, поскольку диастаз может стать причиной замедленной консолидации. Однако неровности излома (зубцы, выступы, выколы кортикального слоя, мелкие отломки) иногда не позволяют устранить смещение без некоторого перерастяжения фрагментов. В подобных ситуациях создают кратковременное перерастяжение и одновременно накладывают боковые или фронтальные вправляющие петли, давящие пелоты, проводят спицы с упорами и т. п. Ежедневно пальпаторно, путем измерения длины поврежденного сегмента контролируют положение отломков. На 2-4-е сутки после поступления больного выполняют контрольную рентгенографию в палате. После сопоставления отломков в течение 2-3 дней груз постепенно уменьшают (на 1-2 кг).
| Перелом | Груз, кг | ||
|---|---|---|---|
| начальный | максимальный | конечный | |
| Бедро | 5-6 | 8-10 | 3,5-4,5 |
| Голень | 3-4 | 5-7 | 2,5-3 |
| Плечо | 2,5-3 | 4-6 | 2-2,5 |
Ретенционная фаза (удержания) длится от момента сопоставления до появления первичной спайки между фрагментами (от 2 до 4 нед) в зависимости от возраста больного, характера повреждения и других факторов. Следует избегать как перерастяжения, так и рецидива смещения костных фрагментов. Сохраняющееся сопоставление отломков, кроме клинических данных, должно быть подтверждено рентгенологическим исследованием. К концу ретенционной фазы силу вытяжения (груз) постепенно уменьшают.
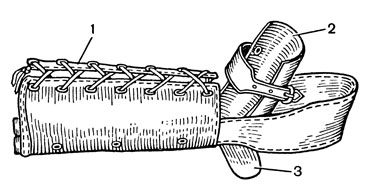
Рис. 14. Манжета-лонгета для вытяжения. 1 - стандартная манжета; 2 - полиэтиленовая лонгета; 3 - деротационная пластина
Сроки и особенности вытяжения зависят от локализации и характера перелома, возраста пострадавшего (см. Переломы костей конечностей). Всю систему скелетного вытяжение (основную тягу, боковые вправляющие петли, пелоты, спицы с упорами и т. п.) обычно оставляют до сращения отломков. Клинически это выражается отсутствием подвижности в месте перелома, больной может безболезненно поднять поврежденную конечность. Рентгенологически определяется начало обызвествления мозоли. Скелетное вытяжение заменяют клеевым или, не прекращая тяги, конечность фиксируют гипсовой повязкой, а спицу удаляют.
При лечении переломов костей конечностей методом скелетного вытяжения широко применяют ЛФК, массаж, различные физиотерапевтические средства (см. Кинезотерапия, Физиотерапия при травмах).
Ошибки и осложнения. Нарушение асептики при проведении спицы или клеммы; неправильный выбор места введения спицы (проникновение спицы в сустав, повреждение сосудов, затруднения при репозиции); неправильный выбор грузов; неправильное положение конечности во время вытяжения; неправильное направление тяги; несвоевременная замена скелетного вытяжения гипсовой повязкой (повторное смещение отломков); перелом спицы, прорезывание ею поротичной кости; тромбо-эмболические осложнения, гипостатические пневмонии, обусловленные длительным нефизиологическим положением в постели, гиподинамией и гипокинезией.
Манжетное вытяжение. Применяют стандартные манжеты со шнуровкой, преимущественно для вытяжения нижней конечности, тогда, когда требуется небольшое растягивающее усилие (дисциплинирующее вытяжение). Для удержания стопы под прямым углом к голени и предупреждения ротационных смещений применяют манжету-лонгету [Чернов А. П., 1976]. Приспособление (рис. 14) состоит из стандартной манжеты, полиэтиленовой лонгеты и деротационной пластины. К лонгете фиксируют манжету из прочной ткани, деротационную пластину и ремень для фиксации стопы.
Накожное (клеевое) вытяжение. Применяют полосы липкого пластыря, клей различного состава (клеол и цинк-желатиновая паста), матерчатые бинты разной ширины. Как самостоятельный метод лечения имеет ограниченные показания, поскольку допускает применение грузов не больше 2-3 кг, вызывает раздражение кожи. Накожное вытяжение применяют при лечении вколоченных переломов и переломов без смещения отломков, когда необходимо только удержание сегмента конечности в правильном положении; для лечения некоторых переломов плеча; после устранения вывихов, артропластики, ампутации конечностей; в сочетании со скелетным вытяжением и после снятия скелетного вытяжения на относительно короткое время. Кроме того, накожное вытяжение применяют при лечении переломов бедра у детей моложе 3 лет.
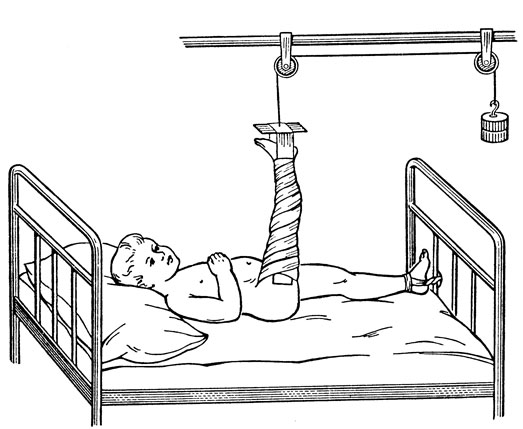
Рис. 15. Вертикальное клеевое вытяжение при переломе бедра у ребенка
Для вытяжения полосы обычного липкого пластыря приклеивают на наружную и внутреннюю поверхности сегмента; на проксимальном, дистальном и среднем уровнях продольные полосы закрепляют циркулярными турами липкого пластыря. При этом избегают образования перетяжек, складок, сдавления конечности, особенно в местах костных выступов. На концах продольных полос крепят фанерные дощечки с отверстиями в центре или палочки-распорки. К тем и другим прикрепляют шнуры для тяги. Матерчатые бинты располагают аналогично и крепят к коже сегмента с помощью клея.
Методика клеевого вертикального вытяжения у ребенка: наружную и внутреннюю поверхности бедра и голени покрывают разогретой на водяной бане цинк-желатиновой пастой (окиси цинка 100 г; желатина 200 г, дистиллированной воды 300 мл, глицерина 400 мл). На пасту накладывают широкие матерчатые бинты. Бинт ведут от вершины большого вертела по наружной поверхности бедра и голени через подошвенную поверхность стопы, где оставляют петлю для прикрепления груза, и далее по внутренней поверхности голени и бедра до паховой складки.
Бинт укрепляют поперечно циркулярными турами, но не туго во избежание отека. В петлю бинта со стороны подошвы вставляют фанерную дощечку размером 6×4 см с отверстием в центре, через которое проводится шнур для груза. После этого ребенка укладывают на спину; конечности придают вертикальное положение. Шнур с грузом перебрасывают через блок, фиксированный на дуге или раме над постелью больного. Груз с помощью второго блока целесообразно вывести за пределы кровати. Груз подбирают с таким расчетом, чтобы таз больного с поврежденной стороны был приподнят на 2-3 см над плоскостью кровати. Здоровую ногу ребенка необходимо фиксировать с помощью петли к спинке ножного конца кровати (рис. 15). Продолжительность вытяжения в среднем 10-15 дней.
Гипсовая повязка широко и успешно применяется в травматологической практике. Медицинский гипс должен быть сухим, белым, мягким, без комков, быстро отвердевающим и прочным. Для гипсовой повязки необходимы 2 весовые части гипса и 1 часть воды. С теплой водой (до 40° С) гипс отвердевает быстрее. Для ускоренного отвердевания в воду добавляют квасцы (20 г на 10 л воды) или поваренную соль (не более 4%). Если гипс хороший, то кашица консистенции жидкой сметаны размазывается тонким слоем на стекле; затвердевает через 5-6 мин, при надавливании пальцем затвердевшая масса не деформируется и не крошится, на поверхности не выступает влага. Правильно изготовленное изделие из гипса затвердевает через 5-6 мин, не крошится. Отсыревший гипс следует просушить на железном листе при температуре не выше 120° С. После этого еще теплый гипс не должен выделять влагу (зеркало, помещенное над гипсом, не запотевает). Гипс перед употреблением следует просеивать через мелкое сито.
Для гипсования выделяют специальную комнату, оборудованную умывальником с теплой водой и специальным сливом для воды, смешанной с гипсом. Необходимы шкаф для хранения гипса и заранее заготовленных бинтов и лонгет, стол для укладки больного (лучше специальный ортопедический), различные подставки, несколько эмалированных тазов и специальные инструменты для обработки и снятия гипсовых повязок, ножницы для разрезания мягких и гипсовых повязок, гипсорасширитель, щипцы для отгибания краев повязки, различные пилы и ножи. Гипсовые бинты готовят из белой марли, длина бинта не должна превышать 3 м (более длинный бинт плохо промокает и неудобен в работе). Кроме бинтов, следует заранее приготовить лонгеты из 6-8 слоев марли длиной от 60 см до 1 м. В отдельных случаях готовят индивидуальные лонгеты. Торакобрахиальная гипсовая повязка - толщина 7-9 слоев, 10 м стандартной марли (5,2 кг гипса); кокситная повязка - толщина 8-10 слоев, 12 м марли (7 кг гипса); повязка на голень циркулярная - 7-9 слоев, 4 м марли (3 кг гипса), лонгетная - 6-8 слоев, 2,5 м марли (1,5 кг гипса); повязка на предплечье - 6-8 слоев, 2,5 м марли (1,5 кг гипса). Для замачивания гипсовый бинт берут двумя руками и погружают в таз с водой. Когда бинт полностью промокнет (перестают выделяться пузырьки газа), его отжимают с обоих концов так, чтобы не вытекал гипс. Не следует выкручивать бинт.
Основные правила наложения. 1. Гипсуемую часть тела удерживают всей ладонью неподвижно в положении, удобном для наложения повязки. Травматолог и его помощники должны работать согласованно. Травматолог сопоставляет отломки и не всегда участвует в наложении повязки. Накладывающий гипсовую повязку помощник должен учитывать положение рук врача, фиксирующего отломки. Фиксация костных фрагментов руками прекращается лишь тогда, когда эту роль начнет выполнять окрепшая гипсовая повязка. 2. Каждым ходом гипсового бинта перекрывают 2/3 предыдущего тура, бинтуя от периферии к центру. Бинт не следует перегибать, его необходимо подрезать и затем расправить с противоположной стороны. Каждый последующий тур бинта не должен быть туже предыдущего. 3. Слои бинта тщательно разглаживают и моделируют в соответствии с контурами бинтуемой части тела, особенно тщательно моделируют костные выступы (лодыжки, область надколенника, гребни подвздошных костей, углы лопаток, область остистых отростков, над мыщелки плеча и т. п.). 4. Пальцы верхней и нижней конечностей оставляют открытыми для наблюдения. 5. Повязка должна плотно прилегать к бинтуемой части тела и в то же время не сдавливать ее, обеспечивая нормальные кровообращение и иннервацию. 6. Повязка должна быть изящной, гладкой, с хорошо заделанными краями, что облегчает ее сохранность в течение многих недель. 7. На гипсовой повязке обозначают схему повреждения кости, день травмы, день наложения, предполагаемый день снятия, фамилию врача, накладывающего повязку. 8. После наложения повязки больного укладывают на непрогибающуюся, не очень жесткую кровать. Чтобы повязка не вызывала никаких болезненных ощущений, пострадавшего следует уложить в постели так же, как и во время наложения гипсовой повязки.
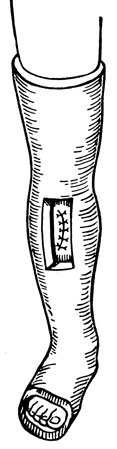
Рис. 16. Окончатая гипсовая повязка
Виды повязок. Различают бесподкладочные и подкладочные гипсовые повязки. Для подкладки употребляют тонкие пласты ваты (иногда стерильной), трикотажный (чулочный) бинт. Гипсовая повязка без подкладки, благодаря плотному облеганию конечности, обеспечивает хорошую иммобилизацию отломков костей, однако она может вызвать пролежни. Гипсовую повязку без подкладки применяют при лечении открытых переломов, а также в послеоперационном периоде в связи с тем, что она лучше впитывает раневое отделяемое, чем подкладочная. Для бесподкладочной повязки непосредственно на тело накладывают продольные лонгеты, которые затем укрепляют циркулярными ходами гипсового бинта. Складки, возникающие при изменении хода бинта, необходимо укладывать на лонгету, а не на кожу. Подкладочные повязки чаще используют при лечении больных с ортопедическими заболеваниями (лонгетные, циркулярные, лонгетно-циркулярные повязки, в том числе глухие, окончатые и мостовидные).
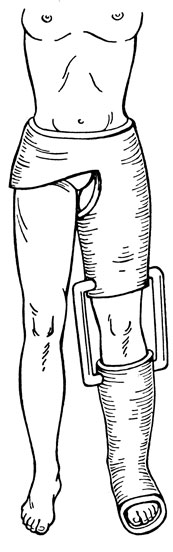
Рис. 17. Мостовидная гипсовая повязка
После придания сегментам конечности необходимого положения и их фиксации лонгету хорошо моделируют, а затем укрепляют марлевым бинтом. Лонгета должна охватывать не менее 2/3 окружности конечности. Она может быть постоянной и съемной. Применение съемной лонгеты целесообразно после снятия циркулярной гипсовой повязки для обеспечения покоя поврежденной конечности, особенно ночью, с целью профилактики повторной травмы при неокрепшей костной мозоли, нейродистрофических расстройств (отеки, цианоз и т. д.)
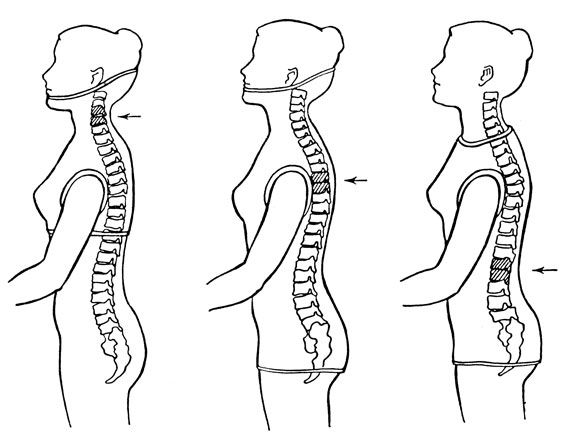
Рис. 18. Схема фиксации позвоночника гипсовым корсетом в зависимости от локализации очага поражения
Разновидностями лонгетных повязок являются У-образная, кольцеобразная гипсовые повязки (Волковича, Дельбе, Харьковского НИИТО). Их применяют преимущественно при переломах голени в нижней трети и переломах лодыжек. Для наложения У-образной повязки заготавливают 6- или 8-слойную лонгету шириной 8-10 см. Длина лонгеты обычно соответствует расстоянию от внутренней до наружной поверхности коленного сустава (на уровне суставной щели) через стопу. Повязку накладывают непосредственно на кожу. Лонгету укладывают по внутренней поверхности голени, огибая пяточную область, и продолжают по наружной поверхности голени. Лонгету укрепляют марлевым бинтом. После подсыхания лонгеты снимают марлевый бинт и укрепляют ее 3 гипсовыми кольцами: в области голеностопного сустава, в верхней трети голени (под коленным суставом) и на середине между верхним и нижним кольцами. Такая повязка надежно фиксирует отломки кости, не ограничивает движений в коленном и голеностопном суставах.
Обычная циркулярная повязка, в которой острым ножом вырезают окно, носит название окончатой повязки (рис. 16).
При ранении по всей окружности конечности накладывается мостовидная повязка. К циркулярной гипсовой повязке пригипсовывают 2-3 металлические дуги. Они перекидываются в виде моста над местом, которое необходимо освободить от гипса для перевязок или других манипуляций (рис. 17).
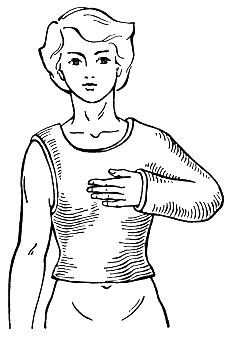
Рис. 19. Торакобрахиальная гипсовая повязка
Гипсовая повязка при повреждениях позвоночника (корсет). В зависимости от уровня поражения позвонков изготовляют корсет различной величины (рис. 18). При переломах шейного отдела позвоночника он должен фиксировать голову, шею, пояс верхних конечностей, грудную клетку; верхнегрудного - подбородок, шею, затылок, грудную клетку, живот, таз; нижнегрудного и поясничного - грудную клетку, живот и таз. Корсет накладывают при максимальном растяжении позвоночного столба. Больному придают нужное положение туловище покрывают тонким пластом ваты. Особенно хорошо следует защитить костные выступы (гребни подвздошных костей, остистые отростки позвонков, выступы лопаток, ключицы). Поверх слоя ваты корсет покрывают циркулярными турами гипсовых бинтов. Начинают бинтование снизу вверх, оно тугое в области таза и талии и несколько свободнее на груди. После наложения достаточного числа туров бинта (8-12 слоев) делают дополнительное моделирование, особенно на тазовых костях, талии и нижней части груди, так как при опускании рук грудная клетка, расширяясь, должна опереться на корсет, а он в свою очередь - на подвздошные кости таза. Таким образом достигается разгрузка позвоночника. Кроме этого, корсет обеспечивает реклинацию и фиксирует достигнутое положение.
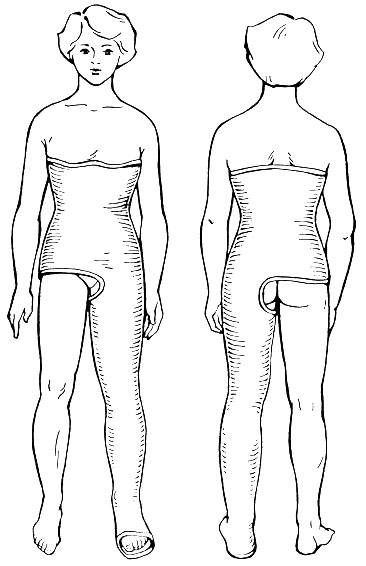
Рис. 20. Тазобедренная гипсовая повязка
Торакобрахиальную повязку вначале накладывают на туловище по типу корсета, затем приступают к фиксации конечности, для чего используют длинные лонгеты. Одну лонгету укладывают по всей поверхности руки, через подмышечную впадину с переходом на корсет, другую по задненаружной поверхности. Эта лонгета должна покрывать всю руку, перекрывать плечевой сустав и заканчиваться на корсете. Затем обе лонгеты фиксируют круговыми гипсовыми бинтами. Дополнительно лонгетами укрепляют область плечевого сустава. Края повязки обрезают так, чтобы она не мешала больному садиться и не ограничивала движений здоровой рукой (рис. 19). Края повязки необходимо тщательно отмоделировать.
Повязки при повреждениях локтевого сустава, предплечья и кисти. В зависимости от характера и уровня повреждения накладывают лонгетные, лонгетно-циркулярные или циркулярные повязки. При повреждениях локтевого сустава повязка охватывает область от верхней трети плеча до головок пястных костей; при повреждениях предплечья - от верхней или средней трети плеча до основания пальцев; при повреждениях кисти - от верхней или средней трети предплечья до кончиков пальцев. Положение сегментов верхней конечности и пальцев зависит от особенностей повреждения. Верхние и нижние края повязки должны быть хорошо отмоделированы.
Тазобедренную (кокситная) повязку накладывают на ортопедическом столе (можно пользоваться тазодержателем и подставками для ног; под спину больного подкладывают различные приспособления). Нижнюю часть туловища обертывают ватно-марлевой подкладкой, небольшие ватные подушечки подкладывают на крестец, гребешки подвздошных костей, коленный и голеностопный суставы. На грудь и верхнюю часть живота (для создания некоторого пространства) кладут плоскую клеенчатую подушку. Повязку начинают с укладывания 2 или 3 гипсовых лонгет вокруг таза и живота, которые фиксируют гипсовыми бинтами. Затем накладывают 2 метровые лонгеты по задней и наружной поверхностям, от пояса нижних конечностей до нижней трети голени. Их тоже фиксируют циркулярными гипсовыми бинтами. Двумя-тремя взаимно перпендикулярными лонгетами укрепляют тазобедренный сустав. Коленный сустав укрепляют двумя боковыми лонгетами от средней трети бедра до средней трети голени и фиксируют циркулярными турами бинта. Последнюю лонгету кладут на заднюю поверхность голени и стопы от кончиков пальцев до ягодичной складки. Всю повязку дополнительно укрепляют циркулярными турами бинта. Для предупреждения пролежней в области крестца и ягодиц важно правильно обрезать кокситную повязку. Свободной оставляют область наружных половых органов и межъягодичной складки (рис. 20). При обрезании и моделировании повязки в этих участках не следует излишне освобождать ягодичные области и тем более крестец, в противном случае край повязки, как правило, вызывает образование пролежня.
Гипсовая повязка при повреждениях голени и стопы. При переломах костей голени повязка должна фиксировать коленный сустав, голень и стопу, при переломах костей стопы - стопу, голеностопный сустав и голень до верхней трети. Повязкой такой же длины фиксируют лодыжечные переломы. Циркулярную повязку удобно накладывать, используя лонгету по задней поверхности ноги. Лонгету необходимо хорошо отмоделировать в области лодыжек, пяточного сухожилия, стопы, мыщелков бедра и голени и затем укрепить круговыми бинтами. Длина повязки на бедре зависит от уровня перелома голени (рис. 21).
Особенности наложения гипсовых повязок у детей. Ребенку гипсовую повязку лучше накладывать на ватно-марлевую подстилку. При переломах костей голени, предплечья и в области локтевого сустава не следует сразу накладывать циркулярную гипсовую повязку. Циркулярные гипсовые повязки у детей на верхних конечностях могут привести к ишемической контрактуре кисти. Лонгету на верхнюю конечность следует накладывать по задней и боковым поверхностям, оставляя свободной внутреннюю поверхность плеча и ладонную поверхность предплечья в проекции крупных сосудистых и нервных стволов. Ее фиксируют круговыми турами мягкого бинта без малейшего натяжения, поскольку перетяжки бинта вызывают боли и отек дистальных отделов конечности. Тазобедренная гипсовая повязка у детей также имеет некоторые особенности. Костные выступы у ребенка выражены меньше, нога имеет форму конуса с достаточно развитой жировой клетчаткой, поэтому повязку надо моделировать особенно тщательно.
При переломах костей голени у детей дошкольного возраста после репозиции отломков также накладывают лонгетную повязку (лонгета должна охватывать 2/3 окружности конечности). У очень подвижных детей после спадения отека тканей (спустя 2-3 дня) лонгету необходимо укрепить круговыми турами гипсового бинта или сменить лонгетную повязку на новую. Детям 12-14 лет с более выраженной мускулатурой при переломах голени следует накладывать циркулярную гипсовую повязку. После наложения любой, особенно циркулярной, гипсовой повязки необходимо тщательное наблюдение первые 2-3 сут, так как отек может вызвать с давление конечности вплоть до ишемической контрактуры, параличей и гангрены.
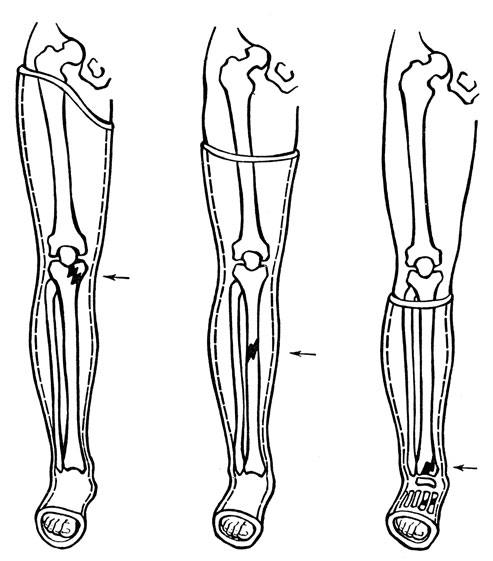
Рис. 21. Гипсовая повязка при переломах костей голени и стопы в зависимости от уровня перелома
При симптомах сдавления следует разрезать повязку вдоль по передней поверхности и слегка отогнуть ее. Последующий контроль за состоянием больного и поврежденной конечности в гипсовой повязке должен быть непрерывным и тщательным. Слишком тугую повязку рассекают по всей длине, а слишком свободную меняют во избежание вторичного смещения отломков.
Ошибки при применении гипсовой повязки: слишком короткая повязка, не обеспечивающая фиксацию отломков костей; плохое моделирование повязки; слишком тесная повязка; преждевременная (до образования прочной костной спайки) смена повязки; отсутствие рентгеновского контроля после наложения повязки или нарушения иммобилизации.
Операции на костях и суставах конечностей. Ампутация. Хирургическое вмешательство, заключающееся в отсечении конечности или ее периферической части с пересечением костей. Усечение конечности на уровне сустава называют вычленением, или экзартикуляцией. Вопрос об ампутации конечности решает консилиум с участием не менее двух специалистов.
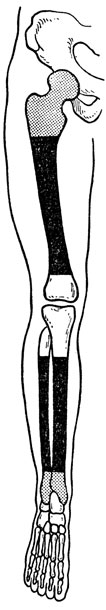
Рис. 22. Схема ростковых зон нижней конечности, имеющих значение для уровня ампутаций у детей (светлым обозначена зона первоочередного значения для роста, точками - зона менее активного роста, черным - зона небольшого значения для роста)
Показания: 1) отрыв конечности; 2) размозжение конечности с повреждением магистральных сосудов и нервов; 3) гангрена конечности различного происхождения; 4) прогрессирующая гнойная инфекция конечности, угрожающая жизни больного и не поддающаяся излечению хирургическими и консервативными методами; 5) глубокие обширные циркулярные ожоги конечности, отморожения III-IV степеней, тяжелые посттравматические деформации с трофическими рас стройствами, специфические и неспецифические длительные воспалительные процессы, не поддающиеся консервативному и оперативному лечению и угрожающие амилоидозом внутренних органов.
Ампутацию выполняют по первичным и вторичным показаниям. Первичные показания выявляются при хирургической помощи и требуют незамедлительного отсечения поврежденной конечности. Ампутация по вторичным показаниям в связи с осложнениями повреждения обусловлена угрозой для жизни пострадавшего. Повторные ампутации выполняют тогда, когда первая не достигла цели.
При тяжелых расстройствах гемодинамики и дыхания (см. Шок травматический. Кровопотеря острая) необходимо стойкое восстановление этих функций до безопасного уровня до ампутации. В подобных ситуациях ампутация конечности (строго до уцелевших тканей) под совершенным обезболиванием на фоне адекватной инфузионной терапии является противошоковой мерой, прерывающей поступление в организм продуктов распада травмированных и ишемизированных тканей и патологическую импульсацию из очага поражения. При сочетанных повреждениях (см. Множественные и сочетанные повреждения) сроки вмешательства зависят от доминирующего повреждения. Ампутацию конечности приходится отложить. Осуществляют временный гемостаз, новокаиновые блокады выше места повреждения. Только устранив непосредственную опасность для жизни пострадавшего, врач может приступить к оперативному вмешательству.
Уровни ампутаций с учетом протезирования определяются местом и тяжестью травмы, опасностью раневой инфекции и зависят от условий, в которых выполняется операция. По рентгеновским снимкам выявляют характер и протяженность повреждений костей. При тяжелых механических травмах конечностей на фоне шока и кровопотери вмешательство выполняют по типу первичной хирургической обработки, т. е. ампутацию производят через рану (см. Первичная хирургическая обработка), по возможности выкраивая кожно-фасциальные лоскуты. Одновременно удаляют размятые участки мышц, а кость опиливают на уровне раны. При повреждении непосредственно около сустава, крайне тяжелых нарушениях функций организма менее травматична экзартикуляция (кроме тазобедренного и плечевого суставов). Не следует пересекать конечность на более проксимальных неповрежденных уровнях, помня о возможности повторного реконструктивного вмешательства, направленного на создание функциональной культи.
Выполняя ампутации у детей, следует учитывать расположение ростковых зон костей для последующего функционального протезирования (рис. 22). Показания к экзартикуляции в голеностопном и коленном суставах у детей шире, чем у взрослых. Культи у детей до 14 лет после этих вычленений меньше отстают в росте и в функциональном отношении более выносливы по сравнению с диафизарными культями.
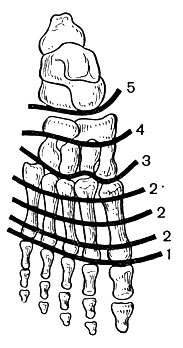
Рис. 23. Схема уровней ампутаций на стопе. 1 - по Гаранжо; 2 - по Шарп; 3 - по Лисфранку; 4 - по Бона - Иегеру; 5 - по Шопару
Результаты протезирования во многом определяются не только длиной культи, но и состоянием окружающих кость мягких тканей (особенно мышц), амплитудой движений в проксимальном от культи суставе и др. Атипичное расположение рубцов на культе при выкраивании лоскутов в здоровых тканях, а также после различных пластических приемов почти не влияет на прогноз протезирования. Так, при протезировании нижних конечностей с жесткой тотально-контактной приемной полостью нагрузка на культю распределяется равномерно. Исключения составляют биомеханические точки: седалищный бугор, бугристость и мыщелки большеберцовой кости, испытывающие максимальное давление при опоре на конечность. Даже короткая, в пределах 4 см от промежности, культя бедра имеет несомненные преимущества перед вычленением в тазобедренном суставе, поскольку допускает использование протезов со специальной конструкцией приемной полости. Не следует стремиться оставлять чрезмерно длинную культю бедра, ограничивающую использование функциональных коленных узлов. Короткая культя голени, даже в пределах 4 см от щели коленного сустава, при полной амплитуде движений и закрытии операционной раны кожными покровами имеет несомненные преимущества перед культями после вычленения голени в суставе. Таким больным изготовляют специальный протез с глубокой посадкой. Хорошие функциональные результаты протезирования с использованием опорности культи отмечаются после костнопластической ампутации по Пирогову.
Уровень ампутации на стопе зависит прежде всего от локализации повреждения. С точки зрения протезирования оптимальными считаются ампутации по Гаранжо, Лисфранку и Шопару (рис. 23). При дефектах кожи предпочтительнее закрывать их полнослойными лоскутами. В целях предотвращения порочного эквинусного положения культи при ампутации по Шопару следует фиксировать в таранной кости сухожилия разгибателей стопы. Оптимальными для протезирования плеча считаются культи средней и нижней третей, позволяющие использовать функциональные локтевые узлы, а также протезы с биоэлектрическим управлением. В последнем случае желательно во время ампутации раздельно подшивать мышцы-антагонисты или сшивать их между собой. На предплечье лучшие условия для протезирования создает культя нижней трети, сохранившая способность к пронационным и супинационным движениям. Эти движения обычно используются для управления функциональными протезами. Даже в современных условиях сложно протезировать культю предплечья короче 4-5 см от кожной складки локтевого сустава из-за неустойчивой фиксации протеза. При короткой культе предплечья невозможно использовать протезы с биоэлектрическим управлением.
При ампутациях в области кисти необходимо сохранять каждый миллиметр тканей, особенно пальцев, с учетом не только функции, но и косметических результатов. Осуществляя ампутацию на уровне пясти, надо оставлять возможно больший рычаг I и II или III пястной кости (особенно при недостатке кожи). В последующем можно выполнить фалангизацию I пястной кости. При ампутации на уровне запястья целесообразно сохранение обоих рядов костей, что обеспечивает более мощный рычаг культи и обеспечивает возможность последующих реконструктивных операций по созданию большого пальца. После ампутации в пределах пясти и запястья чрезвычайно важно не допустить развития контрактур и тугоподвижности лучезапястного сустава, так как протез кисти работает за счет движений в данном суставе.
Техника. Основные этапы ампутации: 1) рассечение мягких тканей с выкраиванием кожно-фасциальных лоскутов; 2) послойное пересечение мышц; 3) перевязка сосудов; 4) перепиливание костей и обработка костного опила; 5) обработка нервных стволов; 6) сшивание мягких тканей-формирование культи.
Мягкие ткани рассекают с тем расчетом, чтобы выкроенными мягкотканными лоскутами (с сохранением кожи) можно было закрыть операционную рану по площади сечения конечности. Длину лоскутов рассчитывают обычно, руководствуясь следующими принципами. Длина одного лоскута должна быть равной диаметру конечности на уровне предполагаемого пересечения кости. При двулоскутных способах общая длина лоскутов должна быть также равна диаметру конечности на уровне ампутации. При круговых ампутациях (кроме гильотинной) уровень сечения кожи должен отстоять от распила кости на величину радиуса окружности конечности в этой зоне. Учитывают также сократимость кожи и при расчете добавляют 2-3 см, причем больше на сгибательной поверхности. Форма лоскутов во многом определяется условиями операции.
Необходимо стремиться, чтобы рубец после операции был линейным, подвижным, безболезненным и не располагался непосредственно над костным опилом. Лоскут должен иметь широкое основание. Рассекают кожу с подкожной клетчаткой и собственной фасцией. Кожно-фасциальный лоскут несколько отсепаровывают. Мышцы пересекают послойно к периферии от костного опила с тем расчетом, чтобы при сокращении их концы оставались дистальнее сечения кости и могли свободно ее закрыть. Целесообразно поверхностные мышцы пересекать несколько дистальнее, нежели глубокие, поскольку последние меньше сокращаются вследствие более широкого прикрепления к костям. Если рана сильно загрязнена и имеется межмышечное кровоизлияние, то подкожно рассекают апоневротические футляры. Эта мера предупреждает сдавление мышц неподатливой к растяжению фасцией вследствие травматического отека культи. При вычленениях и ампутациях следует особо бережно обращаться с мышцами, стараясь сохранить даже, казалось бы, функционально неполноценные мышцы или их части, поскольку в дальнейшем их можно использовать для кинематики - формирования кожно-мышечного канала, необходимого для управления современными протезами с внешними источниками энергии и средствами самообслуживания.
Обработка костного опила является важным моментом техники ампутации. Различают следующие способы: транспериостальный - кость и надкостница пересекаются на одном уровне; субпериостальный - надкостница по всей окружности оставляется с избытком для закрытия костного опила; апериостальный - надкостницу удаляют на 0,3-0,5 см проксимальнее предполагаемого сечения кости.
Наиболее рациональным считается транспериостальный способ, заключающийся в следующем: надкостницу после пересечения по всей окружности кости отслаивают распатором в дистальном направлении на половину диаметра кости. Кость перепиливают несколько дистальнее (на 1-2 мм) от нетронутого проксимального края рассеченной надкостницы, чтобы ее не травмировать. Края надкостницы при этом следует щадить, они должны оставаться ровными, не разорванными во время обработки краев костного опила. При усечении обеих костей на предплечье (у взрослых) их пересекают на одном уровне. На голени малоберцовую кость пересекают на 1-2 см выше, а если ампутация высокая, то ее удаляют. Вначале пилят более толстую болыпеберцовую кость, затем - обе вместе и заканчивают снова большеберцовой, поддерживая удаляемую часть конечности во избежание перелома и трещин.
При обработке костного опила на голени передняя поверхность гребня большеберцовой кости должна быть обязательно спилена на 2-2,5 см и закруглена. У детей и лиц молодого возраста в связи с особенностями роста отдельных костей сечение малоберцовой и лучевой костей выполняется на 3-4 см проксимальнее, чем у взрослых. После распила кости костный мозг слегка придавливают марлевым шариком для гемостаза.
Сосуды обычно перевязывают кетгутом. Магистральные сосуды лигируют шелком после тщательного выделения из окружающей клетчатки. Для профилактики кровотечения из магистральной артерии накладывают вторую кетгутовую лигатуру на 0,5-1 см проксимальнее первой. Мышечные ветви перевязывают вместе с мышцами, прошивая их. Гемостаз выполняют тщательно, поскольку образование гематомы в тканях культи способствует развитию инфекции и ведет к рубцовым сращениям.
Обработка нервов направлена прежде всего на предупреждение вовлечения нервного ствола и образующейся на его конце невромы в рубцовую ткань культи. Наиболее простым и щадящим способом является одномоментное пересечение нерва острой битвой на 3-4 см выше костного опила. Нерв осторожно, без потягивания (натяжение приводит к разрыву осевых цилиндров, возникновению кровоизлияний и нейродистрофическим расстройствам), освобождают из окружающих тканей, перевязывают тонким кетгутом, под эпиневрий выше лигатуры вводят 3-5 мл 2% раствора новокаина, а затем 1 мл спирта. После этого нерв отсекают острой бритвой ниже кетгутовой лигатуры. Расположенные рядом питающие артерию и вену перевязывают кетгутом.
Закрытие костного опила мышцами-антагонистами с созданием новых точек их прикрепления (миопластика) выполняют тогда, когда имеется достаточный запас мягких тканей. Следует стремиться к сохранению оптимального тонуса мышц. Если мышцы отсечены коротко, то их фиксируют к концу опила кости (миодез) или фасциопластическим способом (закрытие опила кости лоскутом собственной фасции - свободным или на ножке). Фасция, быстро спаиваясь с костью, изолирует костномозговой канал от окружающих тканей. Фасциальный лоскут по периметру культи подшивают к мышцам, чем удается также предотвратить атрофию мышц, сохранив их тонус. Как и при миопластике, создаются новые точки прикрепления пересеченных мышц, улучшается кровообращение (в первую очередь венозный отток), что в определенной мере служит профилактикой чрезмерного отека культи.
Кожно-подкожно-фасциальные лоскуты сшивают редкими узловыми швами без натяжения. В углы раны вводят дренажи (лучше с созданием вакуума) на 24-48 ч. Для закрытия раневого дефекта при дефиците мягких тканей прибегают к различным видам кожной пластики (см. Операции на коже). При отрывах конечностей кожу для пластического закрытия раны можно брать с удаляемого сегмента. Избыток кожи, особенно при ампутациях в проксимальных отделах конечности, целесообразно сохранить (преимущественно у детей) с расчетом на последующее размещение быстрорастущей кости, а в дальнейшем его можно использовать в качестве ложа для удлинения культи дистракционным способом. После операций по поводу отрывов и размозжений конечностей первичный шов, как правило, не оправдывает себя. Целесообразно наложение провизорных швов, которые затягивают по стихании воспалительного процесса.
После ампутации осуществляют иммобилизацию культи в функционально выгодном положении задней гипсовой лонгетой. Нижнюю конечность фиксируют в положении полного разгибания в коленном и тазобедренном суставах. При ампутациях и вычленениях дистального отдела стопы ее фиксируют под углом 90° к голени. Верхнюю конечность фиксируют в положении отведения от туловища на 40-60°, сгибания в локтевом суставе до 80° и в положении, среднем между пронацией и супинацией. Первую перевязку делают через 2 сут после операции (удаляют дренажи). Физиотерапевтическое лечение назначают с 3-х суток после операции, фантомно-импульсную гимнастику, т. е. обучают больного мысленно сгибать и разгибать конечность в отсутствующем суставе - через 6-7 сут. После снятия швов показаны усиленные занятия ЛФК, включая фантомно-импульсную гимнастику, а также массаж и физиотерапевтические процедуры.
Протезирование осуществляют как можно раньше. Через 3-4 нед после операции (при заживлении раны) больному изготовляют временный гипсовый протез или его направляют в протезно-ортопедическое учреждение для первичного протезирования. Метод экспресс-протезирования. После операции на культю надевают стерильный хлопчатобумажный чехол с отверстиями для дренажей, затем ее окутывают тонким листом чистого нестерильного полиуретана, выкроенного по форме культи. Под торцевую часть культи подкладывают два слоя полиуретана. Поверх полиуретана при незначительном натяжении накладывают два слоя гипсового бинта, тщательно моделируя пелоты, посадочную площадку и места допустимой нагрузки. Затем гипсовыми бинтами крепят заготовку - каркас приемной полости и все остальные необходимые детали протеза. Заготовку-каркас сразу же надевают и пристегивают к протезу.
Через 48 ч из стенки гипсовой приемной полости удаляют дренажи через специально вырезанные отверстия и закрывают их вновь гипсовыми бинтами. Если состояние больного позволяет, то присоединяют дистальную часть протеза и разрешают больному подниматься с постели в этот же день. Вставание и начало ходьбы на временном протезе не должны ухудшать состояние больного, приводить к дополнительному применению наркотиков и др. Продолжительность ходьбы по мере освоения протеза постепенно увеличивается. Временный протез снимают при необходимости контроля за раной (в связи с ухудшением общего состояния больного). На 12-14-е сутки учебный протез заменяется другим, без полиуретановой прокладки. Ходьба после экспресс-протезирования приводит к быстрому формированию полноценной культи, улучшает психологическое состояние больного, способствует восстановлению двигательных функций.
Ошибки и осложнения. Тактические ошибки: выполнение ампутации при травме конечностей при нестойком улучшении показателей гемодинамики и дыхания, что ведет к утяжелению травматического шока, жизнеопасным нарушениям. Ошибки лечебные: несоблюдение принципов экономных ампутаций по типу первичной хирургической обработки при механических травмах конечностей - усечение на уровне здоровых тканей, наложение первичных швов, неприменение пластических приемов закрытия культи, технические погрешности и нарушения принципов операции; пренебрежение реабилитационными мероприятиями по формированию и воспитанию культи в послеоперационном периоде. Осложнения: усугубление травматического шока, вторичные кровотечения, нагноения, порочные культи. Основные порки культей: коническая культя (при недостатке мягких тканей); слишком малая или слишком длинная культя; контрактуры близлежащих суставов, не допускающие функционального протезирования; неподвижные изъязвляющиеся рубцы, остеофиты, остеомиелиты, болезненные невромы.
Артродез - операция, направленная на образование стойкой неподвижности сустава (анкилоза). В травматологической практике применяется при тяжелых повреждениях суставных поверхностей костей и их последствиях. Костный анкилоз возникает при плотном соприкосновении суставных поверхностей, частично или полностью лишенных суставного хряща, и удержания их путем наружной или внутренней фиксации до сращения. При артродезе сустав фиксируют в функционально выгодном положении конечности: тазобедренный и коленный - в согнутом на 5-10° (тазобедренный, кроме того, в незначительно отведенном положении); голеностопный - под углом 100° или с приданием более выраженного эквинусного положения стопы при укорочении конечности; плечевой - в отведении до 65° и кпереди на 30°; локтевой - под прямым углом; лучезапястный - в разгибательном на 25°. Различают внутрисуставной, внесуставной, комбинированный - внутри- и внесуставной виды артролеза.
Рис. 24. Линия разреза мягких тканей при артротомии голеностопного сустава по Кохеру
Внутрисуставной артродез осуществляют путем резекции суставных поверхностей (доступы к суставам см. Артротомия). При этом фрагменты сустава после сопоставления фиксируют гипсовой повязкой, различными погружными металлическими фиксаторами в сочетании с гипсовой повязкой или наружными чрескостными аппаратами (см. Остеосинтез). В качестве внутренних фиксаторов употребляют также ауто- и аллотрансплантаты (см. Остеопластика). Регенерация после внутрисуставного артродеза идентична образованию костной мозоли при сращении отломков поврежденной кости (см. Заживление перелома). Синовиальную оболочку при внутрисуставном артродезе следует удалять - это способствует лучшему анкилозированию.
Для внесуставного артродеза применяют различные компрессионно-дистракционные аппараты. Без открытого вмешательства на суставе путем значительной компрессии аппаратом раздавливают ткани внутри сустава до тесного контакта костных поверхностей. Кости срастаются по типу первичного заживления. Срок фиксации аппаратом 11/2-3 мес. При укорочениях, помимо артродеза с помощью аппарата, возможно удлинение конечности (по методу Илизарова), для чего после образования первичного костного регенерата в зоне артродеза выполняют медленную (до 1 мм в день) дистракцию. По выравнивании костные фрагменты фиксируют аппаратом до окончательного окостенения регенерата.
Артротомия - операция вскрытия сустава. Применяют при первичной хирургической обработке проникающих ранений сустава, удалении инородных тел, повреждении менисков, застарелых вывихах, артродезе, артропластике, лечении нагноительных процессов и др. При разрезах следует использовать типичные доступы, предусматривающие сохранение связочного аппарата. Атипичные разрезы допустимы лишь при первичной хирургической обработке проникающих ранений (см. Первичная хирургическая обработка).
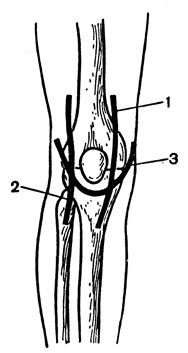
Рис. 25. Линия разрезов кожи при артротомии коленного сустава. 1 - по Лангенбеку; 2 - по Шассеньяку; 3 - по Текстору
Артротомия голеностопного сустава. Способ Кохера. Наружный разрез между краем пяточного сухожилия и задним краем малоберцовой кости начинают на 10 см проксимальнее верхушки латеральной лодыжки; дугообразно ее огибают до наружного края сухожилия общего разгибателя пальцев; рассекают обнаженные сухожилия малоберцовых мышц и боковые связки лодыжки поперечно, стопу вывихивают в рану. После окончания внутрисуставных манипуляций стопу приводят в нормальное положение, сшивают связки, сухожилия и края раны (рис. 24).
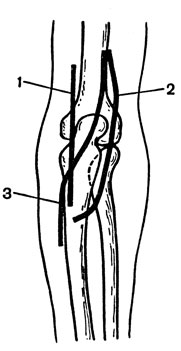
Рис. 26. Линии разрезов кожи при артротомии локтевого сустава. 1 - по Лангенбеку; 2 - по Кохеру; 3 - по Оллье
Передний доступ. Разрез начинают выше уровня голеностопного сустава на 5-6 см по перед ненаружной поверхности большеберцовой кости и продолжают между лодыжками на тыл стопы. Послойно рассекают мягкие ткани, сухожилия передней большеберцовой мышцы и разгибатель большого пальца отводят кнутри вместе с тыльной артерией стопы, а сухожилия длинного разгибателя пальцев - кнаружи. Из этого разреза хорошо обнажаются межберцовый синдесмоз и вся суставная щель голеностопного сустава.
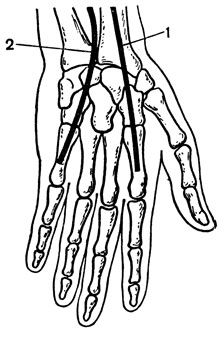
Рис. 27. Линии разрезов кожи при артротомии луче запястного сустава. 1 - по Лангенбеку; 2 - по Кохеру
Внутренний боковой доступ. Разрез начинают на 6-7 см проксимальнее медиальной лодыжки, затем ведут несколько кпереди от ее середины и у верхушки плавно загибают кпереди по направлению к ладьевидной кости. При рассечении подкожной клетчатки выделяют и отводят большую подкожную вену и подкожный нерв. После обнажения медиальной лодыжки, отделения и отведения в сторону образовавшихся переднего и заднего мягкотканных лоскутов обнажаются дельтовидная связка, передняя и внутренняя часть капсулы голеностопного сустава и его внутренняя боковая суставная щель.
Артротомия коленного сустава. Передневнутренний и передненаружный доступы. Разрез кожи начинают на 8-10 см выше сустава и ведут по внутренней или наружной поверхности сухожилия четырехглавой мышцы, огибают надколенник и заканчивают у бугристости большеберцовой кости. Рассекают фасцию и суставную сумку. Разрез проходит около надколенника и его связки. После этого надколенник оттягивают кнаружи или кнутри, конечность сгибают и проводят ревизию коленного сустава.
Лоскутный способ Текстора. При согнутом до прямого угла коленном суставе от заднего края одного мыщелка бедра до заднего края другого проводят полулунный, обращенный выпуклостью книзу разрез. Он проходит между верхушкой бугристости большеберцовой кости и надколенником. Пересекают связку надколенника, коллатеральную большеберцовую и малоберцовую связки и капсулу, лоскут откидывают кверху. Открывается коленный сустав для внутрисуставных манипуляций (рис. 25).
Артротомия локтевого сустава. Способ Лангенбека. Разрез длиной 8-10 см начинают выше локтевого отростка и ведут по направлению к его внутреннему краю, прямо на кость. Рассекают трехглавую мышцу продольно, разрез продолжают над локтевым отростком и ниже по краю локтевой кости. Рассекают и отделяют распатором надкостницу вместе с прикреплением трехглавой мышцы плеча сначала с наружной стороны, а затем с внутренней (вместе с локтевым нервом). После сильного сгибания в локтевом суставе концы костей можно вывихнуть в рану.
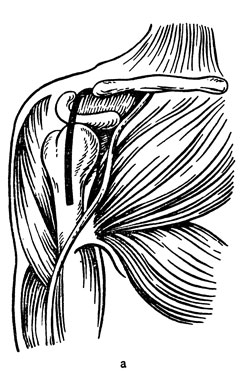
Рис. 28. Артротомия плечевого сустава. а - доступ по Лангенбеку
Способ Кохера. Разрез начинают на 5-6 см выше наружного над мыщелка, ведут по краю плечевой кости вертикально вниз до переднего края локтевой мышцы, а затем - кзади и краю локтевой кости. Рассекают надкостницу. Поднадкостнично отделяют трехглавую мышцу на плече и локтевую мышцу на локтевой кости. Лоскут откидывают медиально, а затем отделяют надкостницу вместе с сумкой, прикрепляющимися связками и сухожилиями в наружную сторону.
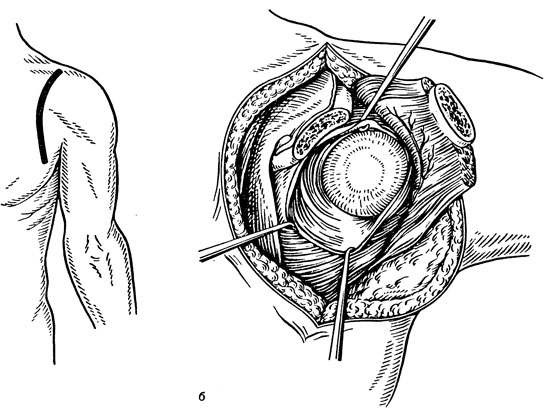
Рис. 28. Артротомия плечевого сустава. б - по Кохеру
Заднелатеральный доступ Оллье. Штыкообразный разрез Оллье начинают сзади в нижней трети плеча на 10 см выше локтевого отростка. Его ведут вначале по средней линии, затем изгибают на небольшом протяжении через плечелучевое сочленение и направляют книзу вдоль локтевой кости на 4-5 см. При этом разрезе все мышцы, кроме локтевой, остаются неповрежденными. Спереди остается также лучевой нерв, который делится на уровне сустава на две ветви-поверхностную и глубокую. Обеспечивается доступ к плече локтевому и плечелучевому сочленениям (рис. 26).
Артротомия лучезапястного сустава. Способ Лангенбека. Сустав вскрывают по тыльной поверхности запястья вдоль лучевой кости. Разрез начинают от середины локтевого края II пястной кости и проводят на предплечье через лучезапястный сустав, выше его на 5-6 см.
Способ Кохера. Разрез по тыльной поверхности запястья, от середины лучевого края V пястной кости ведут вверх через середину запястья на предплечье. Суставная сумка раскрывается между сухожилиями локтевого разгибателя кисти и собственного разгибателя V пальца (рис. 27).
Артротомия плечевого сустава. Передний способ Лангенбека. Вертикальный разрез длиной 6-8 см от переднего края акромиона по межбугорковому желобку и по передней поверхности дельтовидной мышцы; тупо раздвигают мышцы, отводят в сторону сухожилие двуглавой мышцы плеча и затем вскрывают суставную капсулу.
Передний крючкообразный доступ Чаклина. Разрез начинают под акромиальным отростком, ведут сначала параллельно ключице, а затем загибают книзу по переднему краю дельтовидной мышцы. Ее волокна тупо раздвигают. Верхний сегмент разреза при пересечении мышц у акромиального отростка обеспечивает широкий доступ к верхнему отделу капсулы сустава. После дугообразного ее рассечения обнажаются длинная головка двуглавой мышцы плеча и суставная впадина.
Задний способ Кохера. Разрез длиной 8-10 см производят от акромиально-ключичного сочленения вдоль верхнего края лопаточной ости до ее середины, затем дугообразно книзу и заканчивают на расстоянии 3-4 см от заднего края подмышечной впадины. Вскрывают акромиально-ключичное сочленение, отсекают места прикрепления трапециевидной мышцы и прилежащую часть дельтовидной мышцы. Отсекают косо акромион и вместе с дельтовидной мышцей оттягивают кпереди через головку плеча, обнажая заднебоковую поверхность плечевого сустава и головки, покрытой сухожилиями мышц, ротирующих плечо кнаружи (рис. 28).
Артротомия тазобедренного сустава. Передний доступ. Делают разрез от верхнепередней ости подвздошной кости вниз вдоль наружного края мышцы, натягивающей широкую фасцию бедра. По этой же линии рассекают фасцию; большую ягодичную мышцу оттягивают назад, а мышцу, натягивающую широкую фасцию, портняжную и прямую мышцы бедра отводят вперед. Открывается возможность вскрытия капсулы сустава. Можно начинать передний продольный разрез на 5 см выше и 1-2 см кпереди от большого вертела и заканчивать на 5 см ниже его. Обнажают большой вертел и сбивают его долотом вместе с прикрепляющимися мышцами, это позволяет оттянуть вертел кзади. Бедро ротируют кнаружи, находят малый вертел, который также сбивают долотом. После этого создаются возможности широкого подхода к шейке и тазобедренному суставу.
Боковой доступ. В положении пострадавшего на здоровом боку (больную ногу сгибают под углом 45°) проводят разрез до кости от середины расстояния между передневерхней остью подвздошной кости и большим вертелом, затем вниз через верхушку вертела и вдоль верхней трети бедра. Поднадкостнично распатором отделяют большую ягодичную, грушевидную, а также внутреннюю и наружную запирательную мышцы и оттягивают кзади, а малую ягодичную и широкую наружную отделяют от передневнутренней поверхности и оттягивают кпереди. Открывается возможность широкого вскрытия сустава с вывихиванием головки.
Боковой доступ Вредена. Дугообразный разрез (выпуклостью обращенный кпереди и книзу) начинают от передневерхней ости подвздошной кости с пересечением тканей боковой поверхности бедра на 7-8 см ниже большого вертела. Далее его ведут вверх к задневерхней ости подвздошной кости; большой вертел сбивают широким долотом снаружи и сзади вверх и внутрь и вместе с мышцами оттягивают кверху. При этом обнажается шейка бедра, образуется широкий доступ к суставу. После окончания манипуляций на суставе большой вертел фиксируют на прежнем месте надкостничными швами (рис. 29).
Рис. 29. Артротомия тазобедренного сустава. а - передние доступы: 1 - по Гаффа-Лоренцу; 2 - по Тшшингу; б - боковые доступы: 1 - по Лангенбеку - Кенигу; 2 - по Вредену
Декортикация (костно-надкостничная) - прием при выполнении операций на костях, когда надкостница не отслаивается распатором, а при помощи острого долота или ультразвуковой пилы отделяется вместе с подлежащей тонкой кортикальной пластинкой кости. Эти костно-надкостничные пластинки, сохраняющие связь с мягкими тканями и имеющие достаточное кровоснабжение, после операции становятся дополнительным источником костеобразования и способствуют формированию костной мозоли.
При сохранности надкостнично-костной сосудистой сети раневая поверхность костного лоскута проходит через бедно снабжаемый сосудами слой кортикальной пластинки, вследствие чего кровоснабжение кости почти не нарушается. В то же время в костно-надкостничной пластинке сохраняются все условия для жизнедеятельности костной ткани и репаративной регенерации.
Остеоперфорация (туннелизация по Беку) - прием, применяемый преимущественно при замедленной консолидации кости и заключающийся в просверливании в различных направлениях каналов через зону несращения, проходящих через оба костных конца.
Остеопластика. По международной номенклатуре различают: аутотрансплантацию кости - пересадку собственной кости, аллотрансплантацию кости - пересадку между генетически различными особями одного и того же вида и ксенотрансплантацию кости - пересадку кости, взятой из организма другого биологического вида. Если трансплантат помещают на свое (обычное) место, то его называют ортотопическим, а если его пересаживают на необычное для него место, то гетеротопическим. Термин "пластика" означает трансплантацию без сшивания кровеносных сосудов, поэтому им можно обозначать пересадку тканей, но не внутренних органов.
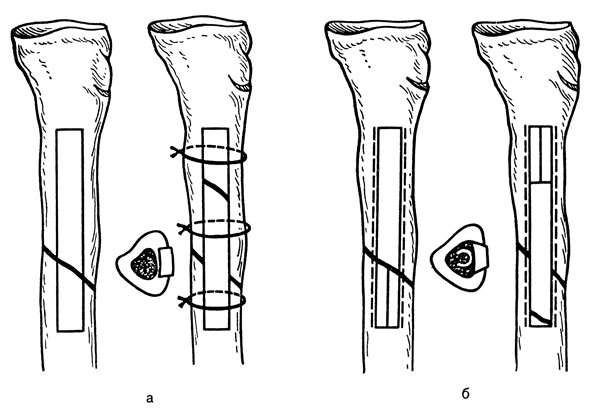
Рис. 30. Скользящая костная аутопластика. а - по Ш. Д. Хахутову; б - по В. М. Аршину
Аутотрансплантат обладает наилучшими остеогенными качествами, поэтому чаще применяется для стимуляции и восполнения костного дефекта и значительно реже (в основном у детей) с целью фиксации отломков костей. Материалом для аутотрансплантации могут служить костная пластинка с передней поверхности большеберцовой кости, из гребня подвздошной кости, из ребра, малоберцовая кость и кость из зоны перелома. Для стимуляции остеогенеза пользуются аутокостью богатой спонгиозной тканью, или костной щебенкой. Губчатый трансплантат с его высокими остеогенетическими свойствами и относительно большей устойчивостью к различным видам инфекции не всегда в чистом виде пригоден в клинике; Губчатые трансплантаты требуют весьма длительной иммобилизации конечности, особенно при костных дефектах. Это связано с тем, что их физиологическое рассасывание, как правило, значительно опережает восполнение новой костной тканью. Необходима комбинация компактных и губчатых трансплантатов для пластики, особенно при значительных дефектах опорных костей конечностей. В подобных ситуациях кортикальный трансплантат играет роль фиксатора или распорки, а губчатый-стимулятора регенераторного процесса. Очень важное значение имеет ложе, куда имплантируется кость. Васкуляризация тканей ложа, прилегающих мягких тканей, физиологическая нагрузка на трансплантат способствуют быстрому врастанию сосудов и, следовательно, его приживлению, перестройке и замещению клетками материнского костного ложа.
Рис. 31. Интра-экстрамедуллярная трансплантация по В. Д. Чаклину
Аллотрансплантат. Использование трупного материала имеет ряд преимуществ: больной освобождается от дополнительного оперативного вмешательства, аллотрансплантаты можно заготавливать в любых количествах и долго хранить в консервирующих средах, их удобно транспортировать. Однако не всегда удается преодолеть биологическую несовместимость. Аллотрансплантаты менее устойчивы к инфекции, обладают более низкими остеогенными свойствами, нежели аутотрансплантаты.
Рис. 32. Схема трансплантации по типу 'вязанки хвороста' по М. В. Волкову
Ксенотрансплантат применяется в травматологической практике редко. Не обладая стимулирующими свойствами, он не является и надежным средством для скрепления отломков. При фиксации фрагментов костей ксенотрансплантатом, как и костнопластическим материалом других видов, требуется дополнительная иммобилизация.
Рис. 33. Аутоаллопластический остеосинтез по Ф. Р. Богданову
Способы укладки трансплантатов: экстракортикальный - на предварительно освеженные кортикальные поверхности отломков; интеркортикальный-между кортикальными поверхностями костных отломков при дефекте; интракортикальный - между отломками с внедрением концов в костномозговой канал; комбинированный. Чрезвычайно важно подготовить ложе путем освежения места будущей укладки трансплантата до зоны хорошей васкуляризации кости. При интракортикальной пластике вскрывают и расширяют костномозговые каналы. Экстракортикальную укладку трансплантата выполняют и без выделения костных концов при условии их хорошего контакта (в случаях замедленной консолидации). При костной трансплантации всегда следует обеспечить хорошее прилегание к излому и трансплантату васкуляризированных мягких тканей.
Основные методы костной пластики. Метод Фемистера применяется в случаях правильного положения отломков. Включает поднадкостничную аутотрансплантацию костной губчатой пластинки или щебенки, или их сочетания, а также элементы декортикации (см.). Возможно применение аллотрансплантата. Метод особенно показан на голени, где используют наружно-передний разрез. Специально трансплантат не укрепляют, он плотно прижимается к ложу мышцами голени.
Скользящий трансплантат. На концах обоих отломков при помощи дисковой пилы или долота выкраивают два трансплантата различной длины. Затем перемещают их так, чтобы более длинный перекрывал дефект между отломками. Трансплантат необходимо фиксировать круговым швом (метод Хахутова). Модификация метода скользящей трансплантации [Аршин В. М., 1967] - подобно крышке школьного пенала-не сопряжена с дополнительной фиксацией трансплантата, обеспечивает устойчивость отломков и увеличивает площадь соприкосновения с материнским ложем после остеосинтеза (рис. 30).
Рис. 34. Схема комбинированного способа аутотрансплантации по В. М. Аршину. а - освежение концов; б - внутрикостное введение металлического штифта; в - растяжение на штифте до эластического напряжения мягких тканей; г - взятие аутотрансплантата; д, е - интеркортикальная укладка аутотрансплантата; 1, 2 - костные аутотрансплантаты, взятые из одного ложа
Интракортикальная трансплантация. С целью фиксации отломков при диафизарных переломах трубчатых костей костный штифт (преимущественно у детей) вводят в костномозговой канал обоих отломков. Костный штифт для остеосинтеза плеча, голени, бедра должен иметь длину не менее 8-10 см, для костей предплечья он короче. Вначале костный штифт забивают в костномозговой канал периферического отломка, затем выстоящий из кости конец трансплантата (длиной до 5 см) вводят в костномозговой канал центрального отломка. Для внутрикостной фиксации предпочтительнее (при аутотрансплантации) фрагмент малоберцовой кости на всю ее толщину; он достаточно прочен, подходит к контурам костномозгового канала. При этом обязательна дополнительная иммобилизация на весь период консолидации.
Интра-экстрамедуллярная трансплантация (по В. Д. Чаклину). Одну костную пластинку вбивают в костномозговой канал обоих фрагментов, другую, в виде наружной шины, укладывают в специально приготовленное ложе на обоих отломках и фиксируют кетгутовыми швами (рис. 31).
Пластика по типу "вязанки хвороста" (по М. В. Волкову). При полном дефекте кости по ширине применяют 5-8 пластин шириной до 0,5 см, длиной до 20 см, в зависимости от дефекта, с учетом захода трансплантатов (на 3-6 см) с каждого конца за линию опила. Пластины могут укладываться параллельно друг другу или веерообразно в зависимости от формы заполняемого дефекта кости (рис. 32). Метод обеспечивает фиксацию фрагментов Даже при значительных дефектах, дополняемую, разумеется, внешней иммобилизацией.
Комбинированный метод (по Ф. Р. Богданову). При несращениях отломков после интрамедуллярного металлоостеосинте за место перелома обкладывают аутотрансплантатами из губчатой кости (рис. 33).
Комбинированный метод В. М. Аршина применяют при костном дефекте, а также укорочении сегмента. После внутрикостного металлоостеосинтеза отломки одномоментно растягивают дистрактором до эластического напряжения окружающих мягких тканей; аутотрансплантаты укладывают интеркортикально, после снятия дистрактора они ущемляются концами отломков вследствие эластичности тканей - аутомиокомпрессии (рис. 34). Для надежной устойчивости на концах отломков формируют воронкообразные углубления, а концы трансплантатов обрабатывают в соответствии с ними.
Остеосинтез - оперативное соединение отломков костей при переломах и их последствиях. Главная цель операции - устранение смещения костных фрагментов, скрепление их до окончания срастания, восстановление формы и функции конечности. В последние годы при лечении переломов конечностей используют методы стабильного (компрессионного) остеосинтеза, позволяющего сразу же после операции приступить к активным движениям в ближайших к месту перелома суставах, добиваться раннего восстановления функции. Отломки при прочих равных условиях срастаются лучше тогда, когда они сдавливаются своими раневыми повехностями (компрессия). Различают компрессиюнфизиологическую (под влиянием тонического сокращения и натяжения мьшщ), фунуциональную (под воздействием функции, опоры на конечность) и искуссвенную (может быть одномоментной или постоянной с помощью аппаратов). Аппараты обеспечивают стабильность фрагментов и не препятствуют физиологической и функциональной компрессии.
Основные общепринятые методы оперативного лечения переломов и их последствий приведены ниже. Травматолог выбирает метод индивидуально для каждого больного с учетом характера, давности, вида и локализда повреждения. Фиксаторы для остеосинтеза должны быть изготовлены из биологически, химически и физически инертных металлов (титан, титано-кобальтовые сплавы, особые марки нержавеющей стали т. д.). Поверхность конструкций должна быть тщательно отполирована. Конструкцию помещают на сутки в насыщенный раствор хлорной извести; если поверхность металлофиксатора не изменяется остается блестящей, то он пригоден к применению (непроверенные фиксаторы использовать не следует). Остеосинтез не ускоряет сращение, частота осложнений не снижается и колеблется в пределах от 5 до 15%. Однако стабильный остеосинтез позволяет предупредить замедленное сращение и несращение отломков костей.
Остеосинтез следует выполнять только по строгим показаниям. Перед операцией обращают внимание на общее состояние больного, подготовленность кожных покровов (раны, гнойники и т. п.). На основании клинико-рентгенологических данных определяют метод, отбирают фиксаторы, инструментарий. В процессе операции хирургическая тактика может измениться, поэтому нужно всегда иметь наготове всевозможные фиксаторы и соответствующий инструментарий. Остеосинтез (если позволяет общее состояние больного) следует выполнять как можно раньше Это облегчает операцию, кроме того, при вмешательствах в поздние сроки разрушаются скелетогенные элементы, продуцирующие костную мозоль, и сращение затягивается. Удаление металлических фиксаторов после сращения кости обязательно исключения допускаются при остеосинтезе шейки бедра у пожилых больных.
Остеосинтез винтами применяют при спиралеобразных и косых переломах большеберцовой, плечевой и значительно реже костей предплечья тогда, когда длина линии перелома в 11/2-2 раза превышает толщену кости. После соответствующего доступа, поднадкостничного выделения, сопоставления и плотного удержания костодержателем через плоскость излома в отломках сверлом делают каналы для винтов перпендикулярно длинной оси кости. Каналы не должны располагаться ближе 0,5 см к краю отломка, а расстояние между ними должно быть не менее 1-1,5 см, так как кость может надломиться в этом месте. Винт подбирают так, чтобы его длина превышала диаметр поврежденной кости на 2-3 см. Он должен быть на 0,5 мм толще диаметра сверла. Необходимо пользоваться винтами, у которых нарезка не доходит до шляпки - это позволяет плотно сблизить отломки при ввинчивании в кортикальный слой противоположного отломка. На прочность соединения металла с костью влияет и резьба винтов. Она должна исключать срезывающее усилие на нагруженные части кости (винты фиксируются за счет давления их резьбы на кость). Саморежущие винты вызывают многочисленные микропереломы, а затем образование соединительной ткани в области некротизированной кости. Фиброзное ложе служит плохой опорой для винта, и он может выходить^ из кости. Созданы специальные винты из титанового сплава с упорной резьбой (К. М. Сиваш) Упорная резьба благодаря глубокому контакту острых краев с компактной костью позволяет осуществить достаточно прочное соединение металла с костью и исключить выхождение винта. Крестообразные шлицы или внутренний шестигранник на головке винта предполагают использование соответствующих по форме инструментов. Ограниченная прочность соединения костей винтами требует дополнительной внешней иммобилизации.
Ошибки и осложнения: применение винтов при мелкооскольчатых переломах, при истонченной кортикальной пластинке, метаэпифизарных переломах; нарушения техники остеосинтеза; отсутствие гипсовой иммобилизации; преждевременная нагрузка на конечность (нарушения адаптации, смещения и несращения костей).
| Остеосинтез | Средства крепления | Способ соединения | Показания | Примечание |
|---|---|---|---|---|
| Обработка и содинение костных концов | Без дополнительного материала | Различные виды соединений костных концов (лестничная, "хвост ласточки", шип и т. п.) | Остеосинтез в метадиафизарных областях, преимущественно у детей | На современном этапе не могут считаться самостоятельным видом остеосинтеза, поскольку, обеспечивая хорошую адаптацию, приводят к укорочению конечности. Возможно также вторичное смещение без дополнительного укрепления |
| Остеосинтез биологическими тканями | Фасции, апоневроз, пуповина, сухожилия и др. | Обливной шов | Ограниченные, как дополнительное средство крепления | |
| Химический остеосинтез | Клей, остеопласт, полиуретан, пенопласт, циакрин и др. | Склеивание, ультразвуковая сварка | В стадии экспериментальной и клинической разработки | |
| Остеопластика | См. Остеопластика, трансплантация | |||
| Металлический остеосинтез | Проволока, лента | Обвивной шов | Косые, винтообразные, крупнооскольчатые переломы трубчатых костей | Ограниченное применение в связи с ненадежностью фиксации, вызывает нарушение кровообращения ("удавка"), трудности при удалении в связи с врастанием в костную мозоль. Обязательна внешняя иммобилизация |
| Пластинки, балки | Пристеночный остеосинтез | Диафизарные и метадиафизарные переломы | Некомпрессирующие конструкции часто не обеспечивают плотного контакта отломков, препятствуют сближению. Внешняя иммобилизация обязательна | |
| Штифты | Интрамедуллярный остеосинтез | Диафизарные и метадиафизарные переломы | Внешняя иммобилизация в зависимости ст прочности скрепления отломков | |
| Стабильный (компрессионный) остеосинтез | Болты, винты, пластинки | Внутреннее накостное и чрескостное соединение - одномоментное жесткое сближение | Болты, винты применяют преимущественно при косых плоскостях излома костей; пластинки - при косопоперечных | Чаще необходима внешняя иммобилизация |
| Внутрикостные фиксаторы (фиксаторы с анкерным и шарнирным устройством, со шплинтом, штифт-штопор, массивные стержни) | В нутрикостное соединение - одномоментное жесткое сближение | Диафизарные и метадиафизарные переломы | Создают оптимальные условия для сращения | |
| Компрессионные чрезочаговые приспособления (спицы с упором и т. д.) | Наружное (через зону перелома) постоянное сближение | Диафизарные и метадиафизарные переломы, у детей и лиц старше 60 лет показания ограничены | Чрезочаговые методы опасны проникновением инфекции в область перелома. Компрессионно-дистракционные аппараты обеспечивают сопоставление отломков (и без вмешательства в очаге поражения), прочную фиксацию, опорную и двигательную функцию конечности с первых дней лечения. Преимущественное применение на голени | |
| Компрессионно-дистракционные аппараты (внеочаговые) | Наружное чрескостное постоянное сближение и растяжение | То же | ||
| Комбинированный остеосинтез | Мышцы и рубцовая ткань (физиологическая аутокомпрессия) на фоне остеосинтеза (преимущественно штифтом) | Внутреннее соединение - постоянное саморегулирующееся эластическое сближение | Последствия переломов (несращение, неправильное сращение) | |
| Костные трансплантаты и металлические фиксаторы | Внутреннее соединение | То же | Метод не предусматривает выравнивание укороченной кости и не восстанавливает сухожильно-мышечный тонус | |
| Костный трансплантат и компрессионный аппарат | Наружновнутреннее соединение - постоянное эластическое сближение (регулируемое) | Последствия переломов (несращение, неправильное сращение) | Исключаются недостатки, присущие некомпрессионному остеосинтезу. Следует помнить о возможности проникновения инфекции в трансплантат | |
| Костный трансплантат, аутокомпрессия | Внутреннее соединение - постоянное саморегулирующееся эластическое сближение | То же | Аутопластическое удлинение кости; в результате мышечного сокращения и упругости мягкотканного аппарата сближение и стабильность отломков. Обеспечивает необходимые условия регенерации как кости, так и сухожильно-мышечному аппарату конечности. Внешняя иммобилизация чаще целесообразна |
Рис. 35. Аппараты для внеочагового компрессионно-дистракционного остеосинтеза. а - конструкция Илизарова; б - Гудушаури; в - Сиваша; г - Калнберза; д - Волкова-Оганесяна; е - Ткаченко; ж - Демьянова
Остеосинтез внеочаговый компрессионно-дистракционный. Применяют аппараты различных конструкций - Илизарова, Гудушаури, Сиваша, Калнберза, Волкова-Оганесяна, Ткаченко, Демьянова и др. Каждый из этих аппаратов эффективен при лечении разнообразных повреждений органов опоры и движения (открытых, закрытых и осложненных переломов костей, ложных суставов, искривлений конечностей, контрактур суставов и др.).
Практически все аппараты для внеочаговой компрессии и дистракции включают: 1) спицы различной толщины для непосредственного воздействия на костные фрагменты; 2) кольца, полукольца, дуги, рамы разнообразной формы для укрепления спиц; 3) зажимы для укрепления в кольцах, полукольцах, дугах, рамах трансоссально проведенных спиц; 4) стержни с навинчивающимися гайками, пружины, соединяющие кольца, полукольца, дуги, рамы аппарата с закрепленными в них спицами. Кольца, полукольца, дуги, рамы вращением гаек перемещаются, чем обеспечивается сближение или отдаление костных фрагментов. Для расширения функциональных возможностей к каждому аппарату предложены различные дополнительные приспособления. При наложении аппаратов соблюдаются общие принципы: восстановление оси кости (лучше после полной репозиции); полное обездвиживание отломков кости аппаратом после дистракции и компрессии.
Аппарат Илизарова. Комплектуется из 2, 3, 4 и более колец, соединенных стержнями рис. 35, а). Обычно при переломах применяют по 2 кольца на каждом отломке. Необходимо также иметь спиценатягиватели, кусачки, гаечные ключи, спицы из нержавеющей стали диаметром до 1,5 мм. Концы спиц затачивают пирамидально или по типу конца сверла. Спицы вводят медленно, чтобы не вызывать ожог тканей и кости. Учитывают анатомические особенности сегмента, топографию сосудов и нервов. Спицу вводят перпендикулярно длинной оси отломка кости. Каждую пару спиц проводят рядом, лучше взаимно перпендикулярно. Кожу в местах выхода спиц прикрывают марлевыми шариками, смоченными спиртом. Аппарат обычно накладывают в собранном виде. Ось отломков необходимо ориентировать через центр кольца. При правильном наложении кольца спицы проходят по его диаметру. Для натяжения спицы один ее конец зажимают в спицедержателе, а другой прочно фиксируют съемным спиценатягивателем. После натяжения второй конец спицы также зажимается спицедержателем. Свободные концы спиц не скусывают, а загибают, что позволяет при необходимости повторно манипулировать со спицами.
Репозицию отломков костей при наложенном аппарате осуществляют в следующем порядке: спицы закрепляют только в двух крайних кольцах; после вытяжения, образования диастаза между отломками и их сопоставления натягивают и закрепляют спицы в средних кольцах. При последующем сближении колец на стержнях, правильном сопоставлении отломков диастаз между ними устраняется. Для адаптации отломков может потребоваться дополнительная коррекция. Так, смещение отломков по ширине можно устранить соответствующим перемещением спице-держателя по основному кольцу и последующим натяжением спицы, ротационные смещения по периферии устраняют перемещением стержней. При поперечных и приближенных к ним плоскостях излома отломки сдавливаются до плотного соприкосновения и фиксации - продольная компрессия. Она противопоказана при неустраненном углообразном положении отломков, при косых плоскостях излома без хорошего торцевого упора. В таких случаях следует добиваться компрессии с помощью штыкообразно или дугообразно изогнутых спиц, проведенных и укрепленных в аппарате дополнительно (встречная боковая компрессия). Натяжение спиц в аппарате постоянно поддерживают до консолидации фрагментов.
Аппарат Гудушаури состоит из 3 дуг (одна из которых репонирующая), соединяющихся двумя разводными стержнями с ленточной резьбой и нанесенными на них миллиметровыми делениями (см. рис. 35, б). Спицы в аппарате натягивают торцевым спиценатягивателем. Аппарат преимущественно применяют на голени. Соответственно спаренным дугам аппарата спицы проводятся по две в каждой отломок под углом друг к другу. Расстояние между местами введения спиц в отломки костей выбирают в зависимости от уровня перелома, зоны повреждения кости и мягких тканей вне патологического очага.
Перед проведением спиц аппарат с окрашенными метиленовой синью нитями прикладывают к поврежденной конечности. По отпечаткам линий (ориентирам) на сегменте через ось отломков вводят спицы. При наложении аппарата Гудушаури следует стремиться проводить спицы в тех местах, где кость имеет наибольшую толщину, от этого зависит прочность фиксации. Спицы натягивают и закрепляют в аппарате. Обязательна дополнительная иммобилизация конечности гипсовой лонгетой, захватывающей не менее двух смежных суставов.
Аппарат Сиваша (см. рис. 35. в) отличается высокой мобильностью (репозиция во всех плоскостях в пределах 60°), простотой наложения, отсутствием спиценатягивателей, легкостью в обращении. Места введения спиц в отломки определяют заранее, ориентируясь по рентгенограммам. После закрепления спиц приступают к репозиции отломков. Смещения по длине устраняют путем вращения стяжных винтов, затем устраняют другие виды смещений. Для этого ослабляют фасонные гайки шарнирных соединений и, перемещая дуги руками, добиваются репозиции.
Аппараты Калнберза (см. рис. 35, г) бывают напряженной и жесткой системы. В аппаратах напряженной системы кольца соединяются между собой с помощью цилиндрических пружин. Гибкость пружин и создаваемый ими постоянный компрессионный или дистракционный эффект позволяют корригировать смещения костных отломков и устранять патологические положения при контрактурах. Аппараты этой системы комплектуются пластмассовыми кольцами 5 размеров с отверстиями, через которые проводятся цилиндрические пружины. Аппараты жесткой системы комплектуются пластмассовыми кольцами 5 размеров без отверстий, соединенными между собой металлическими стержнями с резьбой, позволяющей использовать пластмассовые гайки. Вращением гаек на стержнях можно перемещать или изменять угол наклона колец.
Аппараты напряженной и жесткой системы имеют взаимозаменяемые элементы, что позволяет чередовать или сочетать использование систем. Спицы проводят трансоссально, параоссально, с перекрестом под углом или параллельно в одной плоскости. Используют спицы с упором, с концевым пружинным участком. Перед наложением аппарата на конечность намечают уровни, направление и характер проведения спиц. Конечность окружают предварительно смонтированным из двух половин аппаратом. Центрацию конечности и фиксацию спиц вначале осуществляют в двух крайних кольцах. С помощью промежуточных колец дополнительно корригируют положение отломков ручным способом, перекрестными спицами, спицами с упорами одномоментно или постепенно путем наклона между кольцами с помощью гаек, установленных на соединительных стержнях или цилиндрических пружинах. После завершения репозиции создают постоянную компрессию или дистракцию на уровне перелома.
Пластмассовые кольца, достаточно прочные и эластичные, уменьшили вес аппарата. Кроме того, пластмасса обладает электроизоляционными свойствами, допускает обработку непосредственно в операционной, в момент наложения аппарата (кольца легко распиливаются на отдельные фрагменты), а также проницаема для рентгеновских лучей.
Аппарат Волкова-Оганесяна (см. рис. 35, д) предназначен для полной статической и динамической разгрузки сустава и восстановления его функций при формировании новых суставных концов, устранения контрактур суставов и последующего восстановления их функций, фиксации околосуставных переломов и ложных суставов с взаимным давлением отломков и одновременным восстановлением движений близлежащего сустава, для вправления осложненных и застарелых вывихов с последующей разработкой движений в суставах.
Наиболее важным моментом при наложении аппарата является проведение спиц через суставные концы костей. Места введения определяют заранее, руководствуясь рентгенограммой и клиническими данными. Вначале проводят осевую замыкающую спицу через суставной конец, по которому проходит ось движения сустава, две натяжные спицы - через другой суставной конец и еще одну спицу - проксимальнее осевой. Затем на конце этих спиц укрепляют аппарат, с помощью которого производят жесткую пространственную фиксацию с точной центровкой суставных поверхностей. При лечении околосуставных и внутрисуставных переломов и ложных суставов, кроме жесткой пространственной фиксации сустава (с полной его разгрузкой), скобы аппарата со спицами скрепляют костные фрагменты.
Аппарат Ткаченко (см. рис. 35, е) состоит из 4 рамок, которые удерживаются 4 стержнями с помощью гаек. Рамка собирается из угольника и двух планок. Спицы вводят перекрестно после репозиции и отметки краской их направления (в каждый отломок по две пары спиц). Отломки кости должны располагаться в центре рамки. Спицы закрепляют в специальных зажимах. Дополнительная репозиция выполняется перемещением спиц в нужном направлении с помощью специального приспособления. После полного сопоставления закрепляющего устройства поочередно натягивают все спицы и выполняют компрессию или дистракцию.
Аппарат Демьянова (см. рис. 35, ж) комплектуется из 2, 3, 4 колец, соединяющихся стержнями. Спицы, проводимые через отломки костей, крепятся в кольцах с дугообразными пазами (на месте отверстий в аппарате Илизарова). Это позволяет пользоваться более простыми и надежными спицедержателями и допускает большее перемещение стержней и спицедержателей.
После остеосинтеза аппаратом любой конструкции больного укладывают на щит. На второй день меняют марлевые салфетки около спиц; в последующем это делают каждые 5-7 дней. При достижении жесткого крепления аппарата приступают к раннему функциональному лечению, механотерапии и др. После остеосинтеза сегментов нижней конечности разрешается ходьба с постепенно возрастающей нагрузкой. При комбинированном компрессионно-дистракционном остеосинтезе полную нагрузку разрешают после достижения плотного контакта отломков; при дистракционном - тогда, когда достигнуто планируемое удлинение и аппарат перемонтирован на режим фиксации. Для сохранения жесткости фиксации каждые 5-7 дней выполняют дополнительную компрессию, при дистракционном остеосинтезе - дистракцию (1-2 оборота гаек). При гигиенической обработке больного (1 раз в 7 дней) аппарат обертывают полиэтиленовой пленкой для предупреждения попадания влаги. Кожу внутри конструкции обрабатывают тампоном (лучше с использованием дезинфицирующих средств). Сроки фиксации зависят от степени патологической подвижности отломков, а также от формы концов отломков и площади их контакта.
Ошибки и осложнения. Организационные ошибки: отсутствие практических навыков и знания методики; недостаточное обеспечение деталями, узлами, приспособлениями для аппаратов; необеспеченность специальным инструментарием и аппаратурой для лечения; применение самодельных, несоответствующих ГОСТУ спиц. Тактические: неправильное определение показаний к применению метода; неправильно разработанный план остеосинтеза; преждевременное прекращение остеосинтеза и неправильное последующее ведение больного.
Технические ошибки: повреждения сосудов и нервов; некроз и пролежень кожи от давления спиц; отсутствие жесткого крепления, приводящее к смещению отломков; переломы спиц в месте контакта с костью; кольцевой ожог кости или чрезмерное рассверливание костного канала; пролежни мягких тканей от давления колец и дуг аппарата; отсутствие контроля за силами сдавления или растяжения, создаваемыми аппаратами на концах костных фрагментов.
Осложнения: воспаление и нагноение мягких тканей (вследствие нарушений асептики или при ослаблении натяжения спиц). При воспалении показано обкалывание раствором антибиотиков области спиц, УФО, УВЧ, при нагноении - удаление спицы и проведение ее в другом месте. Невриты и парезы нервов, возникающие при несоблюдении темпов дистракции, лечат дибазолом, витаминами, прозерином, антигистаминными средствами; показано временное прекращение дистракции.
При поперечных или близких к ним диафизарных переломах бедренной кости, костей предплечья, ключицы и др. применяют внутрикостный остеосинтез. Металлические штифты вводят открытым (с обнажением места перелома) и закрытым способами, прямо и ретроградно.
Необходимо стремиться к обеспечению плотной адаптации отломков и прочной их фиксации, что зависит от длины, формы поперечного сечения и толщины стержня, а также вида и уровня перелома. При очень высоких или низких диафизарных переломах фиксацию металлическим штифтом нельзя считать надежной. Прочную фиксацию штифтом легче обеспечить при поперечных и косопоперечных переломах. Она зависит также от соответствия штифта диаметру костномозгового канала в самом узком месте. Слишком толстый штифт трудно ввести, и при заколачивании он может расколоть кость. Штифт подбирают на основании рентгенограммы поврежденной кости и длины соответствующего сегмента здоровой конечности. Так, на бедре измеряют расстояние от болыного вертела до суставной щели коленного сустава, от него отнимают 4 см и получают длину штифта. Следует помнить, что размеры кости на рентгенограмме всегда несколько больше истинных. При правильной хирургической технике обычно не возникает препятствий для введения штифта. Любое затруднение не следует преодолевать грубой силой - это может привести к раскалыванию кости. Нельзя допускать, чтобы штифт вплотную подходил к суставной поверхности.
Прямое открытое введение штифта: получив доступ к месту перелома, обнажают концы отломков; второй доступ располагается над одним из концов поврежденной кости в месте введения штифта (при повреждении плеча-задняя поверхность плеча над локтевой ямкой или область большого бугорка, локтевой кости - область локтевого отростка; бедра - надвертельная область, голени - область бугристости большеберцовой кости и т. д.). Перфоратором делают отверстие строго по ходу костномозгового канала, толщина штифта должна соответствовать диаметру канала. В костномозговой канал центрального отломка вводят штифт на 5 мм за плоскость перелома. Отломки сопоставляют так, чтобы все зубцы одного точно входили в соответствующие впадины другого. Штифт ударами молотка продвигают в канал периферического отломка (оставляют конец штифта, позволяющий его свободно удалить и не вызывающий пролежня).
Быстрое введение штифтов (особенно круглых, без пазов, плотно прилегающих к стенкам костномозгового канала) обусловливает вскрытие множества венозных сосудов крупного калибра и резкое повышение давления в костномозговом канале. Это способствует возникновению жировой эмболии (см. Эмболия жировая травматическая). Чтобы уменьшить ее опасность, следует забивать штифт медленно, с паузами. Нельзя вводить штифт под большим углом к костномозговому каналу, так как это может привести к перфорации противоположной стенки кости. При диафизарных переломах в нижней или верхней трети сегмента штифт следует вводить через трепанационное отверстие в боковой стенке короткого отломка (это улучшает условия его фиксации).
Ретроградное открытое введение штифта: штифт вводят со стороны плоскости излома в канал проксимального отломка, а затем по его выходе из кости и сопоставлении отломков вводят в канал дистального. Иногда гвоздь вводят по проводнику: через костномозговой канал центрального отломка вводится проводник, который проникает в разрез мягких тканей, выполненный в месте предполагаемого введения штифта; затем на проводник насаживают штифт и его продвигают в центральный отломок. Проводник удаляют, отломки сопоставляют и штифт вводят в канал периферического отломка.
Введение штифта закрытым способом - через разрез мягких тканей вдали от места повреждения (обычно в области метафиза), без вскрытия зоны перелома. Для закрытого остеосинтеза необходим рентгеновский аппарат с электронно-оптическим преобразователем, пользуясь которым, хирург может сопоставить отломки и точно ввести штифт. Закрытый способ применяется преимущественно при переломах голени. Большеберцовая кость из-за отсутствия мышц по передней и наружной поверхностям наиболее удобна для закрытой репозиции. Штифт (в отдельных случаях после рассверливания костномозгового канала) вводят из площадки в области передневнутренней поверхности проксимального метаэпифиза, расположенной вне синовиальной капсулы коленного сустава, за связкой надколенника, ближе к медиальному краю большеберцовой кости. Коленный сустав должен быть максимально согнут. Вначале, при прохождении через метафиз (2,5-3 см), штифт вводят под углом к длинной оси голени, а затем - параллельно оси большеберцовой кости. При этом скошенный конец штифта скользит по задней стенке костномозгового канала и продвигается в дистальный отломок.
Ошибки и осложнения прежде всего связаны с применением штифтов, толщина которых не соответствует диаметру костномозгового канала (толстый заклинивает или раскалывает кость; тонкий не обеспечивает плотного контакта отломков, часто мигрирует, становится причиной вторичного смещения, несращения, инфекционных осложнений). Нарушения хирургической техники чреваты жировой эмболией, нагноением раны, остеомиелитом, несращением. Неприменение гипсовой повязки приводит к искривлению штифта, неправильному сращению или несращению кости (лечение без внешней иммобилизации допустимо лишь при прочном и плотном остеосинтезе массивным металлическим стержнем или штифтом-штопором Сиваша, штифтом с анкерным устройством и т. п.). Преждевременное (до окончания костного сращения) удаление металлического стержня также следует считать ошибкой.
Остеосинтез пластинками применяют при поперечных, косопоперечных, реже косых переломах плечевой, большеберцовой костей, костей предплечья. Для фиксации околосуставных переломов предусмотрены пластинки различной формы, одни из которых выполняют фиксацию репонированных костных фрагментов, другие - одномоментное взаимодавление во время операции и фиксацию. Общие принципы наложения заключаются в следующем. Из хирургического доступа на месте предполагаемой установки пластинки отделяют надкостницу. После репозиции пластинку укладывают поднадкостнично плотно к кости, захватив фиксационными щипцами. Ее середина должна приходиться на уровень перелома. Пластинку располагают на кости так, чтобы была возможность хорошо укрыть ее мышцами. Фиксирующие щипцы не должны закрывать отверстия пластинки и мешать просверливанию каналов в кости для шурупов. Просверливают кость, через отверстия пластинки, захватывая противоположную стенку. В отверстия вводят винты такой длины, чтобы при завинчивании они внедрялись в корковый слой противоположной стенки кости. Диаметр винтов должен на 0,5 мм превышать диаметр сверла, а размер шляпки - соответствовать толщине и диаметру отверстия в пластинке. Особенности наложения компрессирующей пластинки зависят от ее конструкции. Так, для пластинки Демьянова сквозные каналы в кости просверливают у наружных краев отверстий, винты ввинчивают до упора начала головки в край пластинки, а затем их равномерно затягивают. При затягивании винта его головка упирается во внешний край пластинки, прижимает ее к кости и постепенно винт смещается к ее середине. Вместе с ним смещаются навстречу друг другу и отломки. При наложении пластинок Ткаченко, Каплана-Антонова и др. для создания компрессии пользуются контракторами и сближающими приспособлениями.
Эффективность скрепления зависит от симметричности расположения пластинки к плоскости перелома и расположения винтов. При переломе на границе между диафизарным и метафизарным отделами соотношение винтов должно быть 3:5. Важное значение имеют механические характеристики пластинок (упругость, твердость). Массивные, неподатливые пластинки вызывают большую атрофию коркового и эндостальных слоев кости. Иммобилизация гипсовой повязкой после стабильного остеосинтеза пластинками не обязательна.
Ошибки и осложнения: применение метода не по показаниям; нарушения техники остеосинтеза (короткие винты, неправильная укладка пластинки, ведущая к образованию пролежня и межкостного диастаза); быстрое рассасывание костной ткани вокруг винтов и их ослабление, особенно в метафизарной области; неприменение гипсовой повязки в показанных случаях или преждевременное снятие ее, что приводит к расшатыванию винтов, искривлению оси конечности и несращению.
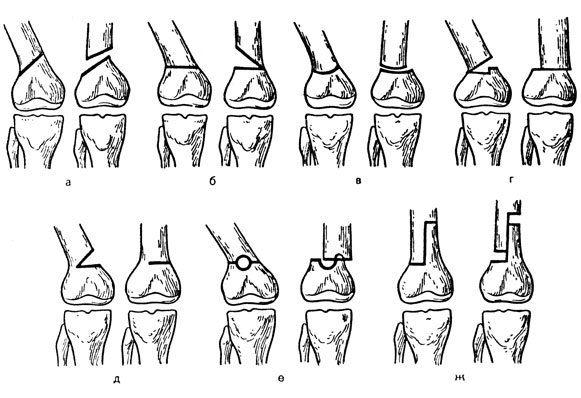
Рис. 36. Виды остеотомии. а - косая; б - поперечная; в - дугообразная; г - клиновидная с шипом; д - неполная клиновидная; е - окончатая; ж - Z-образная
Остеотомия - операция пересечения кости, обычно направлена на устранение деформаций и выравнивание конечности. Выполняется специальным инструментом - остеотомом (долото с равномерно скошенными поверхностями и сантиметровыми делениями на клинке). Можно пользоваться обычными долотами соответствующей. ширины и формы. Для пересечения кости применяют также различные пилы. Оперативный доступ для остеотомии может быть широким и ограниченным. Через широкий разрез мягких тканей кость рассекают под визуальным контролем. При ограниченном доступе длина разреза не превышает ширины лезвия остеотома, и хирург направляет инструмент, не видя кости, на которой оперирует. Остеотомия обычно заканчивается скреплением костных фрагментов различными способами (см. Остеосинтез). На трубчатых костях ее чаще выполняют в метафизарном отделе (подвертельная, надмыщелковая, подмыщелковая, надлодыжечная и т. д.), значительно реже в диафизарном отделе. Остеотомия выполняется поднадкостнично с полным пересечением кости, в отдельных случаях (особенно у детей) надкостница отделяется только со стороны пересечения, кость пересекают до противоположной кортикальной пластинки, а затем надламывают. Сечение кости может быть различным: косым, поперечным, дугообразным, углообразным, Z-образным, окончатым, клиновидным с шипом (рис. 36), а также линейным или с удалением пересеченного костного клина. Для лучшей адаптации и надежного скрепления плоскостей при клиновидной остеотомии оставляют костный выступ - шип, внедряемый в губчатое вещество противоположной плоскости. Ультразвуковые пилы и долота позволяют работать в более узком операционном поле и выполнять частичные напилы на кости, продольное рассечение кортикального слоя с целью декортикации (см. Декортикация), срезание, спиливание экстраоссальных выступов и т. д.
Рис. 37. Эндопротезы тазобедренного сустава. а - конструкция Мура - ЦИТО; б - Сиваша
Резекция кости - отсечение части кости пристеночно или на протяжении. В травматологической практике выполняется преимущественно для костной пластики (см.) и для обеспечения адаптации концов костных отломков при оперативном лечении переломов и их последствий (см. Остеосинтез). Различают чрезнадкостничную и поднадкостничную резекцию кости. При чрезнадкостничной резекции участок кости иссекают вместе с покрывающей его надкостницей. После такой резекции сращение кости возможно лишь при сближении обеих отрезков или костнопластическом замещении дефекта. При поднадкостничной резекции надкостница удаляемой части (обычно диафиза) сохраняется, кость восстанавливается (в том числе и за счет сохраненной надкостницы).
Трепанация кости - операция образования отверстия в костной стенке с целью вскрытия подлежащей полости. В травматологической практике применяется при травмах черепа с целью удаления костных отломков, повреждающих вещество мозга, для декомпрессии головного мозга (см. Повреждения черепа и головного мозга), а также для удаления инородных тел и костных секвестров при внутрикостных острых и хронических воспалительных процессах и др.
Эндопротезирование суставов - частичное или тотальное замещение суставов различными биологически индифферентными материалами (хромкобальтовые, титанокобальтовые, хромоникель-молибденовые сплавы, титановые сплавы, керамика). Иногда один компонент сустава изготовляют из металла, а другой - из полимерных материалов (высокомолекулярный полиэтилен) для создания оптимальных условий в узле трения искусственного сустава. Протезы для суставов пальцев делают из силиконовой резины. Полное эндопротезирование применяют в основном для тазобедренных и значительно реже - коленных, локтевых и межфаланговых суставов кисти. Частичное эндопротезирование чаще применяется также для тазобедренного сустава. Материалы для эндопротезов должны быть упругими, твердыми, износоустойчивыми. Вокруг имплантированных суставов через некоторое время образуется капсула с развитыми элементами синовиальной оболочки. Однако затем капсула претерпевает глубокие морфологические изменения вплоть до развития артропластического артроза, а в некоторых случаях - полного обездвиживания. Одним из наиболее важных недостатков эндопротезирования следует считать расшатывание суставов в отдаленные сроки, что становится основным препятствием для подобных вмешательств у молодых людей. Попытки дополнительной фиксации металлических и полимерных компонентов эндопротезов костным цементом (полиметилметакрилат, метилметакрилат, акриловый цемент пока не дают обнадеживающих результатов.
Материалы эндопротезов хорошо переносятся организмом, но при длительном пребывании подвергаются электролитическому распаду. Наиболее биологически инертным материалом считают корундовую керамику, она имеет и высокое биологическое единство с костной тканью. Для полного замещения тазобедренного сустава применяется эндопротез конструкции Сиваша, для замещения головки и шейки бедра - цельнометаллический эндопротез конструкции Мура - ЦИТО (рис. 37). Он изготавливается из титанового сплава с большим запасом прочности, имеет 5 размеров. Эндопротезирование проксимального конца бедренной кости проводят у больных пожилого возраста при оскольчатых, субкапитальных переломах шейки бедренной кости, в случаях неудач закрытой репозиции и при старческом остеопорозе (см. Перелом бедра - шейки медиальный), несращениях шейки и у больных с тяжелыми сопутствующими заболеваниями, не способных передвигаться на костылях без нагрузки на конечность. Эндопротезирование является операцией выбора при патологических переломах шейки бедра, если хирургическое вмешательство может хотя бы временно облегчить страдания больного.
Противопоказания: тяжелые сопутствующие заболевания, не поддающиеся комплексному лечению в предоперационном порядке и угрожающие летальным исходом во время операции или тяжелыми осложнениями после нее (эндопротезы не следует применять у больных, прикованных к постели и не способных начать ходить после операции). Тотальная замена тазобедренного сустава по поводу повреждений у лиц пожилого возраста из-за травматичности, кровоточивости, остеопороза и большого операционного риска производится крайне редко.
Операции на мягких тканях (по первичным показаниям). Операции на коже. Первичная кожная пластика (пересадка кожи на свежие раны) - один из эффективных способов устранения дефектов кожных покровов после механических травм. Кожная пластика как этап первичной хирургической обработки (см.) обеспечивает хорошую изоляцию глубжележащих тканей от внешней среды и профилактику инфекционных осложнений. Эта мера способствует и более быстрому и полному восстановлению функции, поскольку заживление ран вторичным натяжением нередко сопровождается контрактурами, деформациями, резким ограничением, а иногда и потерей функции пострадавшего органа.
Показания к первичной кожной пластике: открытые повреждения с обнажением костей, сухожилий, нервов, дефекты кожи в области суставов. Чаще ее выполняют на кисти, стопе и волосистой части головы, где кожные покровы относительно малоподвижны, а подкожный жировой и соединительнотканный слои выражены слабо; несколько реже - в области голени, предплечья, бедра и близлежащих крупных суставов. Успех кожной пластики во многом зависит от подготовки воспринимающего раневого ложа. Кожные трансплантаты лучше приживляются при пересадке на мышечную, фасциальную и рыхлую соединительную ткани, богатые кровеносными сосудами, гораздо хуже- на кость и сухожилия. Важнейшее условие благоприятного исхода- умелое выявление и иссечение нежизнеспособных тканей в пределах раны и правильный выбор варианта кожной пластики. Основные варианты следующие: 1) пластика местными тканями (послабляющие разрезы, выкраивание лоскутов с учетом сохранившихся тканей и их перемещение, реплантация сохранившихся полностью или частично отторгнутых лоскутов, индийский метод); 2) пластика лоскутом на питающей ножке, выкроенным вдали от раны (итальянский метод, "острый" стебель Филатова); 3) свободная пластика (мелкие кусочки, полнослойные лоскуты, расщепленные лоскуты); 4) комбинированная пластика (местными тканями в сочетании со свободной пластикой, лоскутом на ножке, в сочетании с местными тканями или свободной пластикой).
Рис. 38. Способы кожной пластики местными тканями
Пластика кожная местными тканями. Небольшие дефекты можно закрыть простым сближением краев раны. Для этого следует отсепаровать кожу с подкожной клетчаткой от собственной фасции и наложить швы. Существуют различные модификации использования кожного покрова вблизи раны. Кожу перемещают из соседних с раной участков путем нанесения вспомогательных послабляющих разрезов. При овальных дефектах делают дугообразные разрезы, уменьшающие напряжение тканей и позволяющие наложить швы для соединения краев дефекта. При четырехугольном дефекте с одной или нескольких сторон выкраивают прямоугольные лоскуты, которые затем смещают, стягивая края дефекта. При не слишком широком ромбовидном дефекте можно оттянуть острым крючком два противоположных угла и превратить его в линейный. Направление и рисунок послабляющих разрезов зависят от формы пострадавшей области тела (рис. 38). Необходимо учитывать, что послабляющий разрез должен вдвое превышать длину раны, а ширина лоскута-составлять не менее половины его длины. Для пластики кожных дефектов на лице чаще применяют принцип "встречных треугольников" по Лимбергу. Кожные покровы вблизи раны можно использовать при отсустствии обширных разрушений кожи. Этот метод в чистом виде практически неприменим для первичной пластики обширных ран конечностей. Ресурсы для перемещения кожных лоскутов на конечностях, особенно в дистальных отделах, минимальны. Малая смещаемость кожи ограничивает применение этого метода и при повреждениях ладонных поверхностей пальцев.
Разновидностью местной кожной пластики при первичной хирургической обработке является реплантация (обратное подшивание) кожных лоскутов, имеющих питающую ножку, т. е. при сохранившихся сосудистых связях с подлежащими тканями. Метод чаще применяют для первичной кожной пластики скальпированных ран конечностей. Раневую поверхность неполностью отторгнутого лоскута кожи обрабатывают по типу экономного тангенциального иссечения (избегая повреждения сосудистой сети), укладывают на предварительно приготовленное воспринимающее ложе и подшивают к его краю без натяжения. Исход определяется жизнеспособностью тканей воспринимающего ложа и реплантируемого лоскута.
О первичном травматическом некрозе кожи, кроме явного раздавливания и размозжения, свидетельствуют неестественный цвет, значительная отслойка кожи от подлежащих тканей, низкая температура и отсутствие или крайне медленное (через 2-3 мин) появление кровоточивости кожных краев при разрезе. Нужно учитывать и физиологическое размещение лоскута кожи, форму, ширину питающей ножки (присутствие в ней функционирующих сосудов), натяжение при зашивании раны. Питание отслоенной кожи возможно из разветвленной эпифасциальной артериальной сети, наиболее хорошо выраженной на кисти, стопе, в области суставов конечностей. Из 4 венозных сплетений кожи кровь оттекает в венозные стволы подкожного жирового слоя. Эпифасциальная артериальная сеть кровеносных сосудов при нарушении ее связей с сосудистой сетью, расположенной под апоневрозом (особенно в зонах с развитым анастомозированием), способна обеспечить достаточное кровоснабжение травмированных лоскутов, если кожа отслоена вместе с апоневрозом. Реплантация кожи, отслоенной без подлежащей жировой клетчатки, обречена на неудачу (прерваны пути притока и оттока). Только по анатомическим предпосылкам трудно определить возможность реплантации лоскута, отслоенного с клетчаткой до апоневроза. Задачу облегчает выполнение насечек через всю толщу лоскута, а также экономное иссечение края кожи с жировой клетчаткой. Раннее появление кровоточивости тканей на срезе может указывать на достаточное кровоснабжение лоскута. Попытки сохранения лоскутов кожи сомнительной жизнеспособности обычно заканчиваются частичным или полным некрозом. В подобных ситуациях более целесообразна пластика кожи по Красовитову (см. Пластика кожная свободная). Пришивание лоскутов с натяжением, даже при сохранении достаточного артериального кровоснабжения, может иметь неблагоприятный результат в связи со спазмом и тромбозом питающих сосудов.
Пластика лоскутами на питающей ножке, выкроенными вдали от раны. Преимущество указанного метода заключается в сохранении функционирующих сосудов, нервных связей между лоскутом и донорским участком в течение всего периода приживления. В состав лоскута включают подкожный жировой слой, а иногда и поверхностную фасцию, что позволяет заместить дефект не только кожи, но и подлежащих мягких тканей. Метод применяют относительно редко, поскольку он не допускает одномоментного замещения обширных дефектов кожных покровов, требует сложных предоперационных расчетов и вынужденного положения больного. Основные показания: глубокие раневые дефекты с обнажением и деваскуляризацией костей и сухожилий на дне раны.
Пластика итальянским методом. Чаще применяют различные варианты пластики отдаленным мостовидным лоскутом (рис. 39). Двумя параллельными разрезами выкраивают мостовидный лоскут с включением подкожной жировой клетчатки. Донорский участок закрывают, используя местные ткани или метод свободной пластики. Кисть подводят под лоскут и края его подшивают к краям раны. Через 3 нед отсекают одну ножку, а через 2 нед после этого - вторую.
Рис. 39. Схема пластики отдаленным мостовидным лоскутом; а - способ Склифосовского; б - способ Ларина; в - веерообразный лоскут по Высоцкой
Пластика "острым" стеблем Филатова как завершающий этап первичной хирургической обработки применяется редко, в основном используется для закрытия скальпированных ран пальцев кисти с обнажением костей, сухожилий, а также для удлинения пальцев при отрыве их частей. Лоскут выкраивают в области брюшной стенки. Ножку стебля следует располагать по ходу сосудов с вершиной, обращенной в ту сторону, с которой будет подведен замещаемый раневой дефект. Необходимо строго соблюдать соотношение длины и ширины стебля (2 или 11/2:1). Ширина лоскута должна на 1-1,5 см превышать окружность поврежденной части пальца и на 3-4 см - ее длину; толщина лоскута 1 см. Края донорского участка сшивают с применением послабляющих разрезов, а лоскут фиксируют швами к раневому дефекту и превращают в стебель в виде трубки (рис. 40). При формировании стебля необходимо тщательно сопоставить края, осуществить гемостаз, использовать тонкий шовный материал. Поверх швов накладывают повязку со спиртом; показана иммобилизация гипсовой повязкой на 10-12 дней. Через 2 нед приступают к "тренировке" стебля путем пережатия ножки мягким зажимом сначала на 3-5 мин, а затем постепенно увеличивая это время до 2-3 ч. Стебель отсекают через 3-4 нед. Продолжительность лечения больных при подобной пластике 2-3 мес.
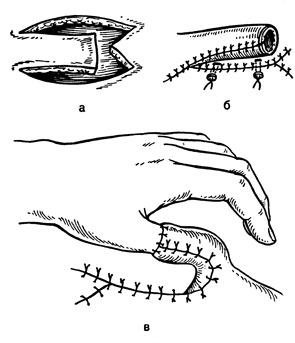
Рис. 40. Этапы (а, б, в) формирования острого стебля Филатова
Пластика кожная свободная - пересадка кожных лоскутов, лишенных сосудистых связей. Их приживление происходит через фазу плазматического питания. Пересадку мелких кусочков кожи (по Ревердену, Янович-Чайнскому, Яценко, Пясецкому и др.) в настоящее время как завершающий этап первичной хирургической обработки ран не применяют. Это связано с их частым отторжением, а в случаях приживления даже на ограниченных площадях кожные покровы малоэластичны, возникают рубцы, контрактуры (особенно на кисти).
Пластика полнослойным кожным трансплантатом (по Парину) показана при ранениях в местах, где важен не только анатомический, но и функциональный и косметический результат: на лице, голове, в области суставов и кисти. В случае приживления такие лоскуты подвижны (под ними может образовываться подкожный жировой слой), в них появляется чувствительность. Удобнее полнослойный кожный лоскут брать с внутренней поверхности плеча или наружной поверхности бедра. Рану на донорском участке ушивают наглухо после иссечения жировой клетчатки и мобилизации кожных краев. Для закрытия больших дефектов полнослойные лоскуты не применяют, поскольку возникают затруднения с закрытием донорских участков.
Разрезом, доходящим до подкожного жирового слоя, по точной выкройке, снятой с раневого дефекта, выделяют трансплантат (его длина должна на 1/5 превышать длину раны, а ширина - быть на 1/4 меньше ширины раны). Края трансплантата прошивают тонкими нитями-держалками и на специальном валике скальпелем тщательно отделяют от подкожного жирового слоя. Затем трансплантат наружной поверхностью распластывают на приготовленном ватно-марлевом шаре и перфорируют из расчета по одному отверстию (1-2 мм) на каждый квадратный сантиметр. Трансплантат тщательно адаптируют ко дну и краям раны и подшивают непрерывным швом. Приживление свободного транспланата целиком зависит от быстрого развития сосудистых связей. При его плотном прилегании к раневой поверхности происходит быстрое склеивание с подлежащими тканями благодаря выпавшему фибрину, образующему так называемый спайный слой. Чем этот слой тоньше, тем короче путь прорастающих сосудов. Чем неподвижнее лежит пересаженный лоскут на новом месте, тем больше вероятность приживления. После подшивания лоскут следует прижать повязкой, чтобы отек и раневое отделяемое не приподняли и не сдвинули его.
В конце операции всю рану закрывают широкой марлевой салфеткой в 1-2 слоя. Сверху соответственно пересаженному лоскуту укладывают несколько сложенных салфеток, и хирург осторожным давлением ладони прижимает трансплантат ко всем неровностям раны. Дополнительно еще укладывают несколько салфеток. При локализации раны на конечности обязательно осуществляется гипсовая иммобилизация. Повязку не следует снимать ранее 10-х суток после операции, если к этому нет специальных показаний (высокая температура, гнойное пропитывание). Снимать повязку следует очень осторожно, чтобы не вызвать отслойку трансплантата, разрыв развившейся сети кровеносных сосудов и последующую гибель лоскута.
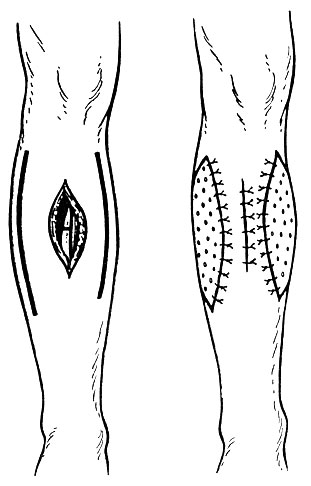
Рис. 41. Вариант комбинированной кожной аутопластики при закрытии раневого дефекта в верхней трети голени
Пересадку кожи по Красовитову чаще применяют при тяжелых механических травмах конечностей. Частично оторванные лоскуты кожи в пределах раны отсекают от материнского ложа, механически очищают (моют теплой водой с мылом), обмывают изотоническим раствором натрия хлорида и дважды смазывают 5% раствором йода с обеих сторон. Так же поступают с кожей пострадавшего, доставленной с места травмы, взятой с ампутированных или оторванных конечностей и т. п. Затем лоскуты распластывают вне операционного поля, лучше на отдельном столе, скальпелем или ножницами освобождают от жировой клетчатки и для лучшего оттока раневого содержимого перфорируют. Для увеличения его площади узким скальпелем наносят множество сквозных насечек в шахматном порядке, после чего полнослойный кожный трансплантат готов к пересадке. Лоскут следует завернуть в смоченную раствором антибиотиков или фурацилина салфетку до окончания хирургической обработки.
Можно освободить лоскут от жировой клетчатки и получить расщепленный лоскут нужной толщины (см. Пластика расщепленным кожным трансплантатом) с помощью дерматома. Пересаживаемый кожный лоскут укладывают на подготовленную раневую поверхность и в состоянии физиологического натяжения (до умеренного расхождения краев перфорационных отверстий) фиксируют узловыми швами к кожным краям раны. Рану закрывают повязкой (см. Пластика полнослойным кожным трансплантатом).
Пластику расщепленным кожным трансплантатом применяют при значительных дефектах на неопорных участках стоп, тыльных поверхностях кистей, при относительно неблагоприятных условиях раневого ложа, невозможности выполнить пластику по Красовитову (разрушение, утрата кожных покровов). Расщепленные кожные лоскуты обеспечивают менее подвижный и устойчивый к механическим воздействиям кожный покров по сравнению с полнослойными кожными трансплантатами, но лучше приживляются. Донорским участком может служить наружная поверхность бедра и область живота. Лоскут необходимой толщины и размеров можно взять быстро и с минимальной травмой при помощи дерматома с приспособлением, точно выдерживающим желаемую толщину среза (обычно 0,3-0,5 мм). При пользовании клеевым дерматомом донорские участки обезжиривают, а затем наносят специальный клей. Приклеившуюся к барабану кожу срезают, установив необходимую толщину трансплантата. На трансплантате делают насечки и подшивают к краям раны в состоянии физиологического натяжения. Рану закрывают повязкой (см. Пластика полнослойным кожным трансплантатом).
Пластика кожная комбинированная применяется тогда, когда при нанесении послабляющих разрезов, перемещении кожных лоскутов, выкроенных вблизи раны, возникают значительные раневые поверхности, не поддающиеся укрытию местными тканями. Для их закрытия используют перфорированные свободные расщепленные или полнослойные лоскуты. Этот метод эффективен при сложных повреждениях конечностей (в основном голеней). Формируют один или два мостовидных лоскута из неповрежденной кожи параллельно ране, на расстоянии 6-7 см от ее краев. Длина лоскутов должна превышать размеры раны настолько, чтобы их смещение произошло без натяжения. Лоскуты Перемещают на рану, а донорский участок закрывают путем свободной кожной пластики (рис. 41). Возможны и другие сочетания комбинированной кожной пластики (пластика лоскутом на ножке, выкроенным вдали от раны, и свободная трансплантация для закрытия дефектов, образующихся после взятия лоскута).
Ошибки и осложнения: неправильный выбор способа кожной аутотрансплантации, технические дефекты при выполнении операции - несоответствие размеров раневого дефекта и лоскутов, неплотное прилегание к воспринимающему ложу, пересадка на неподготовленное ложе, грубые манипуляции с лоскутом, его перегибы, плотное наложение швов и др. В послеоперационном периоде: неприменение иммобилизации, холода, возвышенного положения поврежденного органа, несвоевременные снятие швов при нарастающем отеке и эвакуация гематомы, недооценка антибактериальных средств, общеукрепляющей терапии и др.
При гиперемии в области лоскута показаны короткие новокаиновые блокады с антибиотиками, УФО и влажно-высыхающие повязки. При нарастающем отеке и воспалении нужно снять 1-2 шва, а при нагноении-провести интенсивное консервативное лечение, включающее своевременные перевязки, обработку раны слабыми антисептиками, новокаиновые блокады с антибиотиками, повязки с гипертоническим раствором натрия хлорида или антисептическими растворами, противовоспалительную физиотерапию - УВЧ, электрофорез с антибиотиками. По стихании воспалительного процесса накладывают вторичные швы. При частичном некрозе лоскута иссекают участок некротизированных тканей и накладывают вторичные швы после мобилизации краев раны. При больших дефектах кожи проводится повторная кожная пластика. Циркулярный некроз конца "острого" стебля Филатова заставляет иссечь некротический участок, стебель удлинить и вновь подшить к краям дефекта. Для снятия или уменьшения гипоксии лоскута и воспринимающего ложа при значительных дефектах после тяжелых механических травм с самых ранних этапов методом выбора считается гипербарооксигенотерапия (см.).
Операции на мышцах. Иссечение мышц лежит в основе срочной радикальной хирургической обработки (см. Первичная хирургическая обработка ран). Иссекают не только явно нежизнеспособную мышечную ткань, апоневроз, фасции, рыхлую соединительную ткань, но и ткани сомнительной жизнеспособности. Погибшие участки мышечной ткани не реагируют сокращениями при механическом раздражении и не кровоточат по линии надреза, теряют характерный красный цвет; при пересечении мышечных волокон отсутствует ощущение упругости. Травматический некроз апоневроза и фасции проявляется утратой структуры, характерного цвета и блеска. Соединительная ткань между мышцами при травматическом некрозе имбибируется кровью, теряет свое рыхлое строение и приобретает вид тонкой пленки. Дифференцировать поврежденные ткани помогает обильное промывание раны слабыми антисептиками. От контакта с промывной жидкостью нежизнеспособные или сомнительной жизнеспособности мышцы бледнеют, а неповрежденные остаются блестящими, не изменяют цвет и тургор.
Сшивание мышц технически просто при отсутствии дефекта или незначительном дефекте мышечной ткани (резаные раны). Концы мышцы захватывают глубоко проникающими прерывистыми (лучше матрацными) швами так, чтобы поверхности разреза при затягивании шва хорошо соприкасались с максимально возможной адаптацией мышечных волокон; в результате восстанавливается физиологическое натяжение. При более значительном дефекте перед сшиванием прибегают к мобилизации мышечных концов (сшивание чрезмерно натянутых мышц успеха не приносит). При сшивании мышц следует осуществлять тщательный гемостаз, устранять пустые пространства и карманы.
Перемещение мышц (транспозиция) - изменение топографии мышцы без нарушения анатомического прикрепления ее концов. Оперативные приемы при этом заключаются в отсепаровывании (мобилизации) мышцы с последующим ее оттягиванием в сторону раневого дефекта для закрытия оголенной кости (особенно зоны перелома), зоны швов сосудов или нервов. Чаще это применяют на конечностях, но можно использовать и в других областях. Так, при закрытии дефектов грудной стенки для достижения герметичности плевральной полости, кроме сшивания межреберных мышц, перемещают (мобилизуют) или большую грудную, или переднюю зубчатую, или широкую мышцу спины.
Пластическое замещение мышцей - закрытие раневых дефектов частью пересеченной мышцы. При пластике мышечным лоскутом на конечности руководствуются прежде всего типом его кровоснабжения. Различают две формы вхождения питающих артерий в мышцу: а) сегментарную, с последовательным вхождением в мышцу артериальных ветвей по всей ее длине; встречается тогда, когда вдоль мышцы проходит крупный сосуд; б) проксимальную, с вхождением сосудов лишь в верхнюю часть мышцы; встречается тогда, когда источник питания прилежит к мышце только в верхнем ее отделе. Внутримышечные артериальные магистрали распространяются вдоль направления тяги мышц.
Мышечный лоскут должен быть хорошо васкуляризированным, при выкраивании следует учитывать направление его ножки. На бедре для пластики дефектов используют лоскуты из внутренней, наружной широких мышц и из портняжной мышцы. При выкраивании лоскута необходимо его основание оставлять вверху. На голени лоскуты обычно выкраиваются из икроножной и отчасти камбаловидной мышцы (с магистральным типом кровоснабжения). При необходимости применяют и мышечные лоскуты на двух ножках из передней болынеберцовой мышцы.
Обнаженную кость и место перелома закрывают одним или двумя мобилизованными мышечными лоскутами с фиксацией их швами к краям дефекта. Желательно первичное закрытие обнаженной мышцы свободным кожным аутотрансплантатом. На плече чаще всего пользуются лоскутами, выкроенными из наружного отдела брюшка двуглавой и латеральной головки трехглавой мышцы. Структура сосудистой системы здесь позволяет закрыть дефект плеча на уровне средней и нижней третей. Для мышечной пластики дефектов проксимальных отделов плеча следует использовать лоскуты из дельтовидной мышцы. Во всех случаях на плече выкраивают лоскуты с проксимальной ножкой.
Показания к первичной мышечной пластике возникают и при необходимости закрыть дефекты после хирургической обработки по поводу тяжелых механических травм таза, особенно в подвздошных областях. При этом приходится не только иссекать значительные участки размозженных мягких тканей, но и выполнять протяженные резекции раздробленных подвздошных костей. Возникает угроза выпадения внутренних органов. Здесь целесообразно выкраивание лоскутов из подвздошной или косых мышц живота в зависимости от их сохранности, а также формы закрываемого дефекта. Лоскуты внедряют в дефект, перекрывая плоскости дефекта подвздошной кости и фиксируют к ягодичным мышцам матрацными швами. Мышечная пластика костных дефектов в области таза позволяет надежно изолировать обнаженные губчатые костные поверхности, служит целям гемостаза, ликвидирует опасность образования полостей после иссечения размозженных тканей, сохраняет мышечное равновесие в зоне первичной хирургической обработки, становится своеобразным каркасом, позволяющим удерживать внутренние органы.
Операции на сухожилиях. При повреждениях (по первичным показаниям) применяют сухожильный шов и крайне редко-сухожильную пластику. Сухожильный шов направлен на восстановление целости поврежденного сухожилия без грубого рубца. Первичный шов накладывают в первые 24-48 ч после повреждения сухожилия. Сухожильный шов накладывают в операционной.
Показания: резаные, колотые, ушибленные раны с повреждением мягких тканей и костей, после хирургической обработки (включая стабилизацию перелома) допускающие закрытие зоны сухожильного шва неповрежденными тканями. Первичный шов сухожилий не следует выполнять при обширных тяжелых механических травмах с размозжением мягких тканей и костей, загрязненных резаных ранах, а также тогда, когда рана оставляется открытой. Определяя показания к первичному шву, хирург прежде всего должен быть уверен в возможности заживления раны первичным натяжением.
При наложении сухожильного шва следует особо бережно относиться к тканям. Ткани следует увлажнять раствором новокаина или изотоническим раствором хлорида натрия. Рациональные разрезы кожи позволяют избежать спаяния сухожилия с кожным рубцом. Следует пользоваться разрезами, создающими хороший доступ к сухожилию и снижающими опасность образования дерматогенных контрактур. Так, на пальцах дополнительные разрезы проводят по боковым поверхностям. Для доступа к пяточному сухожилию, к сухожилию четырехглавой мышцы бедра применяют боковые разрезы.
При обработке сухожилий размятые концы нужно отсекать лезвием бритвы; если оно рассечено и имеет ровные концы, то можно ограничиться удалением гематомы. Нередко концы разорванного сухожилия вследствие ретракции мышц расходятся; на предплечье и тыле кисти такое расхождение незначительно. Поврежденные сухожилия сгибателей в области ладони и пальцев, как правило, расходятся далеко. Более значительные расхождения образуются при пересечении мышц, развивающих большие механические усилия (двуглавая и трехглавая мышцы плеча, икроножная и четырехглавая мышцы). Найти разошедшиеся концы сухожилия помогают сгибание в соответствующих суставах, "выжимание" сократившейся мышцы, наложение резинового бинта, иногда-дополнительный разрез. Если в ране повреждено несколько сухожилий, то каждый конец прошивают тонкой нитью-держалкой и определяют его принадлежность осторожным потягиванием. В центральных концах ориентируются на основании топографической анатомии.
Предложено много методов сухожильного шва. Его выбирают в зависимости от характера, локализации, калибра сшиваемого сухожилия, мощности мышцы, размера диастаза (степени ожидаемого натяжения), возраста, профессии пострадавшего. Качество шва зависит и от шовного материала. Чем грубее шовный материал и сложнее операция, тем больше спаек и хуже функциональный исход. Концы сухожилий разволокняются и швы прорезываются. Стремление захватить в шов побольше тканей приводит к перетягиванию сшиваемых сухожилий, расстройству кровообращения в них и нарушению заживления. Для наложения швов используют шелк, капроновые, лавсановые, нейлоновые нити № 4 или 2/00 и 1/00, стальную проволоку (марки К-40). Можно пользоваться атравматическими иглами с амидными и супрамидными нитями.
Виды сухожильных швов. Внутренние швы (неснимаемые) - швы, при которых материал расположен внутри сухожилия. Применяют для сшивания сухожилий крупных мышц и на предплечье.
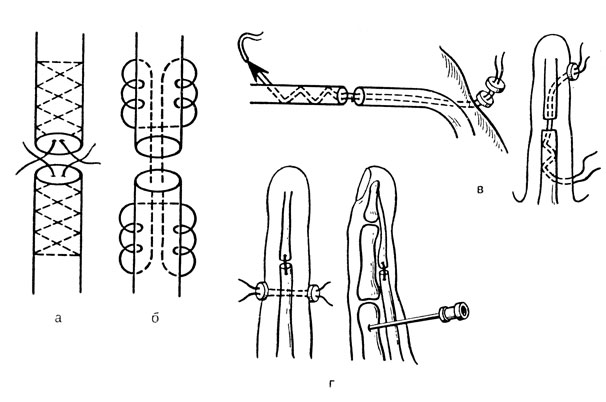
Рис. 42. Основные методы сухожильного шва. а - шов Кюнео; б - шов Казакова; в - удаляемый сухожильный шов; г - варианты блокирующих швов
Метод Кюнео. Используют одну нить с двумя иглами на концах. Внутриствольно, отступя 2-2,5 см от конца сухожилия, одной иглой прошивают сухожилия в поперечном направлении, затем делают 3 стежка в косом направлении; последний выкол иглы проходит через край сечения. Другой иглой прошивают тот же конец сухожилия с противоположной стороны. Подобным образом прошивают второй конец сухожилия, после чего нити связывают (рис. 42).
Снимаемые (блокирующие или подвесные) швы, фиксируя проксимальный отрезок сухожилий, создают хорошую адаптацию концов сухожилия, снижают опасность прорезывания шва, меньше нарушают кровообращение. Эти швы целесообразны в местах, где неудаляемые швы срастаются с окружающими тканями, нарушая скольжение. Швы удаляют, разрезав выведенные наружу и завязанные над пуговицей концы. Сшивая сухожилие, принимают во внимание его соотношение с окружающими тканями на кисти, выделяют зоны и определяют показания к операции в каждой зоне. При повреждениях сгибателей выделяют повреждения в зоне лучезапястного сустава (запястного канала); повреждения сухожилия, длинного сгибателя большого пальца; повреждения сухожилий сгибателей I-III-IV пальцев на ладони (вне синовиальных влагалищ); повреждения сухожилий сгибателей пальцев в области синовиальных влагалищ ("критическая зона"); повреждения сухожилий сгибателей дистальнее середины средней фаланги и повреждения у основания средней фаланги. Хирургическая тактика в каждой зоне особая (см. Разрывы сухожилий). При повреждениях сухожилий разгибателей выделяют повреждения сухожильно-апоневротического растяжения в области дистального межфалангового сочленения; нарушения разгибателей в области проксимального межфалангового сустава; повреждения разгибателя в области основной фаланги; травму разгибателя в пястной области и в области запястья.
При открытых повреждениях других локализаций сухожилия сшивают по тем же принципам и в те же сроки, что и на кисти - внутриствольный шов при наличии скользящего аппарата и внешний шов там, где отсутствует скользящий аппарат. К первичной пластике при дефектах сухожилий по первичным показаниям прибегают относительно редко (пяточное сухожилие, сухожилие четырехглавой мышцы бедра). Срок иммобилизации после оперативного восстановления сухожилий и мышц зависит от величины механической нагрузки мышцы, в среднем 4-6 нед. Блокирующие швы снимают через 3 нед. Назначают ЛФК, массаж, физиотерапию. При тяжелых открытых повреждениях показано лечение только в стационаре до полного выздоровления с обязательными ранними противовоспалительными и стимулирующими мерами.
При последствиях повреждений мышц, сухожилий, связок, нервов и костей в специализированных учреждениях применяют различные пластические операции на сухожильно-мышечном аппарате.
Классификация сухожильно-мышечной пластики по Краснову
1. Операции, восстанавливающие функцию суставов.
Пересадка сухожилий и мышц: центральная и периферическая (раздельная, полная, частичная), тотальная (мышца на ножке, мышечный фарш, аутоаллопластика).
Миотрансмиссия: ауто- и алломиотрансмиссия.
2. Операции, укрепляющие суставы и нормализующие их функцию: транспозиция (непосредственная, косвенная), тенодез (внутрикостный, мягкотканный), транспозиция и тенодез, аллопластика.
3. Операции, снимающие мышечный тонус и спазм.
Миотомия. Тенотомия.
Пластические миотомии: при нарушении целости сухожилий и мышц (Z-образное и другие виды пластического удлинения), без нарушения целости сухожилий и мышц (сегментарное над сечение с расслоением).
Дезинсерция: надкостничная, поднадкостничная.
Относительное удлинение сухожилий и мышц (за счет укорочения кости).
4. Операции, нормализующие трофические процессы и стимулирующие регенерацию тканей: эластическая аутомиокомпрессия, лоскутная миотенопластика, укорочение сухожилий и мышц.
5. Операции, восстанавливающие целость сухожилий и мышц: сухожильно-мышечный шов, миотенолиз, тонизирующая миотенопластика, реинсерция.
6. Комбинированные операции: теномиопластические, остеомиопластические.
Под пересадкой подразумевают перемещение всей мышцы или изменение точек прикрепления ее проксимального или дистального концов. Миотрансмиссия направлена на передачу силы мышцы через ауто- или аллотрансплантат. Тонизирующая миотенопластика - придание мышце - оптимального тонуса путем удлинения, укорочения, растяжения и других приемов. Аутомиокомпрессия нормализует сухожильно-мышечный тонус в результате восстановления анатомической длины поврежденной кости (см. Остеопластика). Тенодезом называется трансформация сухожилия в связку, дезинсерцией - отслоение сухожилия или мышцы от места их прикрепления, реинсерцией - соединение оторванного сухожилия с местом его естественного прикрепления. Миотенолиз направлен на выделение сухожилий и мышц из Рубцовых образований и восстановление их естественного хода и функции.
Ошибки и осложнения: 1. Неправильный выбор метода операции. 2. Технические погрешности-недостаточная хирургическая обработка, грубые манипуляции - захватывание и передавливание мышц и сухожилий зажимами и пинцетами, чрезмерное натяжение в области швов вследствие недостаточной мобилизации мышц и сухожилий при их дефектах, а также несоответствующего положения органа в послеоперационном периоде, снижение регенеративных возможностей или гибель тканей вследствие нарушения их кровоснабжения (неправильное выкраивание лоскутов, неплотное прилегание окружающих мягких тканей и др.). 3. Неправильное ведение послеоперационного периода-отсутствие полного покоя поврежденного органа, плохая иммобилизация; недостаточный контроль за поврежденным органом (врезание, "удавки" кожных швов при нарастании отека), неприменение холода в первые сутки после операции, антибактериальных и общеукрепляющих средств; преждевременная выписка из стационара.
Операции на нервах (по первичным показаниям). Шов нерва применяют при частичном или полном перерыве нервного ствола. Первичный шов накладывают в первые 8-12 ч после ранения. Используют атравматические иглы и соответствующий шовный материал (капрон, супрамидная или лавсановая нить, тонкие шелковые нити, лучше - подкрашенные). При сшивании нервов на предплечье, кисти, голени, стопе целесообразно применять проводниковое или внутрикостное обезболивание в сочетании с местной инфильтрационной анестезией. При обширных повреждениях и у детей применяют общее обезболивание. Для доступа к поврежденным нервам не следует растягивать рану крючками, лучше сделать дополнительные разрезы достаточной глубины и длины. При поперечных и косых ранах мягких тканей к их краям добавляют продольные разрезы. Это обеспечивает подвижность раны, в ней не остается скрытых карманов. Переместив образовавшиеся кожно-фасциальные лоскуты, обнаруживают нерв. При закрытых перерывах нерва применяют рациональные доступы через неповрежденные ткани. Выявленное во время операции сдавление нервного ствола (отломками костей, инородным телом и т. д.) устраняют. При полном, частичном или внутриствольном перерыве нерва выполняют шов нерва. Дефекты нервных стволов до 4 см обычно позволяют сблизить концы и наложить шов. При больших дефектах (от 4 до 10 см) сблизить концы нерва не удается, следует мобилизовать нерв препаровкой, изменить его позицию, придав конечности положение, устраняющее натяжение нерва.
Шов нерва накладывают для как можно более точного сопоставления поперечных срезов пучков нерва и удержания их в таком положении до срастания эпиневрия. Перед наложением шва необходимо освежить концы поврежденного нерва (при частичном или строго поперечном разрезе ствола нерва концы его можно не иссекать) после эпиневральной анестезии центрального отрезка нерва 1% раствором новокаина. Иссекают травмированные, не способные к регенерации концы нерва, обязательно лезвием безопасной бритвы (захваченным кровоостанавливающим зажимом) до отчетливой структуры нерва. Разрезы должны быть строго перпендикулярными длиннику нервного ствола. На разрезе неповрежденные пучки нервных волокон имеют зернистый вид, своеобразный блеск с голубоватым оттенком. Для лучшей ориентировки в свободных краях эпиневрия и отдельных пучках нервных волокон можно применять раствор метиленовой сини (3 капли на 40 мл изотонического раствора хлорида натрия), избирательно окрашивающей нервные волокна. Можно осмотреть поперечные срезы нерва через лупу (или операционный микроскоп). Кровотечение с линии разреза останавливают шариком, увлажненным раствором перекиси водорода.
Не следует травмировать нерв пинцетами и зажимами, лучше удерживать его за эпиневрий нитями-держалками, предупреждая ротацию. Очень тонкие швы (лучше разноцветным шовным материалом) накладывают на эпиневрий атравматической иглой, вначале с наиболее доступной стороны (можно с передней полуокружности), а затем, изменив положение нитей-держалок, на противоположную полуокружность. Концы нерва сближают до легкого соприкосновения, не оставляя диастаза, но и без лишнего сдавления нервных пучков. Следует обеспечить герметичность для предупреждения прорастания аксонов за линию шва и врастания в просвет эпиневрального шва снаружи соединительной ткани. Количество швов зависит от толщины нерва. Ориентиром для тщательной адаптации пучков нерва могут служить сосуды эпиневрия. Нервные пучки следует сопоставить так, чтобы растущие из проксимального конца аксоны продолжались в дистальном отрезке нерва. Завязывать нити следует не слишком плотно, поскольку при отеке концы нерва могут выбухать и выворачиваться наружу. Не нужно допускать ротации, загибания отдельных пучков. В специализированных лечебных учреждениях используют микрохирургическую технику.
При сшивании нерва во время операции необходим особенно тщательный гемостаз.
Гематомы и рубцы отрицательно сказываются на регенерации нерва и могут приводить к искривлению нервных пучков. При первичной хирургической обработке вначале следует восстановить поперечно рассеченные сухожилия и мышцы (это хорошо сближает ткани, облегчая соединение концов нерва), при переломе произвести остеосинтез. После выполнения шва нерв следует разместить среди неповрежденных мышц в положении максимального расслабления. Конечности после окончания операции иммобилизируют в положении, при котором накладывали шов нерва.
Перемещение нерва в новое ложе по более короткому пути позволяет без натяжения сблизить далеко разошедшиеся концы, во многих случаях заместить значительные дефекты нервов на верхних конечностях (локтевого и лучевого). Локтевой нерв выделяют в нижней трети плеча и верхней части предплечья. При этом учитывают, что локтевой нерв при переходе с плеча на предплечье отклоняется внутрь от средней линии, располагаясь между внутренней поверхностью мыщелка плечевой кости и локтевым отростком. Затем нерв переносят на переднюю поверхность с одновременным сгибанием руки в локтевом суставе, получая возможность сшить нерв без натяжения и ликвидировать дефект до 10 см. Для устранения дефекта лучевого нерва в пределах 8-9 см на задней поверхности плеча нерв переносят на переднюю поверхность плеча. При мобилизации нервных стволов следует стремиться к сохранению питающих сосудов, помня, что периферический нерв имеет 3-6 анастомозирующих внутриствольно питающих артерий, а интервалы между ними составляют от 3 до 10 см.
Пластика нерва по первичным показаниям применяется крайне редко.
Ошибки и осложнения. Ошибки: неполноценная хирургическая обработка раны и нерациональный, недостаточно полный подход к поврежденному нерву; неправильная диагностика повреждения нерва (пересечение нерва с внутриствольной гематомой или ушибом при сохранении его проводимости или невыполнение шва нерва при частичном или полном его перерыве); грубые манипуляции на нерве (захват зажимом или пинцетом за неповрежденный эпиневрий, грубые потягивания нерва и т. д.); технические погрешности при выполнении шва (чрезмерно плотный контакт или диастаз концов нерва, ротационные смещения); оставление сшитого нерва в ране не прикрытым окружающими мягкими тканями, сшивание конца нерва с поврежденным сухожилием, иммбилизация конечности в состоянии натяжения нерва; недооценка противовоспалительного, общеукрепляющего лечения, механофизиотерапии; отсутствие контроля за восстановлением нерва. Осложнения: нагноение раны, прорезывание швов, неврома, рубцовое ущемление нерва.
Операции на сосудах (по срочным показаниям). Выбор метода определяется характером повреждения сосуда и органа, тяжестью раневой инфекции, общим состоянием пострадавшего (анемия, сочетанные повреждения и др.), опытом хирурга и наличием условий для операции. При травме сосуда требуется возможно раннее восстановление его проходимости (шов, пластика). Если это не удается, то сосуд перевязывают (в ране или на протяжении).
Перед вмешательством на сосуде необходима подготовка больного. Она заключается во временной остановке кровотечения и мероприятиях, восстанавливающих ОЦК. Обезболивание зависит от характера травмы, повреждения сосуда, возможных осложнений и т. п. Основной метод при экстренных операциях - наркоз с добавлением местной анестезии сосудисто-нервного пучка при его обнажении.
Рис. 43. Разрезы для доступа к крупным сосудам при ранениях на передней (а) и задней (б) поверхности туловища и конечностей. 1 - к внутренней сонной артерии; 2 - к общей сонной артерии; 3 - к позвоночной артерии; 4, 5 - к подключичным сосудам; 6 - к подкрыльцовым сосудам; 7 - к плечевой артерии; 8 - к сосудам локтевого сгиба; 9 - к локтевой артерии; 10 - к лучевой артерии; 11 - к продольной артерии груди; 12 - к внутренней сосковой артерии; 13 - к дуге аорты; 14 - к надчревной артерии: 15 - к общей подвздошной и под чревной артериям; 16 - к наружной подвздошной и бедренной артериям; 17 - к бедренным сосудам; 18 - к глубокой бедренной артерии; 19, 20 - к задней большеберцовой артерии; 21-к передней большеберцовой артерии; б: 1 - к затылочной артерии; 2 - к верхнему отделу позвоночной артерии; 3, 4, 5 - к лопаточным сосудам; 6, 7 - к ягодичным артериям; 8 - к подколенной артерии. 9, 10 - к задней большеберцовой артерии
Операционный доступ. Планируя операцию при острой травме сосудов, хирург должен точно представлять себе топографо-анатомические особенности зоны повреждения и руководствоваться классическими доступами к крупным сосудам (рис. 43). При операциях на сосудах следует пользоваться, кроме обычного инструментария, диссекторами, сосудистыми иглодержателями, изогнутыми тупоконечными ножницами (для выделения сосудов), остроконечными ножницами с режущей частью разной формы, анатомическими пинцетами, эластичными сосудистыми зажимами. Перед операцией на сосудах груди, таза, конечностей необходимо приготовить инструменты для вмешательств на костях и все необходимое для остеосинтеза (см.). Для операций на конечностях приготавливают стерильные жгуты. Необходимо одновременное восполнение ОЦК в связи с неизбежной кровопотерей.
Противопоказания к восстановлению сосудов: повреждения немагистральных сосудов, обширные разрушения мягких тканей и костей, сомнения в жизнеспособности конечности, а также необратимая острая ишемия конечности (глубокая мышечная контрактура с полной утратой активных движений и всех видов чувствительности), тяжелое состояние пострадавшего, когда восстановительная операция угрожает жизни.
Перевязка сосуда (лигатура) - основной способ окончательной остановки кровотечения. Оба конца пересеченного сосуда захватывают зажимами и перевязывают над ними. Возможна перевязка сосуда на протяжении (вдали от места его пересечения). Методы перевязки сосуда: перевязка центрального и периферического отделов сосудов в ране с ушиванием дефекта сосуда узловатыми швами для исключения кровотечения из коллатералей, отходящих от сосуда между обеими лигатурами; при невозможности ушивания дефекта сосуда между лигатурами перевязывают или прошивают коллатерали вместе с мышцами; перевязка центрального конца артерии на протяжении, когда невозможна перевязка периферического отдела артерии в ране (внутренняя и наружная сонные, позвоночные артерии); оставление наложенных зажимов в ране (на 2-4 сут), если перевязать или ушить сосуд не удается.
Пластика сосуда. Дефект сосуда можно замещать венозным аутотрансплантатом, синтетическим протезом (терилен, лавсан, дакрон), артериальным аллотрансплантатом. Применение пластмассовых протезов дает относительно хорошие результаты при замещении сосудов большого диаметра (подключичная артерия, общие и наружные подвздошные артерии и т. п.), но на конечностях, как правило, обречено не неудачу. Аллопластику сосудов также пока нельзя рекомендовать в качестве массовой операции. Наилучшим материалом для замещения дефектов сосудов конечностей по первичным показаниям является собственная вена больного, которая полностью приживает и постепенно утолщается, приобретая свойства артериальной стенки. В качестве пластического материала обычно используют большую подкожную вену бедра. Не следует брать для пластики вену, сопровождающую поврежденную артерию, поскольку ее диаметр значительно больше, чем артерии. Кроме того, выключение крупной вены вредно из-за нарушений венозного оттока.
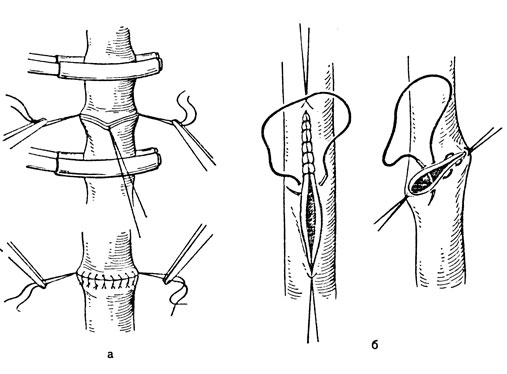
Рис. 44. Ручной сосудистый шов. а - циркулярный шов по Каррелю при полном пересечении сосуда; б - шов при продольном и косопоперечном ранения стенки крупного сосуда
Техника сосудистой пластики с использованием аутовенозного трансплантата заключается в следующем: после определения величины дефекта и ангиографии, позволяющей судить о проходимости дистального сосудистого русла, выделяют и иссекают сегмент большой подкожной вены, перевязав коллатерали. Выделенный аутотрансплантат промывают изотоническим раствором хлорида натрия с гепарином через периферический конец, чтобы напором жидкости не повредить клапанов, и одновременно лигируют неперевязанные мелкие венозные ветви. Трансплантат вшивают в дефект артерии, соединяя его периферический отдел с центральным концом артерии, а центральный - с периферическим, чтобы не нарушить ток крови клапанами вены, которые в не перевернутом на 180° трансплантате окажутся закрытыми под давлением артериальной крови. При наложении механического сосудистого шва целесообразно производить разбортовку концов поврежденных сосудов и трансплантата на двух аппаратах и одновременно их сшивать. Пластика сосудов требует тщательной техники, следует избегать травмирования трансплантата и концов восстанавливаемого сосуда. Места швов орошают раствором новокаина с гепарином и защищают ткани влажными салфетками. По окончании операции в течение нескольких минут следят, не образуется ли тромб в области анастомозов. При образовании тромба в одном из концов трансплантата его удаляют из продольного разреза и вновь накладывают сосудистый шов. В конце операции восстановленный сосуд следует закрыть тканями, поскольку незащищенный сосуд обречен на тромбирование или некроз с вероятным опасным кровотечением.
Восстановление кровотока в магистральной артерии должно сочетаться (при возможности) с восстановлением магистральной вены, в противном случае не исключены венозный стаз и трудноизлечимые тромбофлебиты. После операции не следует применять циркулярные бинтовые повязки - достаточно клеоловой наклейки на линию швов.
При изолированных повреждениях сосудов оперированной нижней конечности придают в постели функционально выгодное положение с помощью мягких подушек, для верхней конечности можно ограничиться применением мягкой косынки. При травмах с повреждением сухожилий, мышц, костей применяют подкладочную гипсовую лонгету с иммобилизацией соседних суставов.
Шов сосуда. Различают циркулярный шов, накладываемый по всей окружности сосуда, и боковой - на части окружности. Принципы выполнения: концы сосудов должны соприкасаться по линии швов своей внутренней оболочкой (интимой); следует избегать травмирования внутренней оболочки сшиваемых сосудов; стремиться, чтобы шовный материал не выступал в просвет сосуда и не соприкасался с кровью; необходима герметичность по линии соприкосновения стенок и в местах прохождения шовного материала; шов не должен вызывать сужения просвета сосуда.
Для шва сосудов используют круглые атравматические иглы с синтетическими (амидные, супрамидные) нитями.
Циркулярный шов применяют при полных и неполных разрывах сосудов. При боковых повреждениях, превышающих четверть окружности сосуда, для предупреждения деформаций, механического сужения просвета сосуда и последующего тромбообразования следует также накладывать циркулярный шов. Это целесообразно еще и потому, что шов накладывают в пределах неповрежденной сосудистой стенки с пересечением вазоконстрикторов, что предупреждает послеоперационный спазм сосудов.
Боковой шов применяют при небольших (менее четверти окружности) резаных, колотых ранах, когда можно зашить рану без риска вызвать деформацию сосуда 1-2 швами. Необходимо тщательно исследовать сосудистую стенку, особенно интиму, которая может не попасть в шов. Боковой шов без захвата интимы не только обречен не неудачу, но и опасен из-за возможности последующего тяжелого кровотечения. Применяют простой узловатый шов, простой непрерывный, матрацный узловатый (П-образный или У-образный), матрацный непрерывный и ряд более сложных. Наибольшее распространение при сшивании сосуда конец в конец получил шов по Каррелю (рис. 44). Вначале накладывают три фиксационных узловых шва, при натягивании которых просвет сосуда принимает треугольное очертание. Промежутки между фиксационными швами сшивают частыми (на расстоянии 1 мм) стежками узловатого или непрерывного шва. Вначале сшивают заднюю часть сосудистой стенки, а затем, слегка поворачивая сосуд нитями фиксационных швов, боковые. При этом следует добиваться выворачивания сосудистой стенки и плотного соприкосновения интимы. Герметичность шва проверяют по снятии зажимов. При необходимости можно наложить 1-2 дополнительных узловых шва. При продольных линейных ранениях сосудов можно ограничиться наложением непрерывного шва или ряда узловатых. Неполные поперечные или лоскутные раны меньше четверти окружности сосуда требуют непрерывного матрацного шва или ряда узловатых П-образных.
Успех наложения сосудистого шва определяется техникой его выполнения. При сближении концов сшиваемых сосудов и завязывании лигатур нить нужно натягивать плавно, без рывков. Избежать натяжения в области шва можно, выделив концы сосуда из окружающей клетчатки на протяжении 7-8 см. Иногда для этого приходится жертвовать небольшими боковыми ветвями. Натяжение сосуда на конечности устраняется ее сгибанием в ближайшем суставе. Наложение венозного шва имеет свои особенности, обусловленные малой толщиной сосудистой стенки, ее легкой ранимостью и медленным током крови. Низкое венозное давление и особенности строения венозной стенки предрасполагают к деформациям, спадению в месте соустья и тромбообразованию в зоне шва.
При механическом сосудистом шве шовным материалом являются танталовые скрепки. Сшиваемые концы сосудов соединяются выворачивающим многоскрепочным циркулярным швом, который обеспечивает достаточную герметичность, не вызывает сужения соустья; танталовые скрепки не проникают в просвет сосуда. Для выполнения механического шва с помощью аппарата необходимы эластичные концы сосудов длиной 1,5-2 см. Атеросклеротические изменения, особенно кальциноз, исключают применение механического шва. В клинической практике сосудистый шов чаще выполняют вручную.
Ошибки и осложнения: неполноценная хирургическая обработка раны; недостаточный опыт хирурга; отсутствие специального оснащения; нерациональный подход к сосуду; неправильный способ операции на сосуде; позднее, при развившейся или далеко зашедшей ишемии органа, восстановление артериального кровотока; восстановление сосуда с натяжением (циркулярный шов вместо пластики сосуда); технические погрешности сосудистого шва (дополнительная травма сосудистой стенки, сужение и деформация просвета сосуда, оставление обрывков отслоенной интимы в просвете сосуда, отсутствие герметичности шва); пренебрежение превентивной терапией тромбообразования: антикоагулянтной терапией при отсутствии противопоказаний, переливаниями крови, крове-замещающих жидкостей, введением спазмолитиков, обезболивающих средств, новокаиновыми блокадами; нерациональное устранение отека тканей в послеоперационном периоде.
Осложнения: нарушения кровообращения органа после перевязки сосуда (если перевязаны сосуды конечностей, то боли, перемежающаяся хромота, трофические расстройства); тромбозы сосуда, повторные и аррозивные кровотечения, травматические аневризмы; местные и общие расстройства, обусловленные восстановлением артериального кровотока ("синдром включения", "реплантационный синдром" и др.).
Первичная хирургическая обработка раны. Первичную хирургическую обработку ран, в том числе открытых переломов (см.) костей конечностей, следует рассматривать как неотложное хирургическое вмешательство (ургентную операцию) и выполнять ее сразу же после поступления пострадавшего в травматологическое отделение. Исключения составляют больные в состоянии тяжелого травматического шока, нуждающиеся в реанимационных мероприятиях. При тяжелых механических травмах конечностей (отрывах и размозжениях) сроки операции определяются временем, необходимым для восполнения ОЦК и восстановления гемодинамических показателей до безопасного уровня (см. Ампутация конечности). Прогноз в определенной степени зависит от времени, прошедшего с момента травмы до хирургической обработки. Профилактическое применение антибиотиков и других антибактериальных средств позволяет несколько продлить сроки до операции без заметного ущерба для больного. Однако их следует использовать лишь в исключительных случаях, в обычных условиях необходима ранняя хирургическая обработка.
Первичная хирургическая обработка костно-мышечной раны - сложное вмешательство, ее должен выполнять наиболее опытный травматолог отделения, обязательно с участием ассистентов. Эта операция может включать в себя следующие основные элементы: выбор обезболивания; рассечение раны; тщательный гемостаз в ходе выполнения всех оперативных приемов; иссечение нежизнеспособных тканей и тканей сомнительной жизнеспособности, удаление инородных тел; восстановление нарушенных анатомических взаимоотношений; рациональное дренирование. Адекватное обезболивание (с учетом общего состояния больного) - одно из главнейших условий успеха. Недостаточная анестезия нередко служит источником дополнительной травмы и может стать причиной сокращения объема хирургической обработки. При тяжелых травмах лучше применять ингаляционный наркоз с миорелаксацией. При небольших одиночных повреждениях целесообразна местная анестезия.
Хирургический туалет раны. Туалет окружности раны предшествует операции и имеет важное значение в предупреждении вторичного загрязнения (рану покрывают многослойной стерильной марлевой салфеткой). Если кожные покровы загрязнены минеральными маслами и другими вязкими веществами, то их смывают эфиром. Затем окружающую рану кожу моют теплой мыльной водой и окончательно обмывают раствором нашатырного спирта. Туалет кожи проводят осторожно, смывная жидкость не должна попадать в рану. Костно-мышечную рану обильно промывают согретыми до температуры тела растворами антисептиков (фурацилин, монохлорамин Б, лактат этакридина, хлорацид, хлорамин и др.), чередуя их с раствором перекиси водорода и изотоническим раствором хлорида натрия. С особой тщательностью отмывают раневые "карманы", места отслойки кожи.
В настоящее время для быстрого отмывания ран и отсасывания содержимого созданы специальные аппараты. После промывания и осушивания раневой поверхности меняют белье и приступают к следующему этапу операции.
Рассечение раны. Для того чтобы ориентироваться в анатомических разрушениях, полностью осмотреть пострадавшие ткани на всем протяжении, следует рассечь рану (особенно фасции и апоневрозы). Это является также существенным превентивным мероприятием для декомпрессии тканей при травматическом отеке в послеоперационном периоде. Величина и направление рассечения должны соответствовать размерам раневого канала с учетом топографии важнейших сосудисто-нервных образований. Иногда для полной обработки раны нужны дополнительные разрезы, обеспечивающие свободный доступ в глубину раневого канала.
Гемостаз в ходе операции выполняют путем лигирования или коагуляции кровоточащих сосудов. Следует помнить о возобновлении кровотечения после разрешения спазма сосудов в окружности раны или после повышения АД у пострадавшего. Добиваться обескровливания раны во время операции на конечности путем наложения кровоостанавливающего жгута не следует без четких к тому показаний (массивное артериальное кровотечение). Однако наложение перед операцией провизорного жгута при подозрении на повреждение крупной артерии следует признать целесообразным.
Иссечение тканей, удаление инородных тел. Здесь особенно важен опыт хирурга, умеющего выявить в ране мертвые ткани и ткани сомнительной жизнеспособности. Кожу иссекают экономно, при открытых переломах кожные края раны иссекают в пределах нескольких миллиметров, а при резаных ранах (свежих и незагрязненных) их можно не иссекать. На кисти и голове, как правило, кожу не иссекают. При обширных отслойках кожи необходимо оценить жизнеспособность кожного лоскута, для чего определяют границу кровоснабжения путем нанесения проколов остроконечными инструментами от края к основанию лоскута. Появление кровотечения свидетельствует о достаточном [кровоснабжении и жизнеспособности кожи. Часть лоскута, лишенную питания, иссекают. В последующем после обработки (расщепления на oдерматоме) ее можно использовать для кожной пластики раневого oдефекта. Поврежденную подкожную жировую клетчатку иссекают широко, поскольку она малоустойчива к инфекции и нередко служит местом гнойных затеков. Вместе с тем чрезмерный радикализм здесь также неуместен, поскольку в подкожной клетчатке проходят сосуды, питающие кожу.
Радикальное иссечение поврежденных мышц-важный этап операции, на котором неукоснительно руководствуются признаками жизнеспособности мышечной ткани: розовая окраска, сокращение волокон при раздражении, кровоточивость. Ткани, лишенные указанных признаков, иссекают в направлении от поверхностных слоев к глубоким, удаляют гематомы, устраняют карманы в межмышечных пространствах. Полностью удаляют поврежденные- участки фасций и апоневрозов. Кроме того, преимущественно при операциях на конечностях, их рассекают по длине несколько за пределы повреждения, выполняя профилактическую фасциотомию для исключения сдавления мышц, заключенных в фасциально-апрневротические футляры, травматическим отеком.
Удаляют инородные тела, свободные мелкие осколки костей, кроме лежащих, глубоко в мягких тканях, особенно в зоне магистральных сосудов и нервов, Удаление инородного тела не должно стать для пострадавшего более опасным, чем само повреждение. Крупные костные отломки сохраняют для того, чтобы избежать костных дефектов и нарушения процессов регенерации. Фрагменты костей механически очищают обильным промыванием, наиболее загрязненные участки приходится скалывать долотом. По ходу операции загрязненные инструменты сменяют. Во время этого этапа операции и после него обильно промывают рану растворами антисептиков и поверхностно-активных веществ.
Восстановление нарушенных анатомических взаимоотношений в каждом случае определяют индивидуально.
Восстановительные вмешательства, завершающие хирургическую обработку, требуют особых условий и выполняются не всегда. Противопоказания к первичному восстановлению мышц, сухожилий, сосудов, нервов, костей см. Операции на мышцах, Операции на сухожилиях, Операции на сосудах, Операции на нервах, Остеосинтез. При открытых (огнестрельных) переломах восстановительным вмешательствам на сосудах и нервах предшествует стабильный остеосинтез.
При лечении тяжелых открытых переломов конечностей применяют аппараты Илизарова, Гудушаури, Сиваша, Волкова-Оганесяна, Калнберза и др. Они создают доступ к ране, позволяют корригировать длину конечности и, что особенно важно при открытых переломах, обеспечивают достаточную фиксацию отломков на весь период лечения раны, осложненной нагноением.
Чем обширнее повреждение мягких тканей конечности, тем меньше различных металлоконструкций, особенно накостных, следует оставлять в ране. Зону перелома необходимо закрыть тканями с хорошим кровоснабжением (лучше всего мышцами). Не следует оставлять свободных полостей в ране, лучше заполнять дефекты путем перемещения мышечных массивов (см. Пластическое замещение мышцей). Накладывают первичный шов и на кожу, оставляя не ушитыми апоневрозы и фасции, при соблюдении следующих условий: отсутствие до хирургической обработки сильного загрязнения раны и воспалительных явлений; достаточно радикальное удаление нежизнеспособных мягких тканей, свободно лежащих мелких костных осколков и инородных тел; сохранность магистральных кровеносных сосудов и нервных стволов (или их восстановление); возможность сближения краев раны без натяжения; удовлетворительное общее состояние больного (отсутствие значительного обескровливания, авитаминоза, тяжелых хронических заболеваний и др.). Если есть противопоказания к наложению первичного глухого шва, то рекомендуется применять первично-отсроченный шов.
Кожную пластику выполняют тогда, когда без натяжения края раны сблизить невозможно. Применяют различные приемы местной кожной пластики (см. Операции на коже).
Хирургический дренаж. Выведение отделяемого из раны - местное направленное дренирование - является одним из этапов хирургической обработки и направлено на профилактику и лечение гнойных осложнений. Применяют простые резиновые, пластмассовые трубки различного диаметра, полоски резины или специально изготовленные пластмассовые полосы, вводимые в рану. Если в раневой канал необходимо вводить антибактериальные средства или промывать его, то используют двух- и трехканальные трубки ТММК (трубка медицинская многоканальная кремнийорганическая) диаметром 6, 8 и 11 мм. Дренаж должен обеспечивать отток жидкости на весь срок лечения. Выпадение дренажа может стать причиной серьезного осложнения. Дренажная система не должна сдавливаться или перегибаться как в глубине раны, так и вне ее. Длительно оставляемые резиновые, пластмассовые дренажи могут приводить к осложнениям - аррозии кровеносных сосудов, болевому синдрому, пролежням тканей. Дренажные трубки не должны соприкасаться с крупными кровеносными сосудами, нервами. При обширных, глубоких ранах дренажи вводят не только через основной, но и через дополнительный разрез (контрапертура). Предпочтительнее так называемый активный дренаж: свободный конец дренажной системы, введенной в рану, соединяют с вакуумным устройством (водоструйный отсос и т. п.), имеющим сосуд для сбора отделяемого. Таким образом предупреждается развитие гематом, удаляется раневой экссудат, уменьшается микробное загрязнение раны. Для лечения гнойных осложнений ран применяют различные методики промывания и аспирации с помощью двух- и трехканальных дренажных трубок.
Всякая первичная хирургическая обработка раны должна заканчиваться хорошей иммобилизацией конечности.
В послеоперационном периоде осуществляют комплексную терапию, включающую антибиотики и другие антибактериальные препараты, общеукрепляющее лечение, витаминотерапию, физические методы лечения (см. Физиотерапия при травмах), кинезотерапию (см. Лечебная гимнастика) и многие другие современные факторы воздействия.
Ошибки. 1. Недостаточный опыт хирурга, неправильное определение объема вмешательства, выполнение операции без ассистентов. 2. Радикальное хирургическое вмешательство до выведения пострадавшего из шока. 3. Плохой хирургический туалет. 4. Неадекватное обезболивание. 5. Неполное рассечение раны (нерациональный операционный доступ, оставление карманов, пренебрежение фасциотомией и рассечением апоневрозов). 6. Оставление в ране погибших тканей и тканей сомнительной жизнеспособности. 7. Чрезмерный радикализм при иссечении кожи, мышц, костной ткани, удалении мелких инородных тел и костных осколков, приводящий к неоправданно большим дефектам, нарушению процессов регенерации, длительному заживлению. 8. Недостаточный гемостаз (ненадежное лигирование сосудов) на всех этапах оперативного пособия. 9. Выполнение элементов реконструкции без учета противопоказаний (первичный шов, кожная и мышечная пластика, восстановление сосудов, нервов, сухожилий, остеосинтез). 10. Отсутствие рационального дренирования. 11. Пренебрежение комплексной терапией в послеоперационном периоде.
Основы ухода за больными с травмами. Уход - это комплекс мероприятий для облегчения состояния больного и его успешного лечения. Он предусматривает гигиеническую обстановку, квалифицированное выполнение всех лечебных назначений и обслуживание.
Режим травматологических лечебных учреждений активно создает и поддерживает медицинский персонал, а больные его соблюдают. Он складывается из температурного режима, освещения, вентиляции, санитарного содержания учреждения, личной гигиены больных и персонала, внутреннего распорядка, специализированного ухода за больными с травмами. Режим каждого больного зависит от локализации, тяжести, характера травмы и т. п. Назначение индивидуального режима следует фиксировать в истории болезни (постельный, полупостельный, допустимость прогулок, назначенный стол, добавочное питание, индивидуальная диета и т. д.). Внимательное и чуткое отношение, спокойный тон, вежливость персонала, умение рассеять возникающие у больного опасения относительно своего состояния и внушить уверенность в благополучном исходе травмы способствуют улучшению эмоционального фона и благоприятному течению травматической болезни. Больницы и поликлинические учреждения должны быть уютными (все, что раздражает зрение, слух, обоняние больного, необходимо устранить). Всеми средствами следует бороться с шумом.
Особое внимание следует уделять борьбе с болью. Инъекции, пункции, перевязки, травматичные манипуляции должны производиться безболезненно. Стоны и крики больных в кабинетах, перевязочных, палатах - свидетельство низкого уровня травматологической помощи. Боль часто можно устранить или уменьшить путем правильной укладки конечности на шине, в постели, хорошей гипсовой или мягкой повязкой, теплом, холодом, массажем и т. д. Важно предупреждать ятрогенные заболевания. Средний и младший медицинский персонал не имеет права обсуждать с больными правильность назначенного лечения, возможный исход травмы, операции; никому, кроме лечащего врача, не разрешается сообщать диагноз; историю болезни хранят в местах, недоступных для больных. Разбор историй болезни проводится вне палаты. Не следует делать замечания медицинским работникам в присутствии больных по поводу недочетов и ошибок в работе.
Помещения для больных (палаты, коридоры, комнаты ожидания) должны достаточно освещаться солнцем (окна ориентируют на юг, юго-восток и юго-запад с учетом географической широты). Операционные обычно планируют с окнами на север, северо-восток и северо-запад. По санитарным нормам отношение площади окон к площади пола составляет в палатах 1:6, в перевязочных и операционных 1:4 или 1:5. Электрическое освещение ночью не должно быть слишком ярким. Предусматривают индивидуальное освещение около каждой травматологической койки, ночное освещение в палатах, коридорах.
Температура в палатах должны быть 18-20° С, в перевязочных и ванных комнатах 22-25° С, в операционной 23-25° С. Гигиеническая норма воздуха на одного больного с травмой 27-30 м3, каждый час воздух должен заменяться свежим. Проветривание через форточки и фрамуги не поддается регулировке и зависит от климатических и метеорологических условий. В лечебных учреждениях необходима принудительная приточно-вытяжная вентиляция. Операционные боксы, реанимационные залы должны иметь самостоятельные приточно-вытяжные системы. По гигиеническим нормам воздух операционной должен обновляться 10 раз в час.
Санитарно-гигиеническое содержание отделений и обслуживание больных. Уборка помещений должна быть влажной. В поликлинике (травмпункте, амбулатории) полы моют ежедневно после приема больных или в перерывах, в палатах стационара-утром," перед обедом и вечером. Панели стен моют и протирают 1 раз в 3 дня. Один раз в 2 нед очищают от пыли верхние части стен, потолков, плафоны, протирают оконные рамы и двери. Поверхности радиаторов, труб центрального отопления ежедневно следует протирать влажной тряпкой; рекомендуется также уборка помещений пылесосом. Обязательно ежедневное тщательное протирание мебели и предметов ухода. Содержимое прикроватных столиков (тумбочек) персонал проверяет ежедневно. Бачки для хранения воды и плевательницы моют ежедневно, использованный перевязочный материал сжигают. В лечебных учреждениях не должно быть насекомых и грызунов. Медицинский персонал неукоснительно выполняет меры по предупреждению внутрибольничной инфекции.
В вопросах профилактики хирургической инфекции следует руководствоваться приказом МЗ СССР № 720 от 31.07.78 г. "Об улучшении медицинской помощи больным с гнойными хирургическими заболеваниями и усилении мероприятий по борьбе с внутрибольничной инфекцией". У всего персонала необходимо воспитывать чувство высокой ответственности за состояние хирургической асептики в своем учреждении. В каждом травматологическом учреждении осуществляют регулярный бактериологический контроль (носоглотка персонала, руки оперирующей бригады, воздух операционного блока и близлежащих помещений, окружающие больного предметы, хирургический инструментарий, наркозная аппаратура и др.). Заведующий отделением периодически оценивает устойчивость циркулирующих госпитальных штаммов микроорганизмов, чтобы наметить конкретные меры борьбы с внутрибольничной инфекцией.
Необходимо облучение палат, перевязочных и других помещений ультрафиолетовыми лучами. Влажную уборку, особенно в детских учреждениях, лучше производить теплой водой с мылом, тряпки и щетки дезинфицировать 2% осветленным раствором хлорной извести. Больным меняют нательное и постельное белье один раз в 7 дней и по мере необходимости. Каждый больной должен иметь отдельное полотенце, стаканчик для лекарств и стакан для питья. Предметы ухода следует тщательно мыть, дезинфицировать и хранить в отдельном шкафу. Первичная санитарная обработка больных проводится в приемном отделении после осмотра поступившего врачом.
Гигиенические ванны и души не назначают больным с кровотечением, шоком, тяжелой черепно-мозговой травмой, с травмами груди, живота, таза, переломами позвоночника, конечностей, открытыми повреждениями, а также больным, нуждающимся в немедленном оперативном вмешательстве. Таких больных при поступлении обтирают теплой водой с мылом. В истории болезни обязательно делают запись о санитарной обработке.
Больные в травматологических стационарах должны принимать гигиеническую ванну или душ каждые 7 дней. Аппараты для внеочаговой фиксации, гипсовые повязки обертывают полиэтиленовой пленкой, кожу внутри конструкции обрабатывают тампоном. Если ванна или душ противопоказаны (тяжелое состояние, скелетное вытяжение, большие гипсовые повязки, отводящие шины для верхней конечности и т. п.), то больного обтирают ежедневно или через день, а один раз в 7 дней моют голову и ноги в постели, остригают ногти на руках и ногах, меняют нательное и постельное белье.
Неопрятных больных обтирают ежедневно и, кроме того, после каждого загрязнения кожи. Гигиенические процедуры, подачу судна, перекладывание больного, перестилание постели, смену белья должны выполнять как минимум два человека. При обтирании больного повязку нельзя мочить. Больные на скелетном вытяжении при переломах нижних конечностей, таза нуждаются в особенно тщательном уходе. Больного на скелетном вытяжении нужно тщательно укрывать (особенно во время проветривания палаты). Для профилактики пролежней следует следить за чистотой кожи, постель должна быть удобной (без складок) и содержаться чистой и сухой. Под места возможного образования пролежней подкладывают ватно-марлевые валики, резиновый круг, покрытый подстилкой. Пострадавшие с травмой спинного мозга часть дня должны проводить в положении на животе. Применяют также специальные противопролежневые матрацы, приспособления, облегчающие поворачивание больного, смену белья, уход за кожей, опорожнение кишечника и перевязку. Если замечено покраснение в месте возможного пролежня, то следует усилить профилактические меры, одновременно начав лечение (смазывание 2-5% раствором перманганата калия 1-2 раза в сутки).
Больным на строгом постельном режиме умываться по утрам и мыть руки перед едой помогает младшая медицинская сестра или санитарка, поливая воду из кувшина. Больные по возможности должны чистить зубы пастой и мягкой щеткой, после еды полоскать рот водой. У тяжелобольных медицинские сестры протирают язык, зубы и промывают полость рта слабыми дезинфицирующими растворами. Следует избегать попадания жидкости в верхние дыхательные пути. Тяжелобольных кормит медицинская сестра. Жидкую пищу лежачим больным удобно давать из поильника. Если больному нельзя поднимать голову (травмы черепа), а также при переломах челюстей, обширных отеках мягких тканей лица, полости рта на носик поильника можно надеть резиновую трубочку и ввести ее в рот до корня языка. Больных в бессознательном состоянии кормят через зонд. Перед введением пищи обязательно проверяют, не попал ли зонд в трахею, для чего к концу зонда подносят пушинку ваты и смотрят, не колышется ли она в такт дыхательным движениям.
Энергетические затраты больного с травмой велики и составляют от 25 до 50 ккал/(кг⋅сут). Парентерально вводят глюкозу по 200-300 г/сут с соответствующим количеством инсулина (1 ЕД на 4 г) и комплексом витаминов, белковые гидролизаты (гидролизин и фибриносол), жировые эмульсии (интралипид, липофизин, липофундин, липидин и др.). Препараты для парентерального питания необходимо учитывать в общем балансе жидкости, вводимой травматологическому больному. Отрицательный калиевый баланс корректируют добавлением хлорида калия до 150 ммоль/сут. При отсутствии расстройств водного баланса у взрослых больных к инфузионным средам добавляют другие ионы из расчета ммоль/м2 поверхности тела в сутки: K+ - 150 ммоль, или 10-12 г KCl; Na+ - 60 ммоль, или 3,5 г NaCl; Ca++ - 40 ммоль, или 2 г CaCl2; Mg++ - 15 ммоль, или 1 г; фосфор - 0,75 ммоль, или 20 мг.
Для оксигенотерапии катетеры вводят в нижние носовые ходы так, чтобы кончики катетеров находились в носоглотке (длина введенной части должна равняться расстоянию от крыла носа до козелка ушной раковины). С помощью носовых катетеров удается обеспечить содержание кислорода во вдыхаемом воздухе от 30 до 45% при скорости подачи кислорода 5-8 л/мин. Кислород обязательно следует увлажнить.
Показания к лечению на курортах больных с последствиями травм. Последствия травм нервной системы. Последствия травм головного мозга без резких нарушений в двигательной сфере (параличи), препятствующих самостоятельному передвижению, без эпилептических аффектогенных припадков и психических нарушений подлежат лечению в местных неврологических санаториях (отделениях). Астенические состояния или невротические реакции, развившиеся после травм черепа, кроме лечения в местных санаториях (отделениях), подлежат лечению на климатических курортах: Аркадия, Ахали-Афони, Ворзель, Выборгский курортный район, Гагра, Геленджик, Гудаута, Друскининкай, Зеленогорск, Зеленоградск, Зеленый Мыс, Кисегач, Кобулети, Койсара, Куркийоки, Курьи, Лазаревское, Ленинградский курортный район, Лиепая, Ликенай, Махинджаури, Одесса, Осипенко, Отрадное, Паланга, Пярну, Рижское взморье, Светлогорск, Сортавала, Сестрорецк, Сочи, Судак, Сурами, Сухуми, Туапсинский курортный район, Феодосия, Цагвери, Цеми, Цихис-Дзири, Юматово, Южный берег Крыма.
Последствия ранений и травм спинного мозга, его оболочек и конского хвоста при способности больного к самостоятельному передвижению и отсутствии значительно выраженных расстройств функций тазовых органов с признаками продолжающегося восстановления функции; последствия кровоизлияний (со второго месяца от начала) при отсутствии осложнений; вторичные спайки в оболочках (слипчивый арахноидит); травматические миелиты с признаками прогрессирующего улучшения; поражения конского хвоста, последствия ранений и травм периферической нервной системы (корешков, сплетений и нервных стволов), а также вторичные ее поражения, зависящие от травм позвоночника, не нуждающиеся в оперативном лечении, по окончании острого периода, а также в более поздних стадиях и при наличии признаков восстановления функций: а) с двигательными и чувствительными нарушениями; б) с болевым синдромом (в том числе с нерезко выраженной каузалгией); в) с сосудистыми и трофическими нарушениями подлежат лечению в местных санаториях с бальнео-физиотерапевтическими отделениями (грязе- или глинолечение, лечение озокеритом, искусственными сульфидными, радоновыми и другими ваннами). Таких больных также . направляют преимущественно на грязевые и бальнеологические курорт с сульфидными, радоновыми, слабоминерализованными термальными и другими водами:
а) грязевые с крепкими хлоридно-натриевыми водами - Анапа, Ахтала, Бакирово, Балдоне, Бирштонас, Варзи-Ятги, Гопри, Друскининкай, Евпатория, Ейск, Карачи, Кашин, Кемери, Кирилловка, Кисегач, Краинка, Куяльницкий лиман (Одесса), Лермонтовский, Ликенай, Липецк, Медвежье, Молла-Кара, Молтаево, Муялды, Осипенко, Пярну, Пятигорск, Садгород, Саки, Сергиевские минеральные воды, Сергеевка, Серегово, Славянск, Солигалич, Сольвычегодск, Соль-Илецк, Старая Русса, Тинаки, Тотьма, Увальды, Угдан, Усолье, Учум, Хилово, Чапаевские минеральные воды, Чедыр, Шира, Эльтон, Яны-Курган;
б) с сульфидными водами-Арчман, Балдоне, Горячий Ключ, Ейск, Камский курорт, Кемери, Ключи, Красноусольск, Ликенай, Любень Великий, Менджи, Немиров, Нижние Серги, Пятигорск, Сергиевские минеральные воды, Серегово, Серноводск, Синяк, Сочи-Мацеста, Сураханы, Талги, Тамиск, Хилово, Чимион;
в) с радоновыми ваннами - Белокуриха, Джеты-Огуз, Молоковка, Пятигорск, Ткварчели, Цхалтубо;
г) с термальными водами-Аксу, Алма-Арасан, Анненские воды, Арасан-Копал, Горячинск, Горячие Ключи (Талая), Джалал-Абад, Иссык-Ата, Кульдур, Нальчик, Оби-Гарм, Пятигорск, Чартак;
д) Гай, Махинджаури, Нафталан, Нижние Серги, Ташкентские минеральные воды, Чартак и Янган-Тау.
Последствия травм органов дыхания - остаточные явления ранений и закрытых травм грудной клетки, не требующие оперативного лечения (плевральные шварты после эмпием без выраженной кардиопульмональной недостаточности), подлежат лечению на курортах Южный берег Крыма, Друскининкай и в местных санаториях для больных нетуберкулезными болезнями органов дыхания.
Последствия травм органов брюшной полости. Перигастриты, периду-одениты, перигепатиты, перихолециститы, периколиты и т. п. в результате хронического воспаления после травмы брюшной полости (за исключением форм, осложненных гнойными процессами, и при незатухшем обострении воспалительного процесса), не ранее 2 мес после операции при окрепшем послеоперационном рубце и общем удовлетворительном состоянии подлежат лечению в местных санаториях (отделениях) для больных желудочно-кишечными заболеваниями, а также на курортах: а) грязевых - Анапа, Ахтала, Бакирово, Балдоне, Березовские минеральные воды, Бирштонас, Варзиятчи, Гопри, Джалал-Абад, Друскининкай, Евпатория, Ейск, Зеленогорск, Ижевские минеральные воды, Карачи, Кашин, Кемери, Кисегач, Краинка, Красноусольск, Курьи, Лиепая, Лермонтовский, Ликенай, Липецк, Медвежье, Миргород, Молла-Кара, Молтаево, Муялды, Отрадное, Осипенко, Пярну, Пятигорск, Садгород, Саки, Светлогорск, Сергиевские минеральные воды, Сергеевка, Сестрорецк, Славянск, Сольвычегодск, Соль-Илецк, Старая Русса, Тинаки, Тотьма, Увильды, Угдан, Хилово, Чапаевские минеральные воды, Чадыр, Шира, Эльтон, Яны-Курган; б) с термальными водами - Аксу, Алма-Арасан, Анненские воды, Арасан-Капал, Вангоу, Горячинск, Горячие ключи (Талая), Джалал-Абад, Иссык-Ата, Кульдур, Нальчик, Оби-Гарм, Ткварчели, Цамши.
Последствия травм органов опоры и движения. Последствия открытых и закрытых травм суставов (артротомия, удаление костных осколков, остеосинтез внутрисуставных переломов, артропластика), посттравматические артриты с ограничением подвижности суставов (тугоподвижность) после длительных иммобилизаций гипсовыми повязками или аппаратами; ограничение подвижности после сквозных ранений суставов, а также от близлежащих остеомиелитических очагов; фиброзные анкилозы суставов конечностей только в случае болезненности при опоре, а также при значительных нарушениях кровообращения (при закрытии полости сустава, нормальной температуре тела и нормализации показателей крови; гранулирующие кожные раны не являются противопоказанием к назначению лечебных ванн и грязей). Без осложнений гнойным процессом целесообразно направление на курорты в ранние периоды (в течение 1 мес после травмы) для предотвращения спаек. Оптимальным считается сочетание бальнеотерапии или грязевого лечения с лечебной гимнастикой. Молодым, практически здоровым лицам грязелечение полезно чередовать с плаванием в теплом море, реке, бассейне.
Болезни позвоночника. Последствия открытых (огнестрельных) и закрытых повреждений позвоночника (переломы тел, отростков, разрывы капсулярно-связочного аппарата) без свищей или со свищами с незначительными выделениями у больных, сохранивших способность к самостоятельному передвижению.
Болезни костей, мышц, сухожилий. Переломы с замедленной консолидацией или болезненной костной мозолью (не нуждающиеся в оперативном лечении), посттравматические и огнестрельные остеомиелиты (фистулезные, рецидивирующие без показаний к оперативному лечению); оститы, периоститы травматического происхождения, а также периоститы после огнестрельных ранений, сопровождающиеся болями и нарушением функций опорно-двигательного аппарата; миозиты, фибро-миозиты, бурситы, тендовагиниты травматические и после огнестрельных ранений, трудно поддающиеся лечению в местных условиях или периодически обостряющиеся; контрактуры: дерматогенные, миогенные, артрогенные после травмы и огнестрельных ранений (в порядке подготовительного лечения перед операцией или после нее); посттраматические трофические язвы (небольшого размера, преимущественно поверхностные; перед операцией или после нее при язвах больших размеров).
Последствия травм магистральных сосудов конечностей. Последствия травм артерий и вен - синдром "перевязанного сосуда", после восстановительных операций; посттромбофлебитический синдром с хронической венозной недостаточностью и стойкими нарушениями крово- и лимфообращения конечности (в ранних стадиях посттромбофлебитического синдрома при инфильтрации с наклонностью к расплавлению, тромбофлебите, при наклонности к эмболии бальнеотерапия противопоказана).
Больные с указанными выше заболеваниями органов опоры и движения, магистральных сосудов конечностей подлежат долечиванию в местных санаториях, если они располагают бальнеофизиотерапевтическими отделениями. Таких больных целесообразно направлять преимущественно на грязевые и бальнеологические курорты (с сульфидными, радоновыми, термальными и другими ваннами).
Перечень рекомендуемых курортов для долечивания последствий травм органов опоры и движения магистральных сосудов см. Последствия травм нервной системы.
Физиотерапия при травмах назначается в зависимости от общего состояния больного, характера повреждения, фазы патологического процесса. Физические методы сочетаются с лечебной физкультурой, механотерапией, трудотерапией (см. Кинезотерапия). Процедуру назначает травматолог, а контролирует врач физиотерапевтического кабинета.
Первую процедуру можно рассматривать как функциональную пробу на данный физический фактор: переносимость и реакция на процедуру имеют решающее значение для методики и дозировки дальнейшего лечения. Первая процедура должна проходить под наблюдением врача.
Водолечение используют в виде ванн, душей (простых и с различными добавлениями), обливаний, растираний и т. д. Наиболее распространенными способами водолечения являются ванны и души. Ванны могут быть общие и местные (пресные, минеральные и лекарственные, с добавлением газа и т. д.).
Показания: последствия переломов трубчатых костей, повреждений суставов, мышц, сухожилий, нервов; состояние после ампутаций конечностей; вяло гранулирующие раны, лимфовенозные стазы.
Гипербарооксигенотерапия, гипербарическая оксигенация (ГБО) - применение кислорода под повышенным давлением в специальных барокамерах. При этом кислород растворяется в плазме крови и его транспорт осуществляет не только гемоглобин, но и плазма. Повышенная кислородная емкость крови и оксигенация тканей используются при гипоксических состояниях различной этиологии. Создано и создается множество моделей барокамер повышенного давления (от огромных барокомплексов, включающих несколько операционных и терапевтических отсеков, до маленьких камер для лечения детей).
В хирургии накоплен значительный опыт применения ГБО при тяжелых формах токсико-инфекционных осложнений (включая анаэробный сепсис) по следующим показаниям: тяжелые метаболические нарушения, обусловленные токсико-инфекционным процессом; дыхательные расстройства различной степени; сердечно-сосудистая недостаточность; анемия вследствие гемолиза и интоксикации; тяжелые нарушения функции паренхиматозных органов. ГБО устраняет вредные последствия кислородной недостаточности и стимулирует общие компенсаторно-приспособительные механизмы. Гипоксия жизненно важных органов, нарушения микроциркуляции и метаболические расстройства при тяжелых механических травмах скелета, а также обширные повреждения мягких тканей служат показанием к ГБО.
Пострадавшим со свежими повреждениями костей ГБО показана при нарушении кровообращения в зоне травмы, отрицательно влияющем на формирование костной мозоли. К таким повреждениям относятся открытые, множественные, многооскольчатые и двойные переломы; переломы костей с обширным повреждением окружающих мягких тканей, сосудов, нервных стволов (неполные отрывы конечностей); переломы берцовых костей в нижней трети, шейки бедра, ладьевидной кости; переломы костей при сопутствующих заболеваниях: облитерирующий эндартериит, атеросклероз, сахарный диабет; последствия переломов костей и осложнения ("синдром Зудека", стазы, хронические воспалительные процессы и т. д.). ГБО эффективна при замедленной консолидации перелома, несрастающихся переломах (не требующих оперативного, лечения).
Перед лечением в барокамере следует осмотреть шины, аппараты и другие конструкции, наложенные больному. Перед сеансом ГБО их тщательно обезжиривают, а затем надежно укрывают хлопчатобумажной тканью во избежание искрения. Исключается применение мазевых повязок. Режим и схема ГБО зависят от характера травмы, стадии формирования костной мозоли, возраста больного, сопутствующих заболеваний.
Барокамеры для ГБО бывают двух типов: камеры, заполняемые кислородом, и камеры, заполняемые сжатым воздухом. В камерах со сжатым воздухом больному подают кислородно-воздушную смесь (4:1 в пересчете на давление 1 атм). Сеансы осуществляются при давлении не выше 2 атм и длительности насыщения 45-60 мин.
Светолечение - использование световой энергии от искусственных источников света. Лазерная терапия - лечение монохроматическими когерентными излучениями. Установлено стимулирующее, сосудорасширяющее, анальгезирующее и противовоспалительное действие гелий-неонового лазера (ЛГ-36, ЛГ-75), наиболее часто применяемого для лечебных целей в импульсном и непрерывном режимах. Накоплен опыт применения лучей лазера у больных с последствиями травм (длительно не заживающие раны и язвы), дегенеративно-дистрофическими заболеваниями (плечелопаточный периартрит, артрозы, особенно лучезапястных суставов и суставов кисти, эпикондилиты и т. д.). При лечении гелий-неоновым лазером непрерывного действия ЛГ-75 (длина волны 632,8 мм, входная мощность 20 мВт, интенсивность 10-15 мВт на 1 см2/с на расстоянии от объекта 0,4-0,7 м) луч направляют на болевую точку или по точкам зоны, перемещая его каждые 30-40 с. Длительность облучения 3-5 мин. Курс лечения 10-12 процедур через день. Выраженный терапевтический эффект (уменьшение болей, восстановление функции и т. д.) отмечается обычно после 4-5 процедур.
Соллюкс применяют в стадии острого травматического воспаления- на 2-10-е сутки после травмы (ушибы, растяжения, надрывы мягких тканей, переломы), преимущественно у детей и пожилых людей. Продолжительность сеанса 10-15 мин, процедуры отпускают ежедневно или через день (на курс 10-12 процедур).
Ультрафиолетовое облучение (УФО) применяют начиная со второго дня после травмы. Общее (витаминообразующее или закаливающее) облучение производится неэритемными дозами, начиная с 1/8-1/4 биодозы через 1-2 нед после травмы. Больному во время процедуры надевают защитные очки.
Местно лучше облучать непосредственно зону повреждения и область проксимальнее его (на конечностях). Если это> невозможно, то проводят внеочаговые облучения рефлекторно-сегмеитарных зон. Так, при повреждениях верхних конечностей облучают верхнюю часть спины и надключичную область, при травмах нижних конечностей - пояснично-крестцовую, ягодичную области и верхнюю треть бедра. Целесообразно УФО симметричных участков здоровой конечности, соответствующих уровню повреждения другой конечности, с целью рефлекторного воздействия. Местное УФО особенно показано при открытых переломах.
Дозировки УФО: субэритемная, или малая доза-1-2 биодозы, эритемная, или средняя доза - 2-4 биодозы и гиперэритемная, или сильная доза-4-5 биодоз на площади тела около 600 см2; на курс 8-12 облучений. Учитывают регионарную чувствительность к ультрафиолетовым лучам: наиболее чувствительна кожа живота, груди и спины; наименьшей чувствительностью обладает кожа кисти и стопы.
Теплолечение включает использование с лечебной целью грязей, озокерита, парафина, нафталана, торфа, глины и др., которые благодаря низкой теплопроводности и высокой теплоемкости могут долго сохранять достаточно высокую температуру тканей на ограниченных участках тела (реже всей его поверхности). Кроме этого, грязь, торф, озокерит обладают химическим действием. Грязелечение. Лечебные грязи (пелоиды) - вещества, которые образуются в естественных условиях под влиянием геологических процессов. Грязи измельчают, смешивают с водой и применяют в виде ванн и местных аппликаций (иловая грязь, oопомная грязь, торф, санропели и др.).
Грязевые процедуры можно сочетать с другими методами физиотерапевтического воздействия (морские, минеральные и газовые ванны, электропроцедуры - гальваногрязь, диатомогрязь, индуктогрязь) и кинезотераписй.
Грязелечение при травмах и их последствиях следует назначать до развития необратимых дегенеративных процессов в тканях. Используют грязь при лечении переломов конечностей (в стадии формирования костной мозоли), переломов позвоночника, таза и их последствий (несращения костей и постравматические остеомиелиты, не нуждающиеся в оперативном лечении); повреждений спинного мозга, периферических нервов и их последствий (двигательные, чувствительные и трофические расстройства), последствий повреждений сосудов; последствий травм живота (спаечная болезнь); повреждений суставов, связок, мышц, кожных покровов и их последствий (атрофии, рубцы, контрактуры, язвы, свищи, вялозаживающие гнойные раны и т. д.).
Озокеритолечение. По физическим свойствам озокерит близок к парафину. Методики применения и показания те же, что и у парафина.
Парафинолечение. В травматологической практике чаще применяют аппликации и компрессы из парафина.
Аппликационный способ: послойное нанесение парафина (52° С) малярной кистью. После нанесения нескольких слоев (общей толщиной от 1 до 1,5 см) область аппликации закрывают пергаментной бумагой или клеенкой и укутывают одеялом. Продолжительность процедуры от 20 до 40 мин ежедневно или через день, на курс 12-14 процедур.
Компрессный способ: хирургическими салфетками, смоченными жидким парафином (52° С), заполняют раны, пролежни, язвы. Сверху закрывают клеенкой и укутывают. Процедура длится от 20 до 40 мин. В отдельных случаях можно такую повязку оставлять на сутки (на пролежнях). Парафин после наложения на раны и язвы выбрасывают. Парафиновые аппликации переносятся больными легче, чем аппликации иловой или торфяной грязи, поскольку не сопровождаются заметным перегреванием организма и меньше воздействуют на сердечнососудистую систему. Наиболее успешно парафинолечение последствий травмы тогда, когда элементы соединительной- ткани не успели уплотниться до стойких фиброзных рубцов. Показания те же, что и при грязелечении (см. Грязелечение). Кроме того, парафин назначают в стадии острого травматического воспаления (на 2-е сутки) при повреждениях (ушибах) мягких тканей.
Ультразвуковая терапия. В лечебных целях применяют один ультразвук или ультразвук в комплексе с лекарственными веществами (фонофорез). Продолжительность процедуры от 3 до 10 мин. Сеансы проводят ежедневно или через день, на курс 12-15 процедур. Повторный курс можно назначать минимум через 1-11/2 мес после первого.
Ультразвук нельзя назначать на мозговую часть черепа, глаза, переднюю поверхность грудной клетки в области сердца, область половых органов. Ввиду угнетающего действия на костный мозг нежелательно применение ультразвука на эпифизы костей у детей (следует быть осторожным при применении ультразвука в детском возрасте и у пожилых). Лечение ультразвуком назначают через неделю после острой травмы по 5-7 мин, на курс 12-14 процедур. Для лечения последствий травм и заболеваний околосуставных тканей применяют фонофорез анальгина 8-10 процедур на курс.
Показания: травмы суставов с повреждением сумочно-связочного аппарата и их последствия; повреждения и дегенеративно-дистрофические процессы в параартикулярных тканях позвоночника; несращение переломов; повреждения мягких тканей и их последствия (контрактуры, рубцы, трофические язвы и т. д.), аутопластическое замещение обширных травматических дефектов кожных покровов.
Электролечение. Индуктотермия - лечебное воздействие наведенным высокочастотным магнитным полем. Процедуры отпускают аппаратами для индуктотерапин (ДВК-2, ДВК-2м, ИКВ-4).
Показания: острые повреждения мягких тканей, особенно мышц, сумочно-связочного аппарата крупных составов, повреждения позвоночника, начиная с 4-5-го дня после травмы. Можно назначать при лечении переломов костей без металлофиксаторов, поскольку они сильно нагреваются в высокочастотном электромагнитом поле.
УВЧ-терапия (воздействие непрерывным или импульсным электрическим полем ультравысокой частоты). Процедуры назначают ежедневно или через день. Всего на курс от 3-5 до 10-15 сеансов длительностью 10-15 мин. При переломах конечностей с введенными металлофиксаторами можно назначать только слаботермические дозы и не следует располагать электроды перпендикулярно к стержню. Показания: стадия острого травматического воспаления (на 2-е сутки после травмы или операции), переломы в стадии образования грубоволокнистой или пластинчатой мозоли, фантомные боли после ампутации, острые, подострые и длительно текущие воспалительные процессы, в том числе гнойные (в инфильтративной фазе и в фазе нагноения при выведении гноя наружу).
СВМ (сантиметрововолновая)-терапия - воздействие электромагнитным сверхвысокочастотным полем. Аппараты "Луч-58", "Луч-2".
Пользуются двумя методиками СВМ-терапии: контактной - аппаратом "Луч-2", воздействующей на ограниченный участок; дистанционной - аппаратом "Луч-58", когда энергия рассеивается в окружающее пространство и только часть ее поглощается тканями.
Показания: закрытые травмы мягких тканей и суставов конечностей (с 4-5-го дня), последствия травм различных органов и сегментов, воспалительные процессы.
Электростимуляция мышц (электрогимнастика) - воздействие импульсным электрическим раздражением, вызывающее поочередное сокращение и расслабление стимулируемой мышцы для поддержания ее жизнедеятельности и предупреждения атрофии.
Электростимуляция может быть ритмической или активной. В первом случае сокращение и расслабление происходит в постоянном ритме, который устанавливается заранее в соответствии со свойствами подлежащих стимуляции мышц. Ток включает и выключает модулятор, он периодически изменяет амплитуду импульсов. Этот метод применяется при более тяжелых поражениях.
Активная электростимуляция целесообразна в менее тяжелых случаях, когда больной может хотя бы немного сокращать пораженные мышцы. Ток включается с таким расчетом, чтобы его действие совпадало с попыткой больного совершить движение. Таким образом, электрическое раздражение усиливает действие естественных нервных импульсов. В соответствии с реакцией подбирают продолжительность каждого сокращения и ритм упражнений мышцы, в среднем это 2-5 мин и 5-10 сокращений в минуту. При ритмических упражнениях 1-2 мин приходятся на упражнение, а 2-3 мин - на отдых. За процедуру обычно осуществляют 5-6 последовательных циклов. Курс лечения занимает 1 мес, при необходимости его можно повторять.
Показания: повреждение нервных стволов (для упражнения мышц), вторичные атрофии мышц (после гипсовых повязок), контрактуры и тугоподвижность суставов после длительной иммобилизации.
Электрофорез лекарственный - сочетанное воздействие постоянного тока и вводимых с его помощью лекарственных средств. Процедуры назначают ежедневно, через 1-2 дня или 1 раз в неделю; на курс 10-15 сеансов. Повторить курс можно через 3-6 мес. В стадии острого травматического воспаления (ушибы, растяжения, надрывы мягких тканей, переломы) с целью снятия болевого синдрома и нормализации сосудистых расстройств назначают электрофорез новокаина по Парфенову (0,25-0,5% раствора новокаина 100 мл, адреналина 1:1000 1 мл, добавляется в день использования раствора). При переломе конечности электроды и прокладки располагают продольно выше и ниже перелома, вне гипсовой повязки или в ее "окне" (показан при всех видах иммобилизации, в том числе и металлоостеосинтезе). Процедуру отпускают ежедневно до снятия боли, продолжительность сеанса 20 мин (3-5 сеансов).
В стадии образования костной мозоли при переломах конечностей назначают кальций-фосфорный электрофорез. Продолжительность процедуры 20 мин ежедневно или через день, на курс лечения 10-15 сеансов
Физические методы лечения (кинезотерапия) включают лечебную гимнастику, массаж, механотерапию и трудовую терапию.
Лечебная гимнастика. Основные принципы: своевременное начало; систематичность воздействий с комплексным использованием адекватных средств; регулярное и многократное повторение процедур на протяжении дня, начиная с ранних этапов лечения; нарастание физической нагрузки; индивидуализация с учетом клинической картины. Противопоказания: тяжелое общее состояние больного, высокая температура, острые воспалительные процессы.
Терапию движением применяют в целях местного и общего воздействия по специально разработанным комплексам. Так, при переломах длинных трубчатых костей в первые 2-3 дня акцент делают на общегнгиеническую и дыхательную гимнастику с одновременным выполнением движений в отдаленных от места повреждения суставах. В течение последующих 7-8 дней (в фазе травматического воспаления, при боли, отеке, повышении мышечного тонуса) после репозиции, оперативного вмешательства, наложения скелетного вытяжения или гипсовой повязки применяют импульсную гимнастику (ритмические, статические сокращения мышечных групп здоровой и больной конечностей). В последующие 10-40 дней продолжают импульсную гимнастику мышц поврежденной конечности, выполняют лечебную гимнастику для общего воздействия и укрепления мышц здоровой конечности. При переломах нижних конечностей больного обучают ходьбе с помощью костылей (в показанных случаях). При сформированной костной мозоли по прекращении иммобилизации гипсовой повязкой лечебная гимнастика направлена на устранение патологических последствий, вызванных травмой и иммобилизацией, на отработку равновесия и правильной ходьбы. Необходимо тщательно дозировать направление, амплитуду и силу движений по мере увеличения нагрузки.
Массаж лечебный. Показания: отеки, тугоподвижность суставов, атрофия мышц, а также с профилактической целью. Противопоказания. Не следует применять массаж поврежденного локтевого сустава, поскольку это способствует оссифицирующему миозиту, особенно у детей. Абсолютным противопоказанием к массажу являются открытые переломы (опасность обострения инфекции), воспалительные поражения кожи в области предполагаемой процедуры, гнойные процессы, лимфадениты, тромбофлебиты, острые воспалительные заболевания суставов, гемофилия. Массаж относительно противопоказан в раннем периоде лечения переломов, поскольку он может вызвать боли, дополнительную травму, смещение отломков и эмболии. Ограничены показания к массажу в пожилом возрасте, при выраженном атеросклерозе.
Продолжительность сеанса массажа колеблется от 4-5 мин для отдельных мышц до 15-20 мин, количество сеансов зависит от показаний, полный курс массажа 30-40 сеансов. При комплексном физиотерапевтическом лечении массаж предшествует лечебной гимнастике и электролечебным процедурам; суховоздушные ванны и другие тепловые процедуры принимают перед сеансами массажа.
Механотерапияпоказана при последствиях повреждений органов опоры и движения (тугоподвижность, контрактуры суставов, различные рубцовые сращения тканей и т. д.).
Противопоказания: воспалительные и реактивные явления (гнойные процессы, повышение общей и местной температуры, выраженный болевой синдром, повышенная нервная возбудимость больного); резкое ослабление мышечной силы; подвывихи или вывихи в суставах; неокрепшая костная мозоль при переломах.
Для восстановительного лечения используют: 1) аппараты, основанные на принципе блока и предназначенные для дозированного укрепления различных мышечных групп конечностей (стационарные и портативные блоковые установки, функциональный механотерапевтический стол); 2) аппараты, основанные на принципе маятника, для восстановления подвижности и увеличения объема движений в суставах конечностей.
Комплект маятниковых аппаратов механотерапии состоит из 2 стоек для крепления 10 аппаратов: I) для разработки суставов пальцев (Т-76); 2) для сгибания и разгибания, отведения и приведения в лучезапястном суставе - Т-61, Т-71; 3) для круговых движений в лучезапястном суставе - Т-62; 4) для сгибания и разгибания в локтевом суставе - Т-64; 5) для пронации, супинации и ротации предплечья - Т-63; 6) для отведения и приведения в плечевом суставе - Т-77; 7) для круговых движений (циркумдукция) в плечевом суставе - Т-67; 8) для сгибания - разгибания, отведения - приведения в голеностопном суставе - Т-68; 9) для сгибания - разгибания коленного сустава - Т-70; 10) для вращения (ротации) тазобедренного сустава - Т-69. Дозированная нагрузка на сустав и мышечные группы поврежденной конечности достигается при изменении величины груза и длины и угла маятника, частоты его колебаний и длительности процедуры.
В подготовительном периоде (после прекращения иммобилизации) механотерапия тонизирующая. Упражнения начинают в медленном темпе с небольшой амплитудой и постепенно доводят (за 1-2 процедуры) до 60 кол/мин. При болезненности 2-3 процедуры можно провести без груза. При повреждении сразу нескольких суставов в течение каждой процедуры упражнения проводят для всех суставов поочередно. Необходимо учитывать степень гипотрофии упражняемых мышц, выраженность болевого синдрома, переносимость процедур. В этот период допускаются лишь легкие качательные движения (20-30°) без грубых насильственных редрессаций. Применяют грузы от 1080 до 2160 г.; продолжительность процедуры 2×2 мин и 2×3 мин (в перерыве отдых сидя 5 мин). В дальнейшем время занятий постепенно увеличивают до 10-15 мин. Можно в первой части процедуры установить аппарат на преимущественное разгибание, а во второй части процедуры - на сгибание сустава.
Во втором периоде (основном) увеличивают интенсивность движений, вес грузов и время процедуры. Механотерапевтической процедуре предшествуют различные виды физиотерапии (см.). Частота колебаний грузового маятника аппарата составляет в среднем 60 кол/мин. При увеличении амплитуды (размаха) движения в суставе допустима лишь минимальная болезненность.
Механотерапевтические аппараты применяются также в процессе лечения повреждений суставов шарнирно-дистракционными аппаратами Волкова - Оганесяна (см. Остеосинтез). Упражнения на механотера-певтических аппаратах начинают по достижении желаемой ширины суставной щели после окончания дистракции сустава и удаления сгибающе-разгибающего устройства, они быстро устраняют контрактуры суставов.
Трудовая терапия строится с учетом локализации и характера последствий травмы. Основные цели: а) предупреждение нарушений или восстановление нарушенных функций органов опоры и движения; б) поддержание жизненного тонуса больного (улучшение настроения, физическая и умственная активизация), его трудоспособности и физической выносливости, сниженных в результате травмы или заболевания; в) подготовка пострадавшего к профессиональной деятельности в условиях, близких к производственным; г) профессиональная ориентация больного (при необходимости в процессе трудовой терапии помогают получить новую профессию). Главный методический принцип - сочетание дифференциально-восстановительной трудовой терапии с динамическим наблюдением за состоянием пострадавшего.
Врач, методист ЛФК, инструктор по труду (а у детей - и педагог) разрабатывают конкретную индивидуальную программу восстановительной работы, предусматривая несколько этапов или фаз.
Основной базой для восстановительной трудовой терапии являются учебно-трудовые кабинеты и различные мастерские. Трудовые операции подбирают с учетом последствий повреждения и по возможности профессии пострадавшего. На первых этапах проводят подготовительные мероприятия по созданию облегченных условий труда. Иногда прибегают к "дотрудовым" операциям с целью тренировки универсальных функций. Для овладения рабочим инструментом конструируют различные приспособления (специальные ручки с углублениями для пальцев, облегчающие схват и удержание, подножки, фиксаторы, ограничители, направители и т. д.). Следует дозировать труд, не допускать переутомления, делать перерывы для отдыха, ободрять и поощрять обучаемого. У детей, помимо трудовых операций, применяют различные игровые моменты. В процессе труда образуются не только конкретные навыки, но и обобщенные умения, больной развивается физически (улучшается кровообращение и ускоряется заживление), происходит раннее восстановление функции поврежденной конечности или другого органа.
|
ПОИСК:
|
© Анна Козлова подборка материалов; Алексей Злыгостев оформление, разработка ПО 2001–2019
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'