Клинический анализ лечебного действия переливания крови
Этот анализ предполагает рассмотрение в отдельности наиболее ярких клинических проявлений лечебного действия переливания крови. Терапевтический эффект от переливания крови всегда единый, отражающий собой воздействие переливания крови на организм в целом. Однако этот эффект характеризуется богатством клинического содержания, что позволяет прослеживать его клинически, а также и функционально в различных направлениях. Такое раздельное рассмотрение клинических проявлений единого физиологического эффекта переливания крови с точки зрения методологической допустимо лишь условно в учебных целях для более конкретной ориентации врача в таком важном вопросе, как вопрос о функциональных показаниях к переливанию крови.
а) Экспериментально и клинически со всей убедительностью доказано заместительное действие переливания крови. Этот эффект был обнаружен в опытах на животных еще в период первых наблюдений по переливанию крови. У смертельно обескровленного животного быстро восстанавливаются общее состояние и жизненно важные функции организма при полном и даже частичном замещении извлеченной крови кровью другого животного того же вида. Многочисленные опыты, проведенные в этом же плане в условиях современной методики и техники физиологического и лабораторного исследования, показали, что перелитая кровь действительно на известный срок «приживает» в организме реципиента. Наиболее убедительно это удается проследить на эритроцитах перелитой крови. При экспериментах на вполне здоровых животных перелитая с кровью эритроцитная масса продолжает функционировать в организме реципиента в течение периода, довольно близкого к нормальному циклу жизнедеятельности эритроцита животного данного вида. Аналогичные результаты получены и в отношении других форменных элементов крови. Заместительное действие переливания крови распространяется и на плазму крови, о чем свидетельствуют данные по изучению объема циркулирующей крови, а также показатели гематокрита, установленные в опытах «заменного» переливания крови. Кроме этого, биологическую полноценность сохраняют ферменты, гормоны и электролитный состав перелитой крови.
В клинических условиях также вполне отчетливо сказывается заместительное действие переливания крови, в особенности при острой кровопотере и анемии геморрагического происхождения. Однако и при тяжелых формах анемии дефицитного генеза, а также на почве функционального угнетения или резкого сужения плацдарма кроветворения переливание крови является мощным терапевтическим средством заместительного действия. Клинически также отчетливо выявляется заместительное действие переливания крови не только в отношении форменных элементов крови, но и отдельных биохимических компонентов крови. При недостаточности белкового питания и расстройствах белкового обмена различного происхождения систематическое применение переливания крови, как правило, нормализует белковый состав крови, а также снимает или в значительной мере снижает выраженность явлений общего гипопротеоза. Заместительное действие переливания крови демонстративно проявляется клинически при состояниях дегидратации организма, протекающих обычно с извращенным показателем гематокрита (объемный показатель глобулярной массы выше показателя плазмы). Переливание крови в этих случаях нормализует объем циркулирующей крови и показатели гематокрита, что имеет большое практическое значение в отношении нормализации гемодинамики, водно-солевого обмена и метаболизма в целом.
Заместительное действие переливания крови демонстративно обнаруживается и широко используется в практике большой хирургии, при обширных оперативных вмешательствах, связанных с более или менее значительной операционной кровопотерей. При случайно возникшем в ходе оперативного вмешательства крупнососудистом кровотечении кровопотеря сразу может достигнуть огромных размеров и определить собой тяжелое и опасное состояние операционного шока. В подобных случаях струевое переливание крови, достаточно массивное, быстро и надежно выводит больного из состояния геморрагического шока по механизму заместительного действия переливания крови. Не менее серьезную опасность представляет для оперируемого постепенно нарастающая кровопотеря в результате продолжающегося кровотечения из мелких и мельчайших сосудов. При этом кровопотеря может незаметно для оператора достигнуть весьма значительных размеров, что ставит больного под угрозу возникновения тяжелого геморрагического шока. Катастрофа обычно наступает при падении объема циркулирующей крови ниже уровня 4 л. Предвидя возможность подобного исхода, хирурги в настоящее время проводит крупные оперативные вмешательства «под защитой» непрерывного капельного переливания крови, обеспечивающего поддержание объема циркулирующей крови на уровне не ниже 4 л. В этих случаях капельное переливание крови по механизму заместительного действия оказывает профилактически противошоковый эффект. В качестве клинической иллюстрации заместительного действия переливания крови приводим следующее наблюдение.
Наблюдение 4 (Г. М. Берлинский). Больной В. М-й, 12 лет, доставлен в больницу машиной скорой помощи. За полчаса до того мальчик при падении с груды дров во дворе наскочил на железьый стержень длиной около метра. Стержень проник в мягкие ткани правого бедра на уровне верхней трети его на значительную глубину. Мальчик самостоятельно высвободил ногу, поднялся, сделал несколько шагов и упал. Окружающие обнаружили его в луже крови, в бессознательном состоянии. Доставлен в больницу с диагнозом колото-рваной раны мягких тканей правого бедра с повреждением крупных сосудов. Общее состояние ребенка при поступлении крайне тяжелое. Резкая бледность покровов, дыхание поверхностное, пульс едва определяется. Сознание сохранено. Срочно, без гигиенической обработки, больной направлен в операционную. Немедленно было начато переливание крови в вену правого локтевого сгиба путем венесекции. Под местной анестезией при продолжающемся струевом переливании крови была вскрыта обширная гематома в правом паху. По удалении кровяных сгустков обнаружен почти полный разрыв бедренной вены. Вена перевязана. Бедренная артерия не повреждена, слабо пульсирует. Прослежен раневой канал, который идет на довольно значительную глубину внутрь и кзади. Входное отверстие иссечено. Переливание крови переведено на капельный ток. В это время дыхание у больного остановилось, пульсация в бедренной артерии исчезла, зрачки расширились, на свет не реагируют. Бессознательное состояние. Применено искусственное дыхание. Тут же была извлечена игла из вены, на систему надета инъекционная игла, к ампуле прилажен баллон Ричардсона, и пункцией бедренной артерии, взятой на палец, введено внутриартериально 250 мл крови с 1 мл 0,1% раствора адреналина. Дыхание быстро восстановилось, после введения 150 мл крови мальчик пришел в сознание, дыхание вошло в нормальный ритм, губы порозовели, появился пульс на лучевой артерии. Затем было вновь налажено внутривенное переливание крови. Всего перелито 1125 мл крови. Кровяное давление по окончании операции 90/95 мм ртутного столба. Правая нога теплая, слегка цианотической окраски, чувствительность сохранена. Операционная рана частично ушита. Выписан на 51-й день пребывания в больнице в удовлетворительном состоянии с зажившей нормальным рубцом операционной раной и умеренным отеком правой ноги.
В данном случае тяжесть состояния больного при поступлении его в больницу по характеру травмы определялась в основном массивной кровопотерей. Подобные случаи практически можно трактовать как «чистые» формы геморрагического шока. В больничной практике подобное явление встречается, довольно редко, так как при тяжелых повреждениях, как правило, наблюдается сочетание шока травматического с шоком геморрагическим, а при кровотечениях, возникающих во время различных заболеваний, явления острой кровопотери сочетаются с разнообразными расстройствами на почве основного заболевания. При чистых формах геморрагического шока переливание крови можно рассматривать как метод каузальной терапии. Переливание крови в ранней стадии травматического и геморрагического шока дает чрезвычайно демонстративный эффект.
б) По мере накопления клинических наблюдений в области переливания крови стали все чаще и чаще выявляться факты, когда переливание крови наряду с эффектом заместительным обнаруживало также выраженный эффект стимулирующего воздействия на систему кроветворения. При этом клинически можно было убедиться, что обнаруживаемая стимуляция кроветворения есть только частное проявление общего стимулирующего воздействия переливания крови на организм в целом. Клинически это выражалось в улучшении общего состояния больного, в повышении его реактивности и в положительном функциональном эффекте в отношении различных физиологических систем. Демонстративно и наглядно прослеживается стимулирующее действие переливания крови при заболеваниях, сопровождающихся очаговым синдромом, например при раневом процессе, гнойно-некротических очаговых заболеваниях мягких тканей, рожистом воспалении, а также при воспалительных инфильтратах и эксудатах. В большинстве случаев этих и аналогичных заболеваний при вялом, торпидном, ареактивном течении процесса под воздействием переливания крови намечается благоприятный перелом в динамике течения заболевания: освежается раневая поверхность, активизируется формирование грануляционной ткани, эпителизация раны, определяется обратное развитие воспалительного инфильтрата, ускоряется рассасывание воспалительного выпота и т. д. При торпидной язве желудка или двенадцатиперстной кишки, не поддающейся рациональному режиму питания, лекарственной терапии и различным специальным методам лечения, в ряде случаев проведения всех этих мероприятий на фоне гемотерапии достигался эффект заживления язвы. Все эти проявления лечебного действия переливания крови носят стимулирующий характер. Общий эффект стимулирующего действия переливания крови проявляется в умеренном повышении температуры и основного обмена, лейкоцитоза со сдвигом влево, увеличении содержания сахара и кальция крови, сдвиге рН крови в сторону ацидоза. Вся эта симптоматика укладывается в картину повышения реактивности и усиления жизненно важных функций организма. В качестве отдельных клинических иллюстраций можно привести следующие наблюдения.
Наблюдение 5 (К. Ф. Соколова). Больной ребенок М. Н., 6 месяцев, поступил в клинику на 5-й день болезни с явлениями двусторонней мелкоочаговой пневмонии, в состоянии гипотрофии II и цветущего рахита II. Ребенок находился на раннем смешанном нерациональном вскармливании. Пневмония течет длительно, с повторными обострениями. Исходные иммунологические показатели были низкие: фагоцитарный индекс 3, титр комплемента 0,12. В дальнейшем течении заболевания фагоцитарный индекс продолжал снижаться, температура не приходила к норме, явления в легких не уменьшались. С первого дня поступления в клинику ребенку назначены сульфонамиды, пенициллин, витаминотерапия (D, С и BI). На 11-й день болезни (6-й день пребывания в клинике) назначено переливание крови. Первые два переливания крови по клинико-лабораторным данным оказались совершенно неэффективными. Титр комплемента оставался сниженным и не повышался, фагоцитарный индекс несколько снизился, весовая кривая не нарастала, явления в легких стойко держались, хотя температура обнаруживала некоторую тенденцию к снижению. После третьего переливания крови явления в легких начали уменьшаться, наметилась тенденция к нарастанию весовой кривой. Показатели иммунитета начали медленно, но неуклонно нарастать, и спустя некоторое время, после 5 переливаний крови с промежутками в 2-3 дня, ребенок в удовлетворительном состоянии был выписан.
Описанное наблюдение проводилось над ослабленным и истощенным ребенком с резко пониженной общей реактивностью. При затяжных формах пневмонии, протекающих обычно на отягощенном фоне, особенно уместна плазмотерапия, которая в этих случаях дает довольно быстрый и выраженный трофический и стимулирующий эффект. Сочетанное применение плазмы и цельной крови (или эритроцитной массы) показано в случаях, сопровождающихся анемизацией больного. При вынужденной необходимости ориентироваться лишь на переливание цельной крови целесообразно повторное применение малых трансфузий с короткими промежутками в несколько дней, до переломного момента в динамике течения заболевания.
Наблюдение 6. Больная К., 52 лет, поступила в больницу по поводу ожога кипятком груди, рук, живота и ног II-III степени. Состояние больной при поступлении очень тяжелое. Возбуждена. Пульс нитевидный. Введена камфара, морфин с атропином. Под наркозом произведена первичная обработка ожоговых поверхностей. Наложена мазевая повязка. Установлено ректальное капельное вливание глюкозо-солевого раствора. Назначены антибиотики, болеутоляющие, снотворные и сердечные средства. Терапия эта проводилась систематически. Однако состояние больной около 3 месяцев оставалось тяжелым, температура колебалась в пределах 37,6-38,9°. Больная отказывалась от еды, плохо спала, резко осунулась. Беспокоили постоянные боли в местах ожогов. На обожженных поверхностях тела развился нагноительный процесс, несмотря на длительное применение антибиотиков. В этот период произведены были две попытки пересадки кожи по Тиршу. Кожине лоскуты не прижились. Поверхности срезов эпидермиса нагноились. Больная теряла много жидкости с раневым отделяемым. Истощение больной прогрессировало. В обоих легких обозначались очаги гипостатической пневмонии, без какой-либо тенденции к разрешению. Нарастала анемизация больной. На 93-й день пребывания в больнице гемоглобин у больной снизился до 32%. Спустя 2 дня было произведено внутрикостное (в тело подвздошной кости справа) капельное переливание одногруппной В (III) крови в количестве 600 мл. Переливание крови протекло без каких-либо побочных явлений.
В первые же дни после переливания крови в состоянии больной обозначился перелом. У нее появился аппетит, улучшился сон. Раневые поверхности стали довольно быстро очищаться, освежились грануляции, эпителизация местами стала довольно быстро прогрессировать. Улучшились явления со стороны легких. На 12-й день после первого произведено повторное переливание крови в количестве 400 мл замедленным струевым током в наружную яремную вену. Состояние больной продолжало улучшаться. Обожженные поверхности очистились, на значительном протяжении эпителиэировались. Прекратились боли. Больная стала нормально питаться. Улучшился сон, исчезли застойные явления в легких. Больная порозовела. На 10-й день после второго переливания крови гемоглобин достиг 46%. В дальнейшем произведено было несколько успешных пересадок небольших кожных лоскутов по Тиршу. На 163-й день пребывания в больнице больная по собственному желанию была выписана на амбулаторное лечение при общем удовлетворительном состоянии, с небольшими раневыми поверхностями и 53% гемоглобина крови.
В данном случае клинически очень ярко наблюдалось стимулирующее действие переливания крови. В силу некоторых особенностей исходного состояния и тяжести ожога больная длительно находилась в ареактивном состоянии, что отчетливо сказалось на неблагоприятной динамике течения ожога. Произведенное довольно массивное капельное переливание крови быстро нормализовало реактивность больной, сняло состояние интоксикации и оказало также заметное заместительное действие в отношении се анемического состояния. При распространенных ожогах метод внутрикостного переливания крови является технически весьма удобным. Произведенное в этом случае вслед за первым второе переливание крови оказалось также весьма эффективным и заметно ускорило выздоровление больной.
в) Клинические наблюдения показывают, что переливание крови дает положительный эффект при состояниях интоксикации различного происхождения. Впервые мысль о возможности получения терапевтического эффекта от переливания крови при интоксикации возникла на основе клинических наблюдений над эффективностью, переливания крови при анемических состояниях. Анемическое состояние, возникшее при том или ином заболевании, неизбежно приобретает значение патогенетического фактора в развитии данного заболевания. Анемия определяет собой кислородную недостаточность, которая приводит к серьезным расстройствам проницаемости, нарушению метаболизма и накоплению в организме значительного количества шлаков, продуктов незавершенных окислительных и восстановительных биофизико-химических процессов; в итоге наступает состояние эндогенной интоксикации. Анемия в свою очередь может возникнуть в результате эндогенной или экзогенной интоксикации. Таким образом, эффективность переливания крови при анемических состояниях в более широком плане можно было трактовать не только как результат заместительного и стимулирующего эффекта, но также в известном смысле и как результат антитоксического действия. Такое направление клинической мысли привело к испытанию переливания крови как лечебного метода при инфекционных заболеваниях, где интоксикация определялась специфическими агентами бактерийного происхождения, токсинами в собственном смысле этого слова.
Первые клинические наблюдения в области лечебного применения переливания крови при инфекционных заболеваниях имели место при брюшном тифе. Накопленный в этой области практический опыт показал, что переливание крови при токсических формах брюшного тифа дает выраженный антитоксический эффект. В ряде случаев токсической формы брюшного тифа переливание крови дает купирующий эффект с нормализацией температуры в течение 1-2 дней и переходом больного в состояние реконвалесценции. Антитоксическое действие переливания крови, в особенности ее плазматической фракции, отчетливо выявляется клинически и при других общих инфекционных заболеваниях. Особенно демонстративно клинически обнаруживается антитоксическое действие переливания плазмы при токсических формах острых инфекционных заболеваний у детей. В этой области клинической патологии переливание крови (и отдельных ее фракций) приобрело значение подлинно незаменимого и жизненно необходимого лечебного средства.
Антитоксическое действие переливания крови клинически обнаружено па обширном клиническом материале по лечебному применению переливания крови при ожогах, раневой интоксикации, кишечной непроходимости и прочих заболеваниях, протекающих на фоне выраженной интоксикации.
Антитоксическое действие переливания крови весьма демонстративно обнаруживается также при различного рода отравлениях (пищевое, медикаментозное, различными кислотами, щелочами, газами, на почве лучевой терапии и пр.). Во всех этих случаях особенно эффективно переливание крови в сочетании с умеренным предварительным кровоизвлечением. При тяжелых формах интоксикации и отравления метод так называемого заменного переливания крови (предварительное кровоизвлечение с последующим или одномоментным переливанием крови) за последние годы с успехом вытесняет обычный метод переливания крови.
г) Клинические наблюдения свидетельствуют о том, что переливание крови является эффективным средством борьбы с кровотечением. Этот факт имеет большую практическую ценность в отношении случаев, когда оперативная остановка кровотечения связана с большим риском для больного в связи с особенностями его состояния в данный момент или принципиально нецелесообразна, или вообще невозможна. Б силу указанных соображений переливание крови как средство гемостатическое (остановка кровотечения) приобрело особое значение при внутренних кровотечениях различного генеза, а также при кровотечениях диатезного или гормонального характера, в происхождении которых важное значение приобретает отсутствие или дефицит того или иного биохимического или морфологического фактора. В этой связи переливание крови приобрело огромное практическое значение при кишечных кровотечениях у брюшнотифозных больных, при легочных кровотечениях, при туберкулезе, кровотечениях из пищеварительного тракта у больных, страдающих портальной гипертензией, при кровотечениях из мочевых путей различного генеза, носовых кровотечениях (на почве болезни Ослера, гипертонической болезни и иных этиологических моментов). Большое практическое значение приобрело также переливание крови в случае гормональных маточных кровотечений, при которых, однако, только лишь гормональная терапия сама по себе, как правило, не дает достаточно выраженного гемостатического эффекта. Незаменимое преимущество переливания крови как средства гемостатической терапии перед иными гемостатическими средствами заключается в том, что переливание крови при кровотечении является средством не только гемостатической, но и заместительной терапии.
Эффективность переливания крови как гемостатического средства обычно сказывается довольно быстро. В клинической практике нередко наблюдаются случаи, когда однократное переливание крови в малом количестве (в так называемой гемостатической дозе (Термин эгот порочный, так как не существует гемостатической дозы переливания крови. В каждом конкретном случае кровотечения следует индивидуально решать вопрос о гемотерапевтической тактике, исходя из особенностей патогенеза кровотечения и реакции больного на терапевтическое вмешательство. Примечание автора) надежно купирует кровотечение. Однако нередко приходится прибегать к повторному переливанию крови и в более массивных дозах. Особенно эффективны при внутренних кровотечениях длительные капельные переливания крови. Следует лишь подчеркнуть, что переливание крови как гемостатическое средство при всей своей эффективности показано лишь в тех случаях и в такие моменты, когда по тем или иным соображениям невозможна остановка кровотечения оперативными методами вмешательства.
д) Клинические наблюдения свидетельствуют о том, что переливание крови при определенных функциональных расстройствах у больного дает эффект крутого и стойкого подъема кровяного давления, т. е. гемодинамический эффект. Он не наблюдается вовсе или слабо выражен при исходном нормальном уровне кровяного давления, при значительных расстройствах гемодинамики и выраженой гипотонии на почве хронической и в особенности остро возникшей первичной слабости сердечной мышцы. В последнем случае переливание крови (внутривенное!) может даже усугубить имеющиеся у больного расстройства кровообращения. Гемодинамический эффект переливания крови ярко и демонстративно клинически выражен при функциональных расстройствах, характеризующихся критическим падением кровяного давления на почве первичного паралича вазомоторов. Расстройства эти обычно наблюдаются при шоковых состояниях на почве тяжелой травмы или профузного кровотечения, а в отдельных случаях и при токсическом шоке. В связи с этим гемодинамический эффект переливания крови обычно характеризуется как эффект противошоковый.
При тяжелых шоковых состояниях, возникающих на почве остро развившегося паралича вазомоторов, наблюдается грозная картина дезорганизации гемодинамики. Вследствие паралича вазомоторов критически падает кровяное давление, значительная часть всей массы активно циркулирующей крови уходит в области депонирования крови. Артериальная система обескровливается. Возникает своеобразное состояние внутреннего кровотечения в обширные бассейны депонирования крови. Запустевает также и венозная система, в связи с чем для шокового состояния характерно не только падение артериального, но также и венозного давления. Состояние это смертельно опасно для больного.
Прогноз при травматическом или геморрагическом Шоке (чаще всего приходится встречаться с сочетанием Этих разновидностей шока) в огромной мере усложняется при запоздалой доставке больного на пункт первой помощи. Своевременное (раннее) переливание крови дает при шоке демонстративно выраженный противошоковый эффект, вследствие чего оно может рассматриваться как специфическое противошоковое средство. Как правило, переливание крови дает выраженный и стойкий 3 подъем кровяного давления до уровня нередко выше исходного, нормального. Тем самым цепь тяжелейших функциональных расстройств, обычно наблюдающихся при шоке, разрывается в ее наиболее чувствительном звене, что существенно облегчает решение сложной терапевтической задачи, возникающей перед врачом при шоковом состоянии больного.
Гемодинамический эффект переливания крови при шоке определяется не только заместительным, но и стимулирующим действием переливания крови, общим воздействием на реактивность организма в целом, в связи с чем депонированная кровь также включается в активное кровообращение. В результате объем циркулирующей крови нарастает, что приводит не только к восстановлению гемодинамики, но и к увеличению кровоснабжения жизненно важных органов (сердце, мозг) и отдельных областей тела. Это обстоятельство играет важную роль в определении стойкости противошокового эффекта переливания крови. Иллюстрацией противошокового действия переливания крови может послужить следующее клиническое наблюдение.
Наблюдение 7 (В. В. Виноградов). Больной С. 23 лет, сшиблен шедшим на полном ходу электропоездом. Время травмы неизвестно. Первая помощь оказана в медицинской комнате вокзала. Доставлен в приемное отделение больницы в 8 часов 25 минут в состоянии тяжелейшего шока. В операционную поступил в 8 часов 45 минут. Больной в сознании, заторможен, адинамичен. На вопросы не отвечает. Иногда просит пить. Кожа и видимые слизистые резко бледны. Конечности холодны на ощупь. Из носа небольшие сукровичные выделения. Из наружных слуховых ходов кровь не выделяется. Пульс на правой лучевой артерии очень слабый, временами не определяется вовсе. На сонной артерии пульс слабого наполнения, 140 ударов в минуту, аритмичный. Кровяное давление 55/20 мм ртутного столба. Дыхание ритмичное, поверхностное, 22 в минуту. Зрачки сужены, на свет не реагируют. Болевая реакция резко понижена. Рефлексы проверить не удается. Катетером спущена моча в количестве 400 мл, чистая. В области верхней трети правой голени нога перерезана, видимо, колесом поезда. Рана идет при этом вверх до средней трети бедра, где дистальный сегмент конечности соединен с бедром лишь узким лоскутом кожи. Область коленного сустава обнажена от кожи, рана очень загрязьена землей, мышцы размяты. На уровне нижней трети бедра жгут. Левая рука от нижней трети плеча до кисти размята, резко деформирована. Мышцы предплечья лежат бесформенной массой, загрязнены землей, во многих местах определяются переломы костей. Выше уровня повреждения тугая повязка косынками. Рука в шине Крамера. На правой руке на уровне дистальной трети предплечья закрытый перелом лучевой кости. В области левой половины лба имеется ушибленная рана, слегка кровоточащая, с вмятыми краями, сильно загрязненная землей. В области подбородка ушибленная рана размером 0,5×2 см с ровными краями. В области левой пяточной кости, ниже места прикрепления ахиллова сухожилия, имеется ушибленная рана размером 5×6 см. Рана загрязнена, умеренно кровоточит. На подошве определяется отслойка кожи с переходом на внутреннюю поверхность стопы.
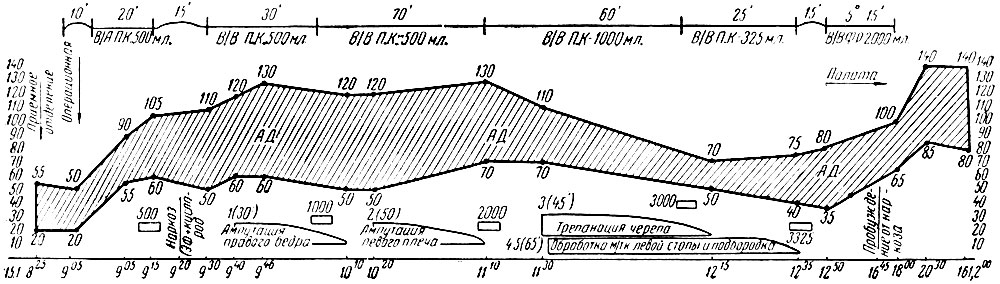
Диаграмма 3. Наблюдение 7. Больной С., 23 лет. Травматическая ампутация правого бедра, левого плеча и другие повреждения. Шок IV степени. Рациональная гемотерапевтическая тактика. Выздоровление
В 8 часов 55 минут под местной анестезией обнажена левая плечевая артерия выше уровня повреждения. Начато внутриартериальное нагнетание крови группы 0(1). Уже после вливания одной ампулы крови кровяное давление поднялось до 85/50 мм, затем введена вторая ампула крови внутриартериально, и в 9 часов 05 минут артериальное давление было уже на уровне 90/55 мм. Пульс 130 в минуту, ритмичный. Больной начал громко стонать, стал беспокоен, на манипуляции реагирует. К концу внутриартериального нагнетания крови в количестве 500 мл давление поднялось до 105/60 мм. В 9 часов 20 минут наркоз (эфир + кислород) вначале маской, а затем иьтубационный. Начато внутривенное переливание крови, которое продолжалось беспрерывно, то струйным, то более замедленным темпом, а в отдельные моменты капельно до окончания многократных оперативных вмешательств в различных областях повреждений. Все обработки проводились под наркозом, с дополнительной новокаиновой блокадой крупных нервных образований.
Оперативное вмешательство начато в 9 часов 40 минут, окончено в 12 часов 35 минут. Произведены ампутации правого бедра на уровне нижней трети, ампутация левого плеча на уровне средней трети, трепанация черепа (ранение оказалось непроникающим), обработка раны мягких тканей подбородка и обширная обработка раны стопы. К моменту окончания ампутации правого бедра было введено уже около 600 мл крови внутривенно: переливание шло непрерывно, с переменным темпом введения крови. К коьцу этой операции давление у больного было 120/50 мм. В ходе второй операции, выполнение которой несколько затянулось во времени, больной получил дополнительно около 1 л крови также с переменным темпом по ходу действия. К концу второй операции больной получил свыше 2 л крови, в том числе внутриартериально 500 мл еще до начала оперативного вмешательства. В период второй ампутации кровяное давление больного колебалось в пределах 110/60 и 130/75 мм. К концу ампутации левой руки кровяное давление было на уровне 120/70 мм. Вслед за этим в целях быстрейшего завершения оперативного вмешательства была одновременно предпринята трепанация черепа и обработка раны левой стопы, а затем и подбородка. Переливание крови продолжалось. Во время трепанации черепа, несмотря на бескровный характер этой операции и продолжающееся переливание крови, кровяное давление больного стало заметно падать и к концу трепанации при продолжающейся еще обработке раны стопы снизилось до 70/50 мм. За этот период (около часа) больному было введено без малого 500 мл крови. С прекращением трепанации черепа давление вновь несколько поднялось, несмотря на продолжающуюся обработку раны стопы, а затем раны подбородка. К моменту окончания всех оперативных обработок в 12 часов 35 минут кровяное давление больного было на уровне 75/40 мм. За время пребывания в операционной больному было перелито 3325 мл крови, в том числе первоначально 500 мл внутриартериально.
Лишь только больной был доставлен в палату, налажено было внутривенное капельное вливание глюкозо-солевого раствора с прибавлением препаратов, тонизирующих сердечно-сосудистую систему. Всего за 5 часов было введено около 2000 мл жидкости. Кровяное давление к этому времени поднялось до 100/60 мм, а в дальнейшем уже без дополнительных специальных вмешательств оно достигло 140/84 мм и стойко закрепилось на этом уровне.
Больной находился на излечении в больнице в течение 67 дней, после чего в удовлетворительном состоянии с зажившими ранами был переведен в протезный институт на сложное протезирование.
По-видимому, в данном случае с момента травмы до поступления больного в больницу прошло все же несколько часов. Больной доставлен был в состоянии тяжелейшего шока, близком к агональному.
Внутривенное переливание крови в такой момент могло бы и не оказать положительного действия на общее состояние больного. Более того, при крайних степенях травматического шока в состоянии, близком к агональному, внутривенное переливание крови может дать отрицательный эффект. Спасительным средством в подобных случаях, как правило, является внутриартериальное нагнетание крови. Применение этого метода переливания крови в данном случае в качестве начального мероприятия оказало свое положительное действие и является примером правильной тактики. Проведенная гемотерапевтическая тактика оказалась рациональной и в том отношении, что длительное и довольно сложное оперативное вмешательство было проведено под непрекращающимся внутривенным переливанием крови с переменным темпом и последующим длительным внутривенным капельным вливанием различных жидкостей, что несомненно, предохранило больного от рецидива шока как в ходе самой операции, так и в послеоперационном периоде.
е) Клинический анализ терапевтического эффекта переливания крови обнаруживает и иные проявления лечебного действия переливания крови. В этом смысле обращает на себя внимание тот факт, что местные очаговые воспалительные процессы под воздействием повторных переливаний крови обнаруживают клинически явную тенденцию к обратному развитию. В отдельных случаях при этом наблюдается абортивное течение воспалительного процесса. Переливание крови при местных воспалительных заболеваниях настолько эффективно, что оно не без основания завоевало репутацию метода противовоспалительной терапии. Переливание крови успешно применяется также при различных состояниях нсспсцифической гиперсенсибилизации организма (бронхиальная астма, отек Квинке, некоторые формы дерматитовдерматозов, эксудативный диатез, различные проявления идиосинкразии и пр.). Во многих подобных случаях переливание крови оправдало себя как метод десенсибилизирующей и дезаллергизирующей терапии. Следует также отметить, что при переливании крови обычно обнаруживаются биологические сдвиги, свидетельствующие об активизации процессов иммуногенеза. Так, в результате переливания крови у реципиента, как правило, обнаруживается повышение титра нормальных групповых антител, а также бактерицидных свойств сыворотки крови, усиление фагоцитоза, повышение титра комплемента крови и прочих факторов неспецифического иммунитета. Аналогичные сдвиги устанавливаются при переливании крови и в отношении реакции специфического иммунитета, что физиологически вполне закономерно, так как в основе специфического и неспецифического иммунитета лежат одни и те же или весьма родственные нейро-гуморальные механизмы. Таким образом, переливание крови, по клинико-лабораторным данным, можно в определенном плане рассматривать как метод иммуногенетической терапии.
Таковы в основных чертах отдельные клинические проявления единой в физиологическом смысле ответной реакции организма на такое терапевтическое воздействие, как переливание крови. Клинические факты свидетельствуют, таким образом, о том, что переливание крови есть сложная форма воздействия на организм больного. Сложность эта определяется прежде всего богатством качественного состава крови как лечебного средства особого рода, не имеющего в этом отношении аналога в арсенале современных лечебных средств. В силу этого сфера физиологического воздействия перелитой крови на организм реципиента чрезвычайно широка, многообразна и по существу захватывает все жизненно важные системы, органы и ткани организма в целом.
Таким образом, переливание крови не следует рассматривать как метод избирательного воздействия на ту или иную физиологическую систему, орган, или ткань. Переливание крови есть метод лечебного воздействия на весь организм, метод неспецифической стимуляции организма, функциональной, патогенетической, нормализующей терапии. Яркой иллюстрацией того положения, что переливание крови является методом воздействия на реактивность организма, может быть профилактическое действие переливания крови. В клинической практике встречается множество тому доказательств. Как известно, при распространенных ожогах у детей на 8-10-й день после ожога нередко обнаруживается так называемая раневая скарлатина в форме скарлатиноподобной сыпи на ожоговой поверхности и в ее окружности. До сих пор не установлена подлинная природа этого явления. Во всяком случае не подлежит сомнению, что это - реактивный синдром, генетически связанный с сенсибилизацией больного продуктами распада белков на почве перенесенного ожога. Это явление по своей патофизиологической сущности близко к сывороточной болезни. Переливание крови предупреждает возникновение реактивного синдрома (Н. Г. Дамье). В подобных случаях, следовательно, своевременно произведенное переливание крови десенсибилизирует больного, перестраивает его реактивность и тем самым предупреждает возникновение сложного реактивного синдрома.
При токсических формах острых инфекционных заболеваний у детей (дизентерия, скарлатина и др.) в связи с аллергизацией организма ребенка нередко наблюдается так называемая вторая часть болезни, связанная с инвазией неспецифической бактериальной флоры и сопровождающаяся многочисленными местными осложнениями (лимфаденит, отит, нефрит и пр.). Регулярное применение переливания крови или плазматической ее фракции в первой фазе течения основного заболевания, как правило, предупреждает возникновение второй части болезни, угрожающей ребенку многочисленными осложнениями (Е. X. Ганюшина). На этих примерах клинически выявляется дезаллергизирующее действие переливания крови и профилактическое значение этого метода в отношении различных расстройств, нередко осложняющих течение инфекционного заболевания.
У некоторых туберкулезных больных применение пневмоторакса вызывает, как известно, нежелательную реакцию со стороны плевры с образованием пневмоплеврита. Это осложнение отягощает общее состояние туберкулезных больных и вносит значительные затруднения в проведении рациональной терапии. Применение переливания крови или отдельных ее фракций в ряде случаев обнаруживает предупредительный эффект в отношении этого осложнения, а в условиях возникшего выпота способствует его рассасыванию (Е. И. Янов).
Указанные факты свидетельствуют о том, что переливание крови тонизирующим образом воздействует на реактивность организма и, в частности, нормализует проницаемость клеточных мембран. Рожистая инфекция, как известно, специфически сенсибилизирует больного и вызывает у него предрасположение к рецидивам. Рецидивирующая рожа является подлинным бедствием для больного, перенесшего некогда первичное рожистое воспаление. Некоторые из таких больных практически не выходят из состояния болезни. Между тем клинические наблюдения показывают, что переливание крови, будучи эффективным лечебным средством при рожистом воспалении (в комплексе с общепринятой при этом заболевании терапией), является вместе с тем весьма действенным средством профилактики рецидивирования рожистого воспаления. Под воздействием переливания крови значительно удлиняются ремиссии, и некоторые из больных, весьма предрасположенные к рецидивам, в результате регулярно проводимой профилактической гемотерапии на протяжении долгих месяцев, а иногда и лет, находятся в состоянии полного благополучия в отношении угрожающего рецидива рожистого воспаления.
Аналогичная картина наблюдается у больных, страдающих рецидивирующей формой дерматитов и дерматозов. Профилактические переливания крови и при этой форме заболеваний приводят к смягчению местных проявлений заболевания и к значительному удлинению светлых периодов, в которые не наблюдается очередного обострения заболевания.
Как известно, лучевая терапия, широко применяемая в настоящее время при злокачественных новообразованиях, у многих вызывает тяжелый реактивный синдром в форме выраженной интоксикации с резким подавлением кровотворения, в особенности лейкопоэза. Больные с повышенной чувствительностью к факторам лучевой терапии вынуждены прерывать лечение или вовсе от него отказываться, несмотря на возникающую при этом опасность прогрессирования заболевания. Между тем лучевая терапия, проводимая на фоне профилактической гемотерапии, не вызывает лучевой интоксикации, не сопровождается резким функциональным угнетением, не дает картины подавления лейкопоэза. Сочетанное применение лучевой терапии и переливания крови позволяет врачу не только довести важное лечебное мероприятие до конца, но главное осуществить это мероприятие с наибольшей пользой для больного, так как эффективность всякой терапии, в том числе и лучевой, определяется не только природой терапевтического фактора, но и состоянием реактивности больного в период лечения.
Профилактическое действие переливания крови клинически проявляется многообразно при различных заболеваниях и функциональных расстройствах. Однако достаточно и приведенных примеров для иллюстрации чрезвычайно важного в практическом отношении положения, что переливание крови не только лечебный метод, но и метод профилактической терапии. Эффективность переливания крови в профилактическом отношении клинически выявляется как результат воздействия переливания крови на реактивность организма в тонизирующем, нормализирующем направлении.
В лечебной практике во многих случаях переливание крови как метод неспецифической, патогенетической терапии прекрасно сочетается с терапией специфической, каузальной. Терапевтический эффект такого сочетания лечебных методов и средств всегда демонстративен и убедителен. В практической лечебной работе никогда не следует упускать из виду того, что эффективность специфических лечебных средств в конечном итоге определяется функциональным состоянием больного, его реактивностью. Именно в силу этого так велико значение в лечебной практике методов функциональной, патогенетической терапии, среди которых наиболее важное место занимает в настоящее время метод переливания крови.
|
ПОИСК:
|
© Анна Козлова подборка материалов; Алексей Злыгостев оформление, разработка ПО 2001–2019
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'