БОРЬБА С СЫПНЫМ ТИФОМ
Меры, направленные к уничтожению и локализации заразы
Борьба с сыпным тифом, как со всякой заразной болезнью, должна быть основана на данных эпидемиологии и этиологии болезни. Если мы отбросим все гадательное и будем основываться на экспериментах и клинических наблюдениях, мы в настоящее время должны признать, что из путей передачи заразы от больного здоровому один путь не подлежит сомнению и он хорошо прослежен: это - перенос через насекомых и, в частности, через вшей. Вместе с Nicolle, Anderson, Goldberger, Wilder, Roux мы должны признать, что сыпной тиф является заразительным, поскольку имеются вши, как передатчики заразы. Что же касается других путей переноса заразы, как например: через выделения больных, загрязняющих окружающий воздух или обстановку, то в этом отношении нет ни экспериментальных данных, ни убедительных эпидемиологических наблюдений, которые могли бы нам доказать другие пути, кроме переноса насекоми. Конечно, не исключается возможность передачи болезни непосредственной прививкой крови от больного здоровому через царапины, уколы и т. п. Рассматривая сыпной тиф, как септическую болезнь, так как вирус найден только в крови, как возвратный тиф, бубонная чума, малярия. И в последних болезнях переносчиками также служат насекомые. С точки зрения переноса сыпного тифа насекомыми мы можем понять, почему скученность, бедность и голод служат главными факторами, содействующими распространению болезни.
Так же хорошо нам понятно будет, почему все авторы всегда подчеркивали значение непосредственного соприкосновения с больным, как первостепенного фактора при заражении. Громадная заболеваемость медицинского персонала, работающего в плохих условиях, и, наоборот, отсутствие заражаемости персонала, поставленного в хорошие гигиенические условия, служит особенно ярким доказательством роли насекомых. Французскне, английские, американские и русские авторы единогласно утверждают, что в больницах сыпнотифозных больных, хорошо содержимых, где нет скученности больных, случаи заражения персонала чрезвычайно редки. Эпидемия 1915 г. в Самаре и жизнь сыпнотифозных больниц в 1918—22 гг. дали этому еще лишнее подтверждение. В начале эпидемии, когда прибывавшие больные сыпным тифом помещались в плохих условиях, когда вшей на прибывавших собирали целыми пригоршнями, первыми жертвами были парикмахеры, врачи и медицинский персонал. Но как только больные стали размещаться в хороших лазаретах и могло быть обращено внимание на соблюдение чистоты и борьбу с насекомыми, заболевания среди персонала прекратились.
Нередко приходится слышать, что заболевший сыпным тифом никогда и не видел на себе насекомых, почему и исключается роль насекомых. Кому приходилось работать в загрязненных насекомыми местах, тот знает, как легко насекомые переползают на платье и как трудно иногда заметить такого гостя. А если к этому прибавить, что для заражения вовсе не требуется непременно укуса, а достаточно мимолетного, пребывания вши на поверхности кожи, где она оставила помет, тогда мы поймем заявления больных, говорящих, что они не чувствовали укусов.
Передача болезни через посредство вшей (примеры см. выше) также служит лишним аргументом в пользу роли насекомых и говорит против передачи через выдыхаемый воздух. Наконец, ухаживающий персонал находится в близком общении с больными и заболевает только при условии грязного содержания больных. Если бы зараза передавалась через кашлевые движения, через дыхание, персонал одинаково легко всегда заражался бы, чего мы, однако, не видим.
Мы уже указывали выше, что наилучшим аргументом, говорящим за исключительную роль насекомых при распространении сыпного тифа, служит действительность мер, направленных против насекомых и дающих хорошие результаты в борьбе с эпидемией.
В этом отношении чрезвычайно поучительными являются эпизоды из начала последней мировой войны, когда немцы еще не знали сыпного тифа и относились к последнему недостаточно серьезно, не придавая большого значения насекомым. И только после гибели от сыпного тифа своих врачей, среди которых были выдающиеся ученые (Iochmann), немцы быстро восприняли и провели в жизнь основное положение в эпидемиологии сыпного тифа: «вошь неразрывно связана с сыпным тифом», и в окулированных ими местностях Польши меры, принятые против насекомых, привели к быстрой ликвидации сыпнотифозных заболеваний.
Помимо борьбы с насекомыми, наши меры должны быть направлены к тому, чтобы изменить условия, благоприятствующие развитию эпидемии.
На первом месте стоят заботы о поддержании чистоты в населении. Далее мы должны поднять его питание и создать хорошие гигиенические жилищные условия.
Во время сыпного тифа в Ленинграде за 1916—19 гг. мы в нижеследующей диаграмме сопоставили интенсивность заболеваний с недостатком мыла, дров и питания. Она неопровержимо говорит: чем меньше было мыла, личной гигиены и питания, тем больше была заболеваемость сыпным тифом и смертность (см. таблицу).
Зависимость заболеваний от питания, количества дров, количества банных дней (Ленинград, 1916-1919 гг.)
| Год | Население | Коэффициент заболеваемости инфекционными болезнями | Смертность в % % | Количество дров | Количество банных дней | Паек в калориях |
| 1916 | 2343851 | 12,5 | 6,3 | - | 100 | 3000 |
| 1918 | 1434737 | 21,8 | 21,8 | 100 | 50 | 1800 |
| 1919 | 700000 | 50,1 | 50,1 | 25 | 14 | 1600 |
Следующая диаграмма (проф. Окуневский) указывает на зависимость заболеваемости паразитарным тифом в Красной армии от количества банных установок — она обратно пропорциональна.
Своевременная врачебная помощь заболевающим и помещение заболевших в специальные больницы разумеются сами собой. Для уничтожения заразного начала, конечно, должна быть применена соответствующая дезинфекция.
Итак, схема мероприятий, необходимых в борьбе с сыпным тифом, распадается на две части: меры, направленные к уничтожению имеющейся заразы, и меры предупредительные, не дающие заразе распространяться и создающие для нее в населении и местности условия, неблагоприятные для ее сохранения (широкие социально-гигиенические меры). Из этих мер наиболее важной будет обнаружение очага сыпного тифа, с целью его уничтожения. Чем раньше такой очаг обнаруживается и чем полнее он обследуется, тем легче его уничтожение и тем успешнее борьба с сыпным тифом.
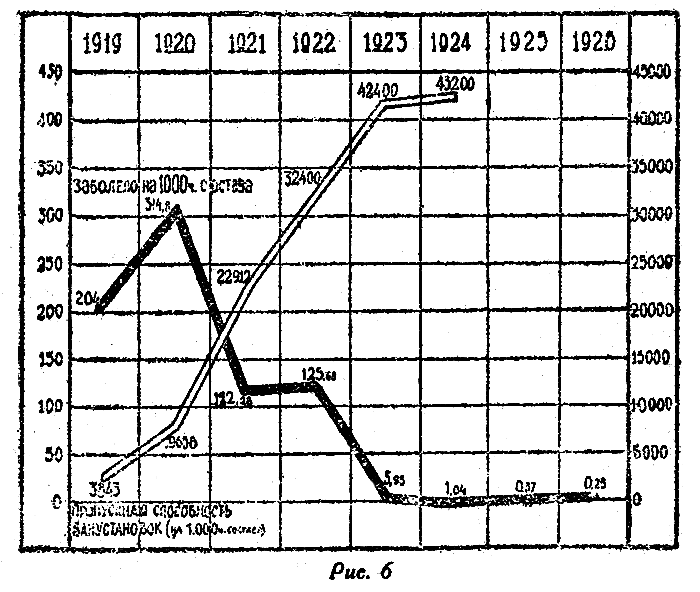
Рис. 6
Эпидемиологическим обследованиям при сыпном тифе должно быть придано исключительно важное и первостепенное значение. Продолжающиеся еще заболевания сыпным тифом в разных местах Союза, хотя они в общем дают меньше заболеваний, чем в довоенное время, все же заставляют нас говорить об опасности, висящей над нами. Изучение очагов сыпного тифа, их локализация и их ликвидация — первостепенной важности государственные вопросы. А это возможно только при детальном эпидемиологическом обследовании очагов. На такое обследование должны быть брошены все силы здравоохранения, и всякий расход окупится сторицей.
Рис. 7
При этом обследовании главное внимание должно быть обращено как на санитарные условия жизни, так и на источники и резервуары сыпнотифозного вируса (люди, насекомые). Совместная работа статистического аппарата, санитарного, лечебного и лабораторного может выяснить этиологию очага. Каждый такой очаг должен войти в сферу научно-исследовательской работы институтов и лабораторий органов здравоохранения. К сожалению, органы здравоохранения очень мало где подходят к разрешению этих вопросов таким путем. Каждый сыпнотифозный очаг должен обследоваться по определенной схеме, состоящей из ряда пунктов, на какие должен быть получен определенный ответ.
Эти пункты должны быть следующие:
1. Длительность заболеваний в данном месте. Их непрерывность или прерывистость. Время последнего заболевания.
2. Статистика заболеваемости сыпным тифом в очаге (пол, возраст, профессия).
3. Заболеваемость сыпным тифом в окружающем населении.
4. Сравнение заболеваемости (качественно и количественно) в очаге и в окружающем населении.
5. Подробное изучение последних заболеваний: поименный список заболевших, время первого заболевания, предполагаемый источник заражения, заболел здесь или выезжал куда. Связь заболеваний с неясными формами. Количество последних. Последовательность заболеваний по квартире, по дому, по улице, по кварталам. Распознавание клиническое, лабораторное.
6. Лабораторное изучение очага. Реакция Вейль-Феликса у заболевших, у переболевших недавно, у болевших год назад, у совершенно здоровых. Особенно исследование крови у окружающих больных и у детей (Ручковский). У лиц с неясными формами. Исследования (на животных) насекомых, снятых со здоровых, с лиц переболевших недавно и несколько месяцев назад.
7. Санитарная характеристика жилищ.
8. Личный быт и работа (домашняя обстановка, постели, белье, личная гигиена, вода, мыло, души, бани).
9. Какие применялись меры борьбы.
Параллельно с обнаружением и изучением очага и отдельных заболеваний должны идти и меры борьбы. На первом месте здесь стоит своевременное и раннее помещение больного в заразную больницу и немедленное оповещение санитарного бюро о заболевшем. Хороший транспорт для больных является важным обстоятельством в дальнейшем течении болезни у заболевшего: чем больше покоя имеет больной с первых часов заболевания, тем легче переносится болезнь. Медицинской помощью население должно быть обеспечено во всякое время (днем и ночью). Государственные амбулатории, поликлиники, врачи квартирной помощи, ночные дежурства лучше всего выполнят роль вылавливателей больных.
Больные в больницах выдерживаются до полного выздоровления и еще в течение 10 дней после падения температуры, так как наблюдения показали, что в течение этого срока выздоравливающие еще могут служить источником заразы. Персонал больницы должен быть так обставлен, чтобы и он не служил источником заразы для окружающих.
Особенное внимание должно быть обращено на атипичные формы тифа, в особенности на заболеваемость детей, которые по опытам Nicollе'я часто носят на себе вирус, будучи на вид здоровыми.
Для предупреждения разноса заразы из квартиры заболевшего и окружавшими его лицами последние переводятся в особые изоляционные дома, в которых они остаются, пока квартира не будет продезинфицирована и не освобождена от насекомых.
Помещенные в изоляционные квартиры лица подвергаются в них мытью и очистке от насекомых, а вещи их дезинфицируются. Первое, к чему мы должны приступить, когда квартира освобождена от больных и здоровых, это к умерщвлению насекомых (см. ниже) и дезинфекции. После произведенной дезинсекции мы приступаем к дезинфекции помещения и вещей. То, что может быть из квартиры отправлено в соответствующую дезинфекционную станцию, должно быть удалено из квартиры до начала дезинсекции. На дезинфекционной станции вещи по своему строению сортируются: одни направляются в паровую камеру, другие — в формалиновую.
При этом необходимо иметь в виду не только умерщвление бактерий, но и насекомых, и принять во внимание положение, что губительное для бактерий не всегда губит насекомых. Пар под давлением, какой обычно бывает в паровых камерах (115°—120°), убивает вместе с бактериями и насекомых, но формалин, убивая бактерий, не всегда убивает насекомых. Поэтому вещи, подлежащие формалиновой дезинфекции, должны быть предварительно освобождены от насекомых особыми способами.
Для предупреждения распространения болезни теми больными, в которых не может быть точно определена ее форма, они также помещаются в особые больничные отделения для «сомнительных» впредь до выяснения.
Для точного распознавания болезни необходимо иметь лабораторию, в которой могли бы производиться все необходимые диагностические исследования.
В тех случаях, когда больного почему-либо нельзя отправить в больницу (дальность расстояния, плохая дорога, отсутствие мест в больнице), необходимо дома поставить больного в соответствующие условия ухода, лечения и ограждения от него окружающих. Больной должен быть помещен в отдельную комнату, ухаживать за ним должны выделенные из семьи или окружающих для этого специальные лица. Для ограждения передачи заразы окружающим должна быть широко применена ежедневная текущая дезинфекция и дезинсекция.
|
ПОИСК:
|
© Анна Козлова подборка материалов; Алексей Злыгостев оформление, разработка ПО 2001–2019
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'