АТЕТОЗ ДВОЙНОЙ
Расстановка ударений: АТЕТО`З ДВОЙНО`Й
АТЕТОЗ ДВОЙНОЙ (СИН. двусторонний атетоз) - врожденное заболевание, характеризующееся генерализованными насильственными движениями атетоидного характера. Описано Фогт (C. Vogt) в 1911 г. и в дальнейшем подробно изучено ею совместно с Фогтом (O. Vogt).
Этиология. По мнению С. Фогт и О. Фогта, двойной атетоз является врожденной аномалией развития и, возможно, возникает при повреждении "зародышевой плазмы". Многие авторы относят А. д. к детским центральным параличам. Высказывается мнение, что он является одной из форм болезни Литтла (см. Детские параличи), т. к. заболевание возникает у недоношенных детей, у детей, родившихся при тяжелых родах с наложением щипцов, в асфиксии, в нек-рых случаях у детей, перенесших энцефалит внутриутробно или вскоре после рождения. В наст, время считают, что А. д. может развиться при резуснесовместимости крови матери и плода. В этих случаях вследствие развивающейся гемолитической болезни могут поражаться подкорковые образования головного мозга. В отдельных случаях при врожденном токсоплазмозе клиническая картина весьма сходна с А. д.
В литературе встречаются описания семейных случаев заболевания двойным атетозом. Ван-Богарт (L. van Bogaert) считает, что эти случаи не являются наследственно обусловленными; причины их - различные экзогенные поражения головного мозга.
Патологическая анатомия. При А. д. поражаются подкорковые узлы головного мозга. При гистологическом исследовании на миелиновых срезах в хвостатом ядре и скорлупе головного мозга выявляется беспорядочное скопление миелиновых волокон - состояние "мраморности" (status marmoratus), в полосатом теле обнаруживаются бляшки, состоящие из густой сети тонких миелиновых волокон; число нервных клеток уменьшено, а в нек-рых участках нервные клетки отсутствуют.
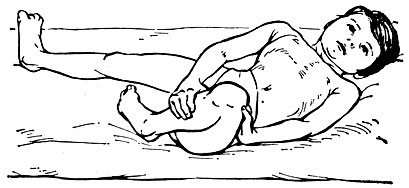
Рис. Характерное положение и гиперкинезы у ребенка, больного двойным атетозом
Клиническая картина. А. д. обнаруживается в первые месяцы после рождения и обычно проявляется в виде хореоатетоидного гиперкинеза (см.), к-рый, в отличие от атетоза (см.), поражает дистальные и проксимальные отделы конечностей, мышцы туловища (рис.) и лица. Больные дети поздно начинают говорить, речь их дизартрична, в тяжелых случаях невозможна. С течением времени состояние больных может улучшаться; они получают возможность передвигаться, говорить, однако испытывают при этом значительные затруднения из-за насильственных движений, появляющихся при попытке к какому-либо движению. Интеллект часто не снижается, больные могут учиться. В нек-рых случаях у больных А. д. могут быть эпилептические припадки, ухудшающие течение заболевания, обусловливающие и значительное снижение интеллекта.
Для диагноза имеют значение данные анамнеза, характер гиперкинезов, отсутствие прогредиентности.
Прогноз. На продолжительность жизни больных заболевание не оказывает влияния. Увеличение активности больных, уменьшение гиперкинезов может быть достигнуто медикаментозным, а также нейрохирургическим лечением.
Лечение. Применяются средства, снижающие мышечный тонус (артан, тропацин, динезин, депаркин и др.), седативные средства. Показана лечебная гимнастика.
Хирургическое лечение. Попытки хирургического вмешательства на периферических отделах нервной системы и мышечносвязочном аппарате (невро- и ризотомии; мио- и тенотомии) для лечения атетоидных гиперкинезов были неэффективны. Новый этап в хирургическом лечении этих гиперкинезов связан с развитием стереотаксической нейрохирургии (см.).
Объектом хирургической деструкции являются различные подкорковые образования (бледный шар, ядра зрительного бугра, внутренняя капсула). Сочетания разрушаемых структур определяются формой атетозного гиперкинеза. При дистонических формах гиперкинеза значительное уменьшение атетоза в ряде случаев может быть достигнуто деструкцией внутреннего членика бледного шара и заднего вентро-орального ядра таламуса. При значительной степени спастико-ригидного компонента и выраженном влиянии произвольных движений на появление гиперкинеза положительный эффект может быть усилен выключением прилежащих к переднему вентро-оральному ядру отделов внутренней капсулы головного мозга. Возникающие после операции парезы в конечностях, как правило, регрессируют, однако достигнутый лечебный эффект обычно сохраняется. Для предотвращения развития парезов можно ограничиться разрушением только краевых волокон внутренней капсулы.
При усилении гиперкинезов под влиянием эмоциональных и внешних раздражений разрушают срединный центр или фиброзное ядро таламуса. Учитывая, что атетозные гиперкинезы могут быть спровоцированы различными афферентными системами, Хасслер (R. Hassler, 1970) рекомендует подвергать деструкции базальные отделы всех передних ядер таламуса, в т. ч. промежуточное нижнее ядро, а также заднее вентральное (чувствительное релейное) ядро.
При необходимости произвести двустороннее оперативное вмешательство вторую операцию обычно производят через 4-6 мес. после первой.
Библиогр.: Боголепов Н. К. Нарушения двигательных функций при сосудистых поражениях головного мозга, М., 1953; Давиденков С. Н. Наследственно-семейные дегенеративные заболевания нервной системы, в кн.: Совр. состояние основн. разделов невропатол., под ред. Н. В. Коновалова и др., с. 97, М., 1961, библиогр.; Кроль М. Б. и Федорова Е. А. Основные невропатологические синдромы, с. 288, М., 1966; Кандель Э. И. и Войтына С. В. Деформирующая мышечная (торсионная) дистония, М., 1971; Vogt C. и. Vogt O. Zur Lehre der Erkrankungen des striären Systems, J. Psychol. Neurol. (Lpz.), Erganz. Hft 3, S. 622. 1920.
Источники:
- Большая медицинская энциклопедия. Том 2/Главный редактор академик Б. В. Петровский; издательство «Советская энциклопедия»; Москва, 1975.- 608 с. с илл., 8 л. вкл.
|
ПОИСК:
|
© Анна Козлова подборка материалов; Алексей Злыгостев оформление, разработка ПО 2001–2019
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'