АОРТА
Расстановка ударений: АО`РТА
АОРТА Аорта (греч. aorte) - главный артериальный сосуд, начинающийся от левого желудочка сердца. Различают три переходящие друг в друга отдела А.: восходящую A. (aorta ascendens), дугу A. (arcus aortae) и нисходящую A. (aorta descendens). Нисходящую А. разделяют на грудную (aorta thoracica) и брюшную (aorta abdominalis). Ветви А. несут артериальную кровь ко всем частям тела (рис. 1).
Содержание
Эмбриология Анатомия Гистология Патология Аномалии развития Повреждения аорты Рентгенологическое исследование Операции на аорте Обезболивание при операциях на аорте Таблица. Клинико-морфологическая характеристика основных аномалий развития, болезней аорты и их осложнений
Название "аорта" указанному сосуду дано Аристотелем. Гален описал А. как главную артерию, отходящую вверх из левого желудочка сердца и вблизи него разделяющуюся на две ветви: верхнюю - к верхним конечностям, шее и голове и нижнюю - к остальным частям тела. В А., по Галену, поступает воздух из левого желудочка и кровь - из правого. Гален установил наличие аортального клапана. Везалий отрицал возможность притока крови в А. из правого желудочка и нахождение в ней воздуха. В 1628 г. Гарвей экспериментально доказал, что по А. циркулирует только кровь. М. Шейн в примечаниях к "Сокращенной анатомии" (1757) правильно описал три отдела А., ветви дуги А. и показал варианты их отхождения. Н. И. Пирогов (1832) подробно изучил строение, топографию и функцию брюшной А.
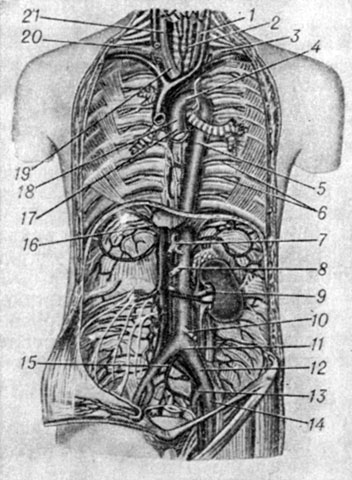
Рис. 1. Аорта, ее отделы и ветви (вид спереди; передне-боковые стенки грудной и брюшной полости удалены): 1 - a. carotis communis sin.; 2 - trachea; 3 - a. subcla- via sin.; 4 - arcus aortae; 5 - aorta thoracica; 6 - aa. intercostales post.; 7 - truncus celiacus; 8 - a. mesenterica sup.; 9 - a. renalis; 10 - a. mesenterica inf.; 11 - bifurcatio aortae; 12 - a. iliaca communis sin.; 13 - a. iliaca int.; 14 - a. iliaca ext.; 15 - a. sacralis mediana; 16 - a. phrenica inf. dext.; 17 - bulbus aortae; 18 - aorta ascendens; 19 - truncus brachiocephalicus; 20 - a. subclavia dext.; 21 - a. carotis communis dext
Эмбриология
У позвоночных животных от сердца отходит артериальный ствол (truncus arteriosus), к-рый делится на две вентральные А., от к-рых отходит 6 пар артериальных жаберных дуг, переходящих на дорсальной стороне зародыша в правую и левую дорсальные аорты (рис. 2). Правая и левая дорсальные аорты направляются каудально и соединяются в одну дорсальную (спинную) А. У млекопитающих две передние пары жаберных артериальных дуг исчезают прежде, чем сформируются задние.
У человека А. и ветви, отходящие от ее дуги, развиваются из вентральных и дорсальных А., их общих стволов, 3, 4 и 6-й пары жаберных артериальных дуг. Остальные дуги подвергаются обратному развитию. В процессе редукции дуг краниальные части дорсальных и вентральных аорт идут на построение сонных артерий, каудальная часть правой дорсальной А.- правой подключичной артерии, каудальная часть левой дорсальной А. и спинная А. - нисходящей А. 3-я пара артериальных дуг превращается в начальные части внутренних сонных артерий. Справа 3-я дуга совместно с 4-й преобразуется в плече-головной ствол. 4-я дуга слева интенсивно растет и формирует дугу А.
Артериальный ствол на стадии деления общего желудочка сердца разделяется на две части: восходящую А. и легочный ствол. Луковица восходящей А. и полулунные клапаны формируются из зачатка сердца. При этом 6-я пара артериальных дуг соединяется с легочным стволом и образует легочные артерии. Левая 6-я дуга сохраняет соединение с левой дорсальной А., формируя артериальный проток (см.). Левая подключичная артерия развивается отдельно из сегментарной грудной ветви левой дорсальной А.
Анатомия
Восходящая аорта начинается от артериального конуса левого желудочка сердца и продолжается до места отхождения плече-головного ствола (truncus brachiocephalicus), где она без видимой границы переходит в дугу аорты. Этот отдел А. называют кардиаортой [Нейманн (R. Neumann)]. В начальной части восходящей А. находится расширение - луковица аорты (bulbus aortae), в которой имеются три выпячивания - аортальные синусы (sinus aortae) - синусы Вальсальвы. К краям синусов фиксированы полулунные заслонки (valvulae semilunares), формирующие клапан аорты (valva aortae). Длина восходящей А. у взрослых колеблется в пределах 4-8 см (чаще 5-5,5 см), диаметр на уровне середины ее длины достигает 1,5-3 см (чаще 2-2,5 см). У детей 7-12 лет длина восходящей А. 2,5-4,6 см, а диаметр 1-1,5 см. У мужчин восходящая А. длиннее и шире, чем у женщин. Чем больше длина сердца, тем длиннее восходящая А. Восходящая А. находится в переднем средостении и проходит косо снизу вверх, слева направо и сзади наперед. Проецируется она на грудину: клапан А. соответствует уровню III межреберного промежутка слева, а место перехода в дугу - II правому грудино-реберному сочленению. Почти вся восходящая А. расположена интраперикардиально, причем эпикард образует общую выстилку для восходящей А. и легочного ствола. Между париетальным и висцеральным листками перикарда спереди от восходящей А. формируется передне-верхний заворот перикарда. Спереди начальную часть восходящей А. пересекает легочный ствол, справа и спереди к ней прилежит правое ушко сердца, справа - верхняя полая вена, сзади - правая легочная артерия и правый главный бронх.
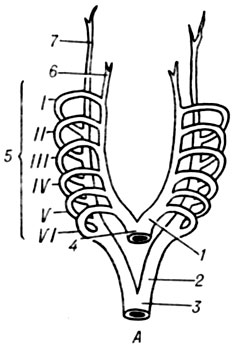
Рис. 2. Развитие аорты у позвоночных (артериальные дуги отмечены римскими цифрами): А - общий план расположения первичных аорт и жаберных артериальных дуг: 1 - aorta ventralis sin.; 2 - aorta dorsalis sin.; 3 - aorta dorsalis; 4- truncus arteriosus; 5 - aa. branchiales; 6 -a. carotis ext.; 7 - a. carotis int. Б - ранняя стадия преобразования жаберных артериальных дуг: 1 - a. carotis communis; 2 - arcus aortae; 3 - a. pulmonalis sin.; 4 - ductus arteriosus; 5 - aorta descendens; 6 - a. subclavia sin.; 7 - aa. segmentales; 8 - a. subclavia dext.; 9 - truncus arteriosus; 10 - a. pulmonalis dext.; 11 - truncus brachiocephalicus; 12 - a. carotis communis dext.; 13 - a. carotis ext.; 14 - a. carotis int. В - дефинитивные дериваты дуг аорты: 1 - a. carotis communis sin.; 2 - arcus aortae; 3 - ductus arteriosus; 4 - truncus pulmonalis; 5 - a. subclavia sin.; 6 - aorta descendens; 7 - a. subclavia dext.; 8 - a. vertebralis; 9 - truncus brachiocephalicus; 10 - a. carotis communis dext
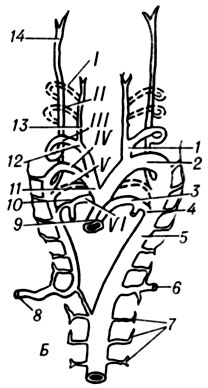
Рис. 2. Развитие аорты у позвоночных (артериальные дуги отмечены римскими цифрами): А - общий план расположения первичных аорт и жаберных артериальных дуг: 1 - aorta ventralis sin.; 2 - aorta dorsalis sin.; 3 - aorta dorsalis; 4- truncus arteriosus; 5 - aa. branchiales; 6 -a. carotis ext.; 7 - a. carotis int. Б - ранняя стадия преобразования жаберных артериальных дуг: 1 - a. carotis communis; 2 - arcus aortae; 3 - a. pulmonalis sin.; 4 - ductus arteriosus; 5 - aorta descendens; 6 - a. subclavia sin.; 7 - aa. segmentales; 8 - a. subclavia dext.; 9 - truncus arteriosus; 10 - a. pulmonalis dext.; 11 - truncus brachiocephalicus; 12 -o a. carotis communis dext.; 13 - a. carotis ext.; 14 - a. carotis int. В - дефинитивные дериваты дуг аорты: 1 - a. carotis communis sin.; 2 - arcus aortae; 3 - ductus arteriosus; 4 - truncus pulmonalis; 5 - a. subclavia sin.; 6 - aorta descendens; 7 - a. subclavia dext.; 8 - a. vertebralis; 9 - truncus brachiocephalicus; 10- a. carotis communis dext
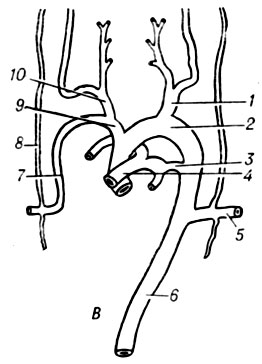
Рис. 2. Развитие аорты у позвоночных (артериальные дуги отмечены римскими цифрами): А - общий план расположения первичных аорт и жаберных артериальных дуг: 1 - aorta ventralis sin.; 2 - aorta dorsalis sin.; 3 - aorta dorsalis; 4- truncus arteriosus; 5 - aa. branchiales; 6 -a. carotis ext.; 7 - a. carotis int. Б - ранняя стадия преобразования жаберных артериальных дуг: 1 - a. carotis communis; 2 - arcus aortae; 3 - a. pulmonalis sin.; 4 - ductus arteriosus; 5 - aorta descendens; 6 - a. subclavia sin.; 7 - aa. segmentales; 8 - a. subclavia dext.; 9 - truncus arteriosus; 10 - a. pulmonalis dext.; 11 - truncus brachiocephalicus; 12 -o a. carotis communis dext.; 13 - a. carotis ext.; 14 - a. carotis int. В - дефинитивные дериваты дуг аорты: 1 - a. carotis communis sin.; 2 - arcus aortae; 3 - ductus arteriosus; 4 - truncus pulmonalis; 5 - a. subclavia sin.; 6 - aorta descendens; 7 - a. subclavia dext.; 8 - a. vertebralis; 9 - truncus brachiocephalicus; 10 - a. carotis communis dext
Аортальные синусы имеют у взрослых высоту 1,3-1,5 см и ширину 1,2-3,3 см, у детей 7-12 лет соответственно 0,9-1 см и 0,8-2 см. Расположение их по отношению к Фронтальной плоскости сердца изменчиво (рис. 3). Чаще (в 70%) один синус лежит сзади и два спереди - слева и справа. Поэтому их называют задним, левым и правым (sinus aortae posterior, dexter, sinister; BNA, PNA). В правом и левом синусах находятся устья соответственно правой и левой венечных артерий, снабжающих кровью сердце. Реже (в 30%) один синус занимает переднее положение, а два - заднее. Представляет интерес классификация Уолмсли (Т. Walmsley), различающего синусы в зависимости от положения устьев венечных артерий: правый и левый венечные и безвенечный синусы. Чаще всего правый аортальный синус проецируется на легочный ствол, правый артериальный конус и правый желудочек; левый - на полость перикарда, легочный ствол, левое предсердие; задний - на правое и левое предсердия. Ширина полулунных заслонок на 2-3 мм больше соответствующих синусов, а высота на 1-2 мм меньше высоты синусов. Положение устьев венечных артерий по отношению к верхним краям заслонок вариабельно. Устье правой венечной артерии может располагаться выше края заслонки (почти в половине наблюдений), на уровне ее (в 2/5 всех случаев) или ниже его (в 1/5 наблюдений). Левая венечная артерия отходит на уровне края заслонки (около половины наблюдений), ниже его (в 1/3 наблюдений) или выше (в 1/4 наблюдений).
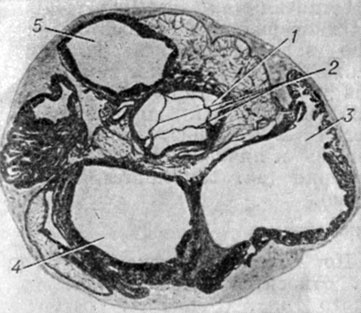
Рис. 3. Различные положения аортальных синусов (поперечное сечение сердца на Уровне аортального клапана; передняя поверхность сердца обращена кверху): а - один синус сзади, два - спереди; б и в - один синус спереди, два синуса сзади. 1 - передний аортальный синус; 2 - valva aortae; 3 - atrium dext.; 4 - atrium sin.; 5 - truncus pulmonalis
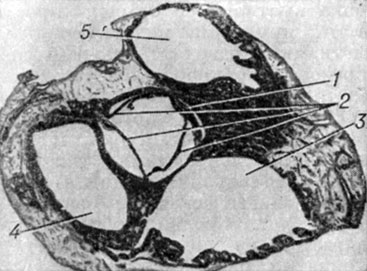
Рис. 3. Различные положения аортальных синусов (поперечное сечение сердца на Уровне аортального клапана; передняя поверхность сердца обращена кверху): а - один синус сзади, два - спереди; б и в - один синус спереди, два синуса сзади. 1 - передний аортальный синус; 2 - valva aortae; 3 - atrium dext.; 4 - atrium sin.; 5 - truncus pulmonalis
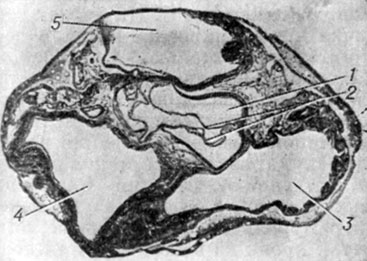
Рис. 3. Различные положения аортальных синусов (поперечное сечение сердца на Уровне аортального клапана; передняя поверхность сердца обращена кверху): а - один синус сзади, два - спереди; б и в - один синус спереди, два синуса сзади. 1 - передний аортальный синус; 2 - valva aortae; 3 - atrium dext.; 4 - atrium sin.; 5 - truncus pulmonalis
Дуга аорты простирается выпуклостью кверху от места начала плече-головного ствола до уровня IV грудного позвонка, где она переходит в нисходящую А., образуя незначительное сужение - перешеек (isthmus aortae). Вогнутую поверхность дуги и легочный ствол соединяет артериальная связка (lig. arteriosum), которая представляет собой облитерированный артериальный проток. Длина дуги у взрослых колеблется в пределах 4,5-7,5 см (чаще 5-6 см); диаметр ее в начальном отрезке 2-3,5 см и в конечном - 2-2,5 см. У мужчин длина дуги и ее диаметр больше, чем у женщин. Располагается дуга в косо-сагиттальной плоскости, переходя из переднего средостения в заднее. Проецируется дуга на рукоятку грудины: начальная часть дуги соответствует II правому грудино-реберному сочленению, а конечная - левой поверхности тела IV грудного позвонка. У детей до 12 лет дуга А. имеет больший радиус кривизны и лежит выше, чем у взрослых. Задне-правая поверхность дуги А. прилежит к верхней полой вене, пищеводу, нервам глубокого экстракардиального сплетения. Вблизи артериальной связки по этой поверхности дуги А. проходит правый возвратный гортанный нерв. Дорсально указанная поверхность покрыта правой медиастинальной плеврой. К передне-левой поверхности дуги А. прилежит левый диафрагмальный нерв, перикардо-диафрагмальные сосуды, левый блуждающий нерв и поверхностное экстракардиальное нервное сплетение. Под дугой залегают правая легочная артерия, левый главный бронх, левые верхние трахео-бронхиальные лимф, узлы, бронхиальные артерии и левый возвратный гортанный нерв. Верхнюю поверхность дуги А. пересекает левая плече-головная вена. Положение дуги зависит от формы грудной клетки. У лиц с широкой грудной клеткой дуга лежит выше, а плоскость ее расположения более фронтальна, чем у людей с узкой грудной клеткой. От выпуклой поверхности дуги отходят крупные артериальные стволы (справа налево): плече-головной ствол (truncus brachiocephalicus), левая общая сонная артерия (a. carotis communis sin.) и левая подключичная артерия (a. subclavia sin.). Порядок отхождения стволов весьма изменчив (рис. 4).
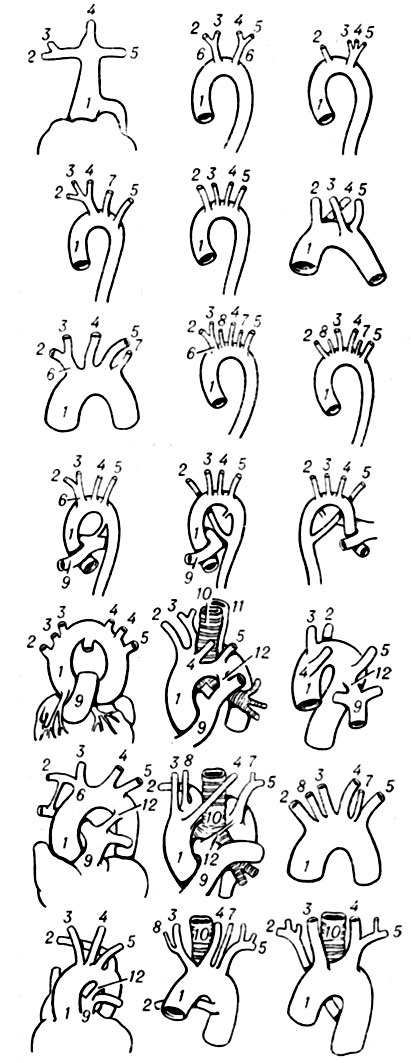
Рис. 4. Варианты порядка отхождения и положения ветвей дуги аорты: 1 - aorta ascendens; 2 - a. subclavia dext.; 3 - а. carotis communis dext.; 4 - a. carotis communis sin.; 5 - a. subclavia sin.; 6 - truncus brachiocephalicus; 7 - a. verteb- ralis sin.; 8 - a. vertebralis dext.; 9 - truncus pulmonalis; 10 - trachea; 11 - esophagus: 12 - ductus arteriosus
Нисходящая аорта - наиболее длинный отдел А.
Грудная аорта расположена в заднем средостении почти вертикально; проецируется на позвоночник от левой поверхности IV до передней поверхности XII грудного позвонка, где она проникает через аортальное отверстие диафрагмы. Длина грудной А. зависит от формы грудной клетки. Диаметр нисходящей А. колеблется от 2 до 3 см. К передней поверхности нисходящей А. вверху прилежит корень левого легкого, а ниже VII грудного позвонка - левый блуждающий нерв, пищевод и перикард. Левая поверхность нисходящей А. покрыта медиастинальной плеврой (рис. 5). Справа к нисходящей А. прилежит грудной лимфатический проток, непарная вена, правая медиастинальная плевра (внизу). Сзади нисходящая А. прилежит к позвоночнику, пересекается полунепарной и левыми задними межреберными венами. В аортальном отверстии диафрагмы А. фиксирована к ее правой медиальной ножке. От грудной А. отходят 2-6 бронхиальных (rr. bronchiales), 5-6 пищеводных (rr. esophagei), 2-4 перикардиальных (rr. pericardiaci) и 2-5 средостенных ветвей (rr. mediastinales), 10 пар .задних межреберных (aa. intercostales posteriores) и верхние диафрагмальные артерии (aa. phrenicae superiores). Перечисленные ветви снабжают кровью органы средостения, легкие, грудную стенку, диафрагму.
Брюшная аорта идет от аортального отверстия диафрагмы обычно до IV поясничного позвонка, где она разделяется на общие подвздошные и срединную крестцовую артерии (рис. 6). Уровень бифуркации зависит от длины А. Короткая брюшная А. делится на уровне III поясничного позвонка, а длинная - V поясничного позвонка. С возрастом происходит перемещение уровня бифуркации книзу. Расположена брюшная А. в забрюшинном пространстве, проецируясь на позвоночник на указанном протяжении. Справа от брюшной А. лежит нижняя полая вена, сзади - позвоночник, спереди - поджелудочная железа и сосуды селезенки, корень брыжейки тонкой кишки, левая почечная вена, а также превертебральные вегетативные сплетения (чревное, верхнее брыжеечное и др.). Брюшная А. отдает пристеночные и висцеральные ветви. К пристеночным артериям принадлежат: нижние диафрагмальные (aa. phrenicae inferiores), поясничные (aa. lumbales), общие подвздошные (aa. iliacae communes), срединная крестцовая (a. sacralis mediana). К висцеральным относятся: средние надпочечниковые (aa. suprarenales mediae), чревный ствол (truncus celiacus), верхняя и нижняя брыжеечные (aa. mesentericae superior et inferior), почечные (aa. renales) и яичковые или яичниковые артерии (aa. testiculares, aa. ovaricae).
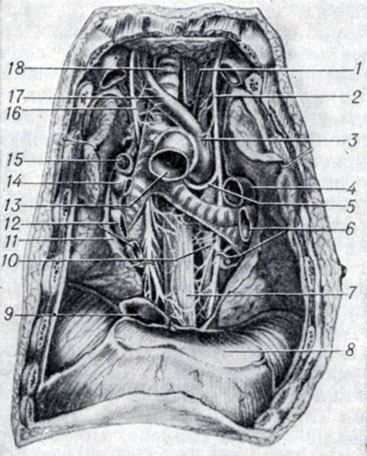
Рис. 5. Топография грудной аорты (вид спереди). Перикард полностью удален, за исключением его диафрагмальной части, легочные артерии и вены удалены. Клетчатка, лимфатические узлы, бронхиальные артерии и вены иссечены: 1 и 7 - esophagus; 2 - n. vagus sin.; 3 - arcus aortae; 4 - a. pulmonalis sin.; 5 - n. laryngeus recurrens sin.; 6 - v. pulmonalis sin.; 8 - pars diaphragm atica pericardii; 9 - v. cava inf.; 10 - aorta thoracica; 11 - pleura mediastenalis; 12 - v. pulmonalis dext.; 13 - aorta ascendens; 14 - a. pulmonalis dext.; 15 - v. azygos; 16 - n. vagus dext.; 17 - truncus brachiocephalicus; 18 - trachea
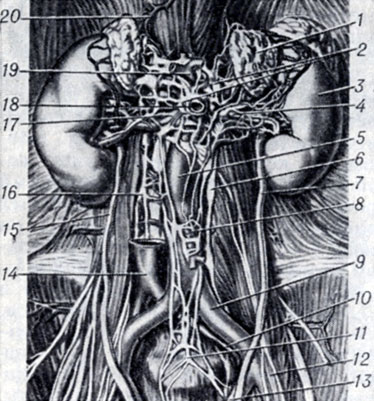
Рис. 6. Топография брюшной аорты: 1 - glandula suprarenalis sin.; 2 - plexus celiacus; 3 - ren sin.; 4 - a. renalis sin.; 5 - aorta abdominalis; 6 - truncus sympathies sin.; 7 - ureter sin.; 8 - a. mesenterica inf.; 9 - a. iliaca communis sin.; 10 - v. iliaca communis sin.; 11 - plexus hypogastricus sup.; 12 - a. iliaca ext.; 13 - a. iliaca int.; 14 - v. cava inf.; 15 - ureter dext.; 16 - truncus sympathies; 17 - a. renalis dext,.; 18 - a. mesen-terica sup.; 19 - truncus celiacus; 20 - a. phrenica inf
Гистология
По микроскопическому строению А. относится к сосудам эластического типа. Стенка А. состоит из трех оболочек: внутренней (tunica intima), средней (t. media) и наружной (t. externa). Внутренняя оболочка выстлана со стороны просвета А. крупными эндотелиальными клетками. Подэндотелиальный слой образован тонковолокнистой соединительной тканью, пучками эластических волокон и многочисленными звездчатыми клетками, являющимися ростковыми элементами, участвующими в регенерации стенки А. Внутренняя эластическая мембрана в А. отсутствует. Средняя оболочка А. слагается из 40-50 эластических окончатых мембран (membranae fenestratae) с содержанием гладкомышечных клеток, фибробластов и эластических волокон, соединяющих окончатые мембраны. Наружная оболочка А. сформирована рыхлой соединительной тканью. С возрастом в стенке А. уменьшается количество эластических волокон, увеличивается содержание коллагеновых, происходит липоидная инфильтрация слоев.
Васкуляризируется стенка различных отделов А. ветвями близлежащих артерий, к-рые образуют в ней интрамуральные артериальные сети. Отток крови из венозных сетей стенки А. происходит в одноименные с артериями вены. В стенке А. имеются сети лимф, капилляров и сосудов, лимфа из к-рых оттекает в расположенные поблизости лимф. узлы. Иннервируется А. ветвями экстракардиальных нервных сплетений (восходящая А. и дуга А.) и аортальным нервным сплетением (нисходящая А.). В стенке А. имеются интрамуральное нервное сплетение, нервные окончания (эффекторы, инкапсулированные пластинчатые тельца, интерстициальные разветвленные рецепторы), гломусные тельца и параганглии. Наибольшая концентрация рецепторов отмечается в дуге А. (аортальная рефлексогенная зона).
Патология
Аномалии развития
Аномалии положения, формы, строения А., порядка отхождения ее ветвей обусловлены нарушениями процесса развития первичных аорт и жаберных артериальных дуг. Можно выделить следующие пять групп аномалий развития А.
I. Аномалии, обусловленные нарушениями процесса разделения общего артериального ствола вентральных аорт: 1) неразделенный общий артериальный ствол; 2) широкая восходящая А.; 3) недоразвитие восходящей А.; 4) полная транспозиция А. и легочного ствола; 5) надклапанный стеноз восходящей А.
II. Аномалии, обусловленные нарушениями процессов развития четвертой пары жаберных артериальных дуг: 1) двойная дуга А.; 2) правостороннее положение А.; 3) сужение (коарктация) перешейка А. III. Аномалия, обусловленная нарушениями процесса развития шестой пары жаберных артериальных дуг - открытый артериальный проток. IV. Аномалии, обусловленные нарушениями процессов развития третьей и четвертой пар жаберных артериальных дуг - аномалии ветвей дуги А. (различия в числе и положении ветвей, отхождение правой подключичной артерии от нисходящей А. и др.). V. Аномалии, обусловленные нарушениями процессов роста и развития первичной левой дорсальной А.: 1) недоразвитие нисходящей А.; 2) сужение грудной и брюшной А.; 3) удлиненная грудная А. (с перегибом или без него); 4) аномалии порядка отхождения ветвей грудной и брюшной А. Не все аномалии сопровождаются патологическими нарушениями.
Пороки развития А., сопровождающиеся патологическими нарушениями, - см. Пороки сердца врожденные.
Заболевания аорты - см. Аневризма аорты, Аортит, Артериальный проток, Атеросклероз, Коарктация аорты, Тромбоз, Эмболия.
Клинико-морфологическая характеристика основных аномалий развития, болезней аорты и их осложнений - см. таблицу.
Повреждения аорты
Повреждения аорты относят к одному из наиболее тяжелых видов травм. Разрывы А. возникают при закрытых травмах груди и живота (автомобильные, авиационные катастрофы, падение с высоты, действие взрывной водный др.). Ранения А. могут быть вызваны огнестрельным или холодным оружием, а также явиться результатом внедрения острых инородных тел в стенку пищевода или трахеи. Известны казуистические инструментальные разрывы А. при эндоскопических манипуляциях. Кроме того, могут быть спонтанные разрывы А., обусловленные изменением прочности и эластичности аортальной стенки при атеросклерозе (см.), болезни Марфана (см. Марфана синдром), аортитах (см. Аортит), при аневризме аорты (см.), а также при разрушении стенки А. злокачественным Новообразованием.
Огнестрельные повреждения А. в хирургической практике как в мирное, так и в военное время встречаются редко, большинство раненых при них погибает на месте происшествия или на поле боя.
Выделяют следующие типы повреждений А. 1. Касательное (тангенциальное) ранение без вскрытия или со вскрытием просвета сосуда. 2. Слепое ранение А. с внедрением в стенку ранящего предмета (пуля, осколок, нож). 3. Слепое ранение с внутрисосудистым расположением ранящего предмета. 4. Сквозное ранение с наличием входного и выходного отверстий. 5. Полный разрыв А.
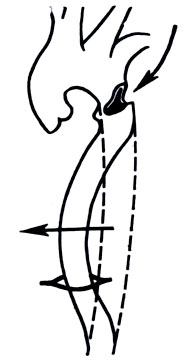
Рис. 7. Механизм разрыва аорты в результате травмы. Верхняя стрелка указывает типичное место разрыва, нижняя - направление отклонения аорты при ударе; пунктиром показано нормальное положение аорты, сплошной линией - смещение аорты. Кольцеобразная линия в нижней части рисунка соответствует отверстию в диафрагме
Наиболее часто А. травмируется ниже артериальной связки и реже - над клапаном. Травма перешейка А. связана с отклонением более подвижных ее участков и последующим их контрударом о позвоночник (рис. 7), т. к. дуга и грудная А. имеют различные условия фиксации. Кремер (К. Kremer, 1962) считает, что перешеек А. является местом наименьшего сопротивления, т. к. здесь часто имеются атероматозные изменения.
Степень повреждения аортальной стенки может быть различной - от небольшой трещины интимы до полного разрыва всех слоев А. В тех же случаях, когда разрывается внутренний и средний слои А., возникает интрамуральная гематома с расслоением (см. Аневризма расслаивающая) или надрывом аортальных стенок и образованием травматической аневризмы аорты (см.).
Отрыв периферического сосуда, отходящего от А., осложняется кровотечением, образованием гематомы (ложной аневризмы) и может завершиться самостоятельной остановкой кровотечения вследствие сокращения интимы, вворачивания ее, спазма и тромбоза сосуда, а также закрытия поврежденного места ранящим предметом. Ранение А. и крупной вены может привести к образованию ложной травматической артерио-венозной аневризмы или свища.
Клиническая картина повреждений А. не всегда характерна и складывается из симптомов внутреннего кровотечения в грудную и брюшную полости (см. Кровотечение, внутреннее), шока (болевой шок обусловлен характером травмы), т. к. повреждение А. обычно сочетается с ранением прилежащих внутренних органов.
При подозрении на повреждение А. следует учитывать локализацию раны, а при сквозных ранениях - направление раневого канала. Диагностическое значение имеет притупление перкуторного звука в местах скопления крови в плевральной и брюшной полостях и над гематомой, а также выявление признаков развивающейся острой анемии: возбуждение, сменяющееся обморочным состоянием, бледность кожных покровов, заостренные черты лица, холодный, липкий пот, частый пульс очень малого напряжения, жажда, тошнота, рвота или икота. Повреждение А., сопровождающееся расслоением ее стенок, характеризуется резким болевым синдромом. При проникающих повреждениях А. и прилегающих полых органов (желудок, кишечник, трахея) появляются признаки внутреннего кровотечения. При ранении интраперикардиальной зоны восходящей А. кровотечение в полость перикарда проявляется клинической картиной острой тампонады сердца (см.). Рентгенологическое исследование уточняет диагноз повреждения А.
Повреждение А., осложненное кровотечением или расслоением аортальной стенки, требует срочного хирургического лечения (см. ниже).
Рентгенологическое исследование
Рентгенологическое исследование А. известно уже с первых лет развития рентгенологии [Гольцкнехт (G. Holzkneclit, 1900)]. Рентгенологическое исследование А. - наиболее совершенный способ прижизненного изучения А. в норме (рентгеноанатомия) и при различных ее заболеваниях. Исследование А. производят с помощью рентгеноскопии, рентгенографии, томографии, рентгенокимографии, электрокимографии, а также при введении контрастного вещества в аорту (см. Аортография). Применяют прямую, косые и боковые проекции. Хотя тень сосудов в основном образована А., в прямой проекции не удается получить ее правильного изображения из-за проекционного наложения частей А. друг на друга. Раздельное изображение частей грудной А. можно получить в косых положениях, гл. обр. в левом переднем косом, когда А. проходит в плоскости, параллельной плоскости пленки, и тень ее подвергается наименьшему искажению. Однако, если нет эмфиземы, тень А. обычно плохо видна на рентгенограммах. Томография (по методике Л. Е. Кевеша и Л. Д. Линденбратена, 1961) значительно облегчает изучение морфологии А. Рентгенологичеркими признаками аномалий и заболеваний А. являются ее расширение (диффузное или ограниченное), значительно реже - сужение, удлинение, изогнутость и развернутость. Подробнее рентгенодиагностические признаки аномалий А. и ее заболеваний - см. соответствующие статьи (Аневризма аорты; Аортит; Артериальный проток; Атеросклероз; Коарктация аорты; Пороки сердца врожденные).
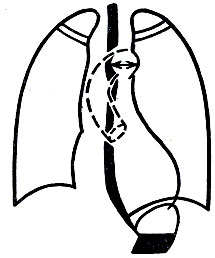
Рис. 8. Схема измерения диаметра аорты на рентгенограмме. Стрелка указывает расстояние от наиболее выпуклой части дуги аорты до левого контура пищевода
Оценка диаметра А. (если нет резко выраженных ее изменений) при исследовании без введения в А. контрастного вещества представляет большие трудности. В прямой проекции для этой цели применяют методику Крейцфукса. Измеряют расстояние от точки наибольшей выпуклости дуги А. (первая дуга слева) до левого контура заполненного барием пищевода, вычитая из полученной величины 2 мм на толщину стенки пищевода (рис. 8). Этот метод не пригоден только в случае резкой изогнутости А., когда нет соприкосновения между А. и пищеводом. В норме при рентгенологическом исследовании диаметр А. на уровне дуги ее равен 3-3,5 см. В зависимости от пола и возраста диаметр А. может колебаться от 2 до 4 см: у мужчин он незначительно больше, чем у женщин, с возрастом постепенно увеличивается. Диаметр восходящей А. измеряют в косых положениях; он приблизительно соответствует расстоянию от переднего контура тени сосудов до контура трахеи сразу над бифуркацией ее. Удлинение А. приводит к увеличению высоты ее тени и смещению ее верхнего полюса вверх. Развернутость характеризуется расширением тени сосудов в прямой проекции вследствие смещения восходящей А. вправо, нисходящей влево.
Большое значение имеет изучение амплитуды пульсаций А. при рентгеноскопии и на рентгенокимограммах, т. к. оно позволяет получить качественную характеристику ударного объема сердца. Форма кривых пульсации А. также имеет диагностическое значение, лучше всего она может быть изучена с помощью электрокимографии (см.). Электрокимограмма А. в норме имеет вид зубца с крутым восходящим коленом, по времени соответствующим периоду изгнания крови из левого желудочка, и более пологим нисходящим коленом (соответственно диастоле желудочка), в верхней половине к-рого видно небольшое углубление с последующей невысокой дикротической волной, обусловленной ударом обратной струи крови в А. в момент закрытия полулунных клапанов. При нарушениях кровотока в А. электрокимограмма ее претерпевает изменения.
Брюшная А. не определяется на фоне тени органов живота, если нет обызвествления ее стенок. Для исследования брюшной А. применяют методики искусственного контрастирования.
При повреждениях стенки А. происходит: а) расширение тени ее на большом протяжении (с сохранением правильного контура) вследствие заполнения кровью добавочного просвета при расслоении стенки; б) возникновение сливающейся с тенью А. дополнительной тени вследствие образования гематомы средостения.
Операции на аорте
Операции на А. производят в основном при ее повреждениях, аневризме аорты (см.) и коарктации аорты (см.). Оперативное вмешательство на А. при ее повреждениях включает в себя выбор рационального доступа, ревизию и мобилизацию А., мероприятия по прекращению кровотечения и возмещению кровопотери, вскрытие просвета А. (по показаниям), наложение сосудистого шва, применение различных способов реконструкции поврежденной А. и восстановление адекватного кровотока (Б. В. Петровский с соавт., 1970).
Доступы к различным отделам аорты. Наиболее удобным доступом к восходящей А. является продольный чрезгрудинный доступ (срединная стернотомия). Разрез кожи производят по средней линии грудины от яремной вырезки до мечевидного отростка и ниже его на 5-6 см, после чего по направлению снизу вверх рассекают грудину. При этом становятся доступными передняя поверхность перикарда, вся восходящая аорта и экстраперикардиальная часть дуги аорты [Фирт (P. Firt) и соавт., 1965].
Для доступа к дуге аорты производят правостороннюю переднюю торакотомию во II или в III межреберье. При необходимости расширения доступа следует пересечь в поперечном направлении грудину и вскрыть левую плевральную полость в том же межреберном промежутке, т. е. создать чрездвухплевральный доступ.
Доступом к грудной аорте является левосторонняя задне-боковая торакотомия в V или VI межреберье в положении больного на правом боку. При необходимости рану можно расширить, пересекая реберные хрящи выше и ниже разреза. Легкое отстраняют кпереди. Вскрывают медиастинальную плевру продольно к проекции А.
Для операции на грудной аорте и верхнем отделе брюшной аорты пользуются левосторонним торако-абдоминальным доступом. Разрез при этом доступе делают по ходу VIII ребра слева, от задней подмышечной линии и косо кпереди до средней линии живота; при необходимости доступ можно расширить продолжением разреза вниз по средней линии. Затем пересекают реберные хрящи, вскрывают левую плевральную полость и брюшную полость, диафрагму рассекают до аортального отверстия. Вскрывают медиастинальную плевру и выделяют грудную А. После мобилизации в левом поддиафрагмальном пространстве органов брюшной полости вместе с А. в левом забрюшинном пространстве на большом протяжении становится доступной брюшная А.
Доступ к брюшной аорте осуществляется широким срединным разрезом от мечевидного отростка до лобка. После перемещения петель тонкой кишки вправо и отстранения их влажными салфетками вдоль А. рассекают брюшину вместе со связкой Трейтца. Становятся доступными дистальный отдел брюшной А. и ее бифуркация.
Производится мобилизация и ревизия А. Обнаружить рану А. помогает удаление излившейся крови (ее необходимо собрать и перелить пострадавшему). Кровотечение из раны А. может быть остановлено прижатием пальца и наложением пристеночного аортального зажима. На рану А. следует наложить шов, кровопогеря должна быть возмещена. При обширных или сквозных ранениях необходимо полностью перекрыть кровоток в этой зоне. Мобилизацию А. производят как в дистальном, так и в проксимальном направлениях от раны. А. и отходящие от нее сосуды пережимают специальными сосудистыми зажимами или турникетами с полным прекращением кровотока по А. на период не более 15-20 мин., т. к. в органах, лишенных кровоснабжения в течение большего срока, могут возникнуть необратимые изменения. Поэтому операцию при необходимости прерывают и временно восстанавливают кровоток. Время выключения кровотока увеличивается при выполнении оперативного вмешательства в условиях гипотермии (см. Гипотермия искусственная) или при использовании искусственного кровообращения (см.). Межреберные ветви А. в зоне оперативного вмешательства временно перекрывают. Для этого десектором обходят устье сосуда, не выделяя его полностью из окружающих тканей, и обводят турникетом.
Выделение пораженной А. из окружающей ее гематомы, а также из органов средостения и забрюшинного пространства является самым тяжелым и длительным этапом операции. Опасность повторного кровотечения вследствие ранения стенки измененной А. или разрыва ее при неосторожной тракции очень велика. Поэтому в технически сложных случаях участок А., стенка к-рой интимно спаяна с окружающими тканями, не мобилизуют, а оставляют фиксированным на позвоночнике, полых венах или производят краевую резекцию спаянного с А. органа (легкое).
Вскрытие просвета А. - аортотомию производят в продольном или поперечном направлении в зависимости от назначения операции. Для ревизии просвета А., ушивания сквозной раны, удаления пораженной интимы или тромба, при расслоении стенок А. вскрытие производят в продольном направлении. А. вскрывают в поперечном или косом (у детей) направлении в тех случаях, когда имеется опасность сузить ее диаметр швами.
А. ушивают однорядным обвивным выворачивающим швом, дополняя узловыми П-образными швами. Первый ряд обвивной, второй - П-образный или наоборот. Шов может быть непрерывным, в две - три полуокружности. В качестве шовного материала используют толстые шелковые или синтетические нити с атравматической иглой, тонкая нить прорезает стенку А.
Применение механического строчечного шва при резко выраженных дегенеративных изменениях А. опасно, т. к. металлические (танталовые) скобки легко прорезают стенки пораженной А.
Как самостоятельная операция наложение шва на А. применяется при ее ранениях. Боковой шов показан при колотых или резаных ранах А., а также в нек-рых случаях пулевых ранений, особенно малокалиберным оружием. При имбибиции краев раны или рваном характере раны края необходимо освежить, после чего приступать к ушиванию. Участок А. с наложенным швом в подобном случае укрепляют окутыванием синтетической тканью.
Обезболивание при операциях на аорте
Операции на А. проводятся под эндотрахеальным наркозом в условиях полной мышечной релаксации и искусственной вентиляции легких. Особенности обезболивания определяются гл. обр. тяжестью поражения сердечно-сосудистой системы, опасностью кровотечения и необходимостью прекращения кровообращения на том или ином уровне А., что вызывает гипертензию выше уровня пережатия А. и ишемию ниже этого уровня. Важно учитывать также характер, локализацию и выраженность патологического процесса, степень его компенсации, возраст больного и т. д.
Премедикация должна предупредить отрицательные эмоциональные реакции, особенно нежелательные у больных с исходной гипертензией (при коарктации А.), т. к. они могут привести к еще большему повышению артериального давления и декомпенсации кровообращения, кровоизлиянию в мозг и т. д. Для премедикации могут быть использованы транквилизаторы, антигистаминные средства, наркотические анальгетики, а также м-холинолитики. Вводный наркоз может быть проведен барбитуратами корогкого действия, препаратами для нейролептаналгезии (см.), фторотаном (см.). При этом у больных с коарктацией А. внутривенное введение препаратов должно быть медленным во избежание передозировки, связанной с задержкой их в верхней половине тела из-за сужения А.
Поддержание наркоза чаще проводят фторотаном с закисью азота или препаратами для нейролептаналгезии. Для уменьшения опасности кровотечения и предупреждения острой декомпенсации сердечной деятельности необходимо снижение артериального давления, для чего, помимо наркоза фторотаном, целесообразна искусственная гипотония (см. Гипотония искусственная) арфонадом или гигронием. Для защиты от ишемии при пережатии А. (в зависимости от длительности этого периода и выраженности коллатералей) применяют искусственную гипотермию (см. Гипотермия искусственная), перфузию нижней половины тела оксигенированной кровью (при коарктации А.), искусственное кровообращение (см.), перфузию коронарных или сонных артерий (при аневризме грудной А.) [Хуфнагель (C. A. Hufnagel), 1970].
Снятие зажимов с А. после окончания манипуляций обычно вызывает гипотензию. Для ее профилактики и терапии необходимо прекратить введение ганглиоблокирующих веществ, полностью (или даже с избытком) восполнить кровопотерю, снимать зажимы постепенно, применить вазопрессоры [Кьюн (К. Keown, 1963), Хаймович (H. Haimovici, 1970)]. Необходимо также корригировать метаболический ацидоз (до снятия зажимов). Для профилактики почечной недостаточности целесообразно введение маннитола.
Клинико-морфологическая характеристика основных аномалий развития, болезней аорты и их осложнений (таблица составлена по материалам В. С. Смоленского, 1964; В. И Бураковского и С. А. Колесникова, 1967)
| Название аномалий развития или заболевания | Характеристика патологического процесса | Основные клинические проявления | Данные специальных методов исследования |
|---|---|---|---|
| Врожденные пороки (аномалии рассматриваются в зависимости от характера нарушений гемодинамики) | |||
| Аномалии развития и положения аорты, числа и места отхождения ее ветвей | |||
| Аномалии, зависящие от неправильного формирования общего артериального ствола и вызывающие поступление в большой круг кровообращения венозной крови | |||
Неразделенный общий артериальный ствол 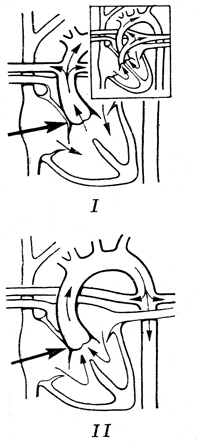
| Вся кровь из правого и левого желудочков сердца поступает в один сосуд - общий артериальный ствол. В легкие кровь попадает или по легочным артериям, отходящим от восходящей аорты (вариант I), или по бронхиальным артериям (вариант II). Встречается сочетание вариантов I и II. На рис. I в верхнем правом углу представлено нормальное отхождение аорты и легочной артерии от сердца | Отставание в физическом развитии; одышка при незначительной нагрузке; пальцы в виде барабанных палочек, с выпуклыми ногтями наподобие часо-вых стекол. Отмечается два клинических варианта (I и II). При варианте II резкий цианоз наблюдается сразу же после рождения, при варианте I проявляется по мере развития склеротических изменений в легочных сосудах. Отмечается прогрессирующее развитие легочной гипертензии и сердечно-легочной недостаточности. Продолжительность жизни больных (без лечения): с I вариантом 17-20 лет, со II вариантом - 1-11/2 года |
ФКГ: может отмечаться расщепление I тона, II тон усилен; расщепления не бывает; систолический шум в III-IV межреберьях и на сосудах шеи.
Рентгенологические данные: увеличение тени сердца в обе стороны, тень аорты резко расширена и выбухает вправо, правый контур сосудистого пучка и атрио-вазальный угол смещены ЕНИЗ; по левому контуру в передне-задней проекции выявляется выбухание в среднем отделе с резким западением в области легочного ствола; западение в области легочного ствола хорошо видно также в первой косой проекции, верхушка сердца приподнята и закруглена; во второй косой проекции определяется увеличение желудочков (больше правого). Ангиокардиография: от желудочков отходит широкий (в 2-3 раза превышающий нормальный размер аорты) артериальный ствол. Легочный ствол отсутствует. При "тугом" контрастировании общего артериального ствола с анте- или ретроградным введением контрастного вещества выявляются легочные сосуды |
Недоразвитие восходящей аорты 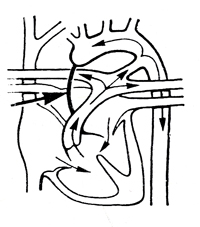
| Из сердца выходит один сосуд, соответствующий легочному стволу. Восходящая аорта недоразвита. Через широкий артериальный проток легочный ствол сообщается с дугой аорты. (Часто эта аномалия сочетается с гипоплазией левого желудочка.) | Резко выраженная одышка и цианоз сразу же после рождения. Прогрессирующая правожелудочковая недостаточность. Как правило, без лечения дети погибают в первые дни жизни |
ЭКГ: признаки гипертрофии правого желудочка.
ФКГ: систолический шум во II-III межреберьях. Рентгенологические данные: увеличение правого предсердия и желудочка, расширение легочного ствола. Зондирование: одинаковое насыщение крови кислородом в аорте и легочном стволе; высокие цифры давления в легочном стволе. Ангиокардиография: через легочный ствол заполняются дуга аорты и отходящие от нее сосуды. При ретроградной аортографии заполняется легочный ствол с его ветвями, а затем дуга и нисходящая аорта |
Полная транспозиция аорты и легочного ствола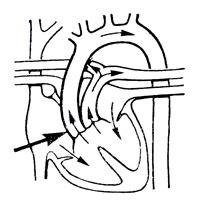
| Аорта начинается из правого, а легочный ствол - из левого желудочка. Часто сочетается с дефектами межпредсердной или межжелудочковой перегородки. Имеется 7 анатомических вариантов транспозиции |
Клинически выделяют два варианта в зависимости от характера легочного кровотока.
I вариант - с усиленным легочным кровотоком: отставание в физическом развитии, часто вынужденная поза на корточках; пальцы в виде барабанных палочек, с выпуклыми ногтями наподобие часовых стекол; серый цианоз; одышка в покое, одышечно-цианотические приступы (резкое усиление одышки и цианоза с потерей сознания), периферические отеки. II вариант - с обедненным легочным кровотоком: цианоз и одышка менее выражены; все остальные симптомы аналогичны симптомам I варианта, однако признаки недостаточности кровообращения менее выражены. Осложнения: частые респираторные заболевания, тяжелая сердечно-легочная недостаточность, септический эндокардит. Продолжительность жизни больных без лечения в большинстве случаев от 3 до 19 месяцев |
ЭКГ. I вариант: признаки резкой гипертрофии правых отделов сердца.
II вариант: признаки гипертрофии правых отделов сердца. ФКГ. I вариант: акцент II тона над легочной артерией, шумы сопутствующего порока (дефект межжелудочковой или межпредсердной перегородки); в 1/3 случаев шумы отсутствуют. II вариант: акцент II тона над легочной артерией, систолический шум в III- IV межреберьях слева. Рентгенологические данные: I вариант: расширение сосудистого пучка, смещение аорты кпереди; западение "среднего сегмента" и усиление легочного рисунка; увеличение диаметра легочных артерий. II вариант: западение среднего сегмента и обеднение легочного рисунка. Зондирование и ангиокардиография: повышенное насыщение крови кислородом в легочном стволе по сравнению с аортой; зонд можно провести из правого желудочка в аорту; высокое давление в правом желудочке и нормальное-в левом и в легочных артериях; на ангиограммах - заполнение контрастным веществом аорты из правого желудочка |
| Аномалии, зависящие от наличия шунта между аортой и легочной артерией | |||
Открытый артериальный проток 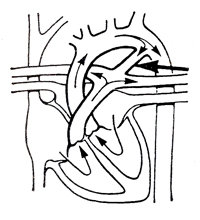
| Функционирующий артериальный проток, расположенный между дугой аорты и легочным стволом. Имеется четыре различных варианта открытого артериального протока |
Отставание в физическом развитии, особенно у детей со значительными нарушениями гемодинамики. Прогрессирующая слабость. Одышка при незначительной физической нагрузке. Частые респираторные заболевания. Выраженная бледность кожных покровов, иногда цианоз. Высокие цифры пульсового давления.
Осложнения: бактериальный эндокардит и эндартериит, аневризма артериального протока, легочная гипертензия, сердечно-легочная недостаточность. См. также Артериальный проток |
ЭКГ: признаки гипертрофии левого желудочка.
ФКГ: акцент II тона Над легочной артерией, систоло-диастолический шум во II межреберье слева, начинающийся в среднем через 0,04 сек. после I тона. При высоких цифрах давления в легочных сосудах часто фиксируется только систолический шум. Рентгенологические данные: увеличение сердца в поперечнике в основном за счет левого желудочка, а при развитии легочной гипертензии - и за счет правого; расширение восходящей аорты и легочных артерий; усиление легочного рисунка. Зондирование: в легочном стволе повышенное насыщение крови кислородом. Ангиокардиография: симптом "смыва", или дефект наполнения, ствола легочной артерии вследствие размывания контрастного вещества струей крови, поступающей через артериальный проток в легочный ствол; расширение легочного ствола и его ветвей, повторное и длительное их контрастирование, задержка контрастного вещества в малом круге кровообращения, воронкообразное углубление в стенке аорты у места отхождения артериального протока, диффузное расширение аорты в области перешейка, смещение легочного ствола вверх. При ретроградной аортографии: одновременное контрастирование аорты и легочного ствола, раннее контрастирование левых отделов сердца |
Аорто-легочный свищ 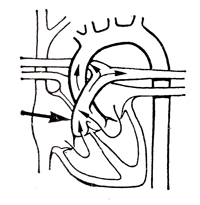
| Сообщение между восходящей аортой и легочным стволом. Иногда свищ может быть расположен между дугой аорты и бифуркацией легочного ствола |
Резко выраженное отставание в физическом развитии. Одышка при незначительной физической нагрузке. Частые респираторные заболевания. Выраженная бледность или цианоз кожных покровов.
Осложнения: бактериальный эндокардит, легочная гипертензия, сердечно-легочная недостаточность |
ЭКГ, ФКГ и рентгенологические показатели аналогичны данным при открытом артериальном протоке, однако степень изменений зависит от размера свища.
Зондирование правых отделов сердца: зонд можно провести через свищ в восходящую аорту и далее - в ее дугу. Повышение давления в легочном стволе и увеличение насыщения крови кислородом. Ангиографические данные аналогичны данным, полученным при открытом артериальном протоке. При ретроградной аортографии: заброс контрастного вещества из восходящей аорты в легочный ствол |
| Аномалии, вызывающие нарушения кровотока по аорте | |||
Надклапанный стеноз 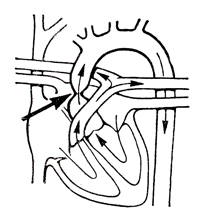
| Сужение восходящей аорты дистальнее ее луковицы. Имеется три анатомических варианта данного порока | Одышка. Приступы потери сознания. Ангинозные боли, возникающие после физической нагрузки. Часто у больных отмечается характерный внешний вид: лицо эльфа (выпяченные губы, низко расположенные ушные раковины, косоглазие), гипоплазия зубов; металлический тембр голоса. Асимметрия артериального давления на правой и левой руках (до 20-30 мм рт. ст.), Постепенное развитие сердечной недостаточности |
ЭКГ: признаки гипертрофии левого желудочка,
ФКГ: систолический шум вдоль левого края грудины и на сосудах шеи. При ретроградной аортографии имеется характерное сужение восходящей аорты |
Недоразвитие дуги аорты 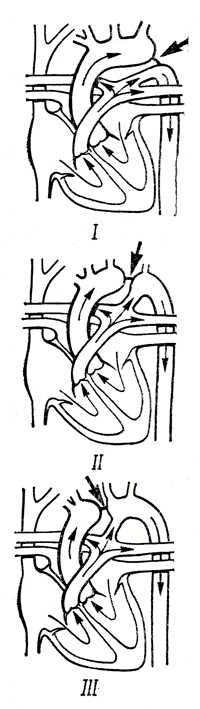
| Недоразвитие одного из отделов дуги аорты: I тип - недоразвитие перешейка; II тип - сегмента дуги аорты между левой общей сонной и левой подключичной артериями; III тип - сегмента между плече-головным стволом и левой общей сонной артерией. При всех типах недоразвития дуги аорты венозная кровь, как правило, поступает через открытый артериальный проток в артериальное сосудистое русло дистальнее места недоразвития. Часто эта аномалия сочетается с дефектом межжелудочковой перегородки | Признаки поражения выявляются в первые дни или недели после рождения: одышка, тахикардия, регионарный цианоз в зависимости от места сужения (чаще всего нижних конечностей), пальцы на ногах в виде барабанных палочек. Возможно отсутствие пульса на ногах и левой руке. Постепенное развитие сердечной недостаточности, легочной гипертензии. Средняя продолжительность жизни большинства больных без лечения - 1-3 месяца |
ЭКГ: признаки гипертрофии правых отделов сердца.
ФКГ: усиление II тона над легочной артерией, систолический шум во всех точках, ранний систолический щелчок открытия. Рентгенологические данные: кардиомегалия за счет увеличения правых отделов сердца, расширение легочного ствола, признаки гиперволемиц малого круга кровообращения. Ангиография: при зондировании - различное насыщение кислородом крови, взятой из восходящей и нисходящей аорты. Расширение легочного ствола. Через функционирующий артериальный проток контрастное вещество поступает в нисходящую аорту, в зависимости от места недоразвития - в сосуды, отходящие от дуги аорты. Позднее поступление контрастного вещества в восходящую аорту, ветви, отходящие от нее |
Недоразвитие нисходящей аорты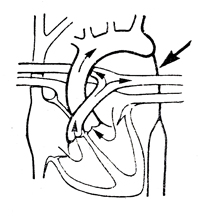
| Гипоплазия или аплазия нисходящей аорты | Головная боль и чувство тяжести в голове. Ухудшение памяти и зрения. Боли и перебои в области сердца. Быстрая утомляемость и чувство слабости в нижних конечностях. Развитие стойкой артериальной гипертензии верхнего пояса. Развитие сердечной недостаточности. Прогрессирующая слепота. Сочетанное недоразвитие грудной и брюшной аорты несовместимо с жизнью |
ЭКГ: признаки гипертрофии левого желудочка.
ФКГ: систолический или систоло-диастолический шум в эпигастральной и поясничной областях. Рентгенологические данные: гипертрофия левых отделов сердца. Узурации ребер, в отличие от коарктации аорты, как правило, нет. Аортография: определяется локализация и протяженность сужения |
Коарктация аорты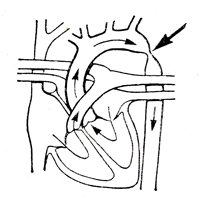
| Сегментарное сужение аорты, чаще у перешейка, т. е. у места перехода дуги аорты в нисходящий ее отдел. Имеется несколько видов коарктации |
Головная боль и чувство тяжести в голове. Носовые кровотечения. Быстрая психическая и физическая утомляемость, чувство слабости в нижних конечностях, похолодание, иногда боли в икроножных мышцах при ходьбе. Ухудшение памяти и зрения. Боли в области сердца. Одышка, сердцебиение. Развитие стойкой артериальной гипертензии верхнего пояса с пульсирующими коллатералями (межреберные артерии). Резкое снижение артериального давления на нижних конечностях. Развитие сердечной недостаточности.
Осложнения: образование аневризм аорты, разрывы аорты, эндокардит, аортит, инсульты. Средняя продолжительность жизни без операции - 40 лет. См. также Коарктация аорты |
ЭКГ: признаки гипертрофии левого желудочка.
ФКГ: акцент II тона над аортой, систолический шум. Начинается через не-большой интервал после I тона и распространяется в раннюю диастолу за II тон. Лучше регистрируется вдоль левого края грудины, на сосудах шеи и в межлопаточной области. Рентгенологические данные: узурация ребер; гипертрофия левого желудочка. Расширение восходящей аорты и левой подключичной артерии, отсутствует тень дуги аорты, в месте сужения аорты имеется западение. Аортография выявляет характер и протяженность коарктации |
| Узкая аорта | Сужение аорты на всем ее протяжении. При этом стенка аорты не изменена (часто эта аномалия сочетается с дефектами перегородок сердца) |
Признаки патологии проявляются в юношеском возрасте. Одышка при незначительной физической нагрузке, цианоз, тахикардия.
Осложнения: разрывы аорты |
ЭКГ: признаки гипертрофии левого желудочка, а затем и правого желудочка, нарушения проводимости.
Рентгенологические данные: узкая сосудистая тень, "капельное сердце", в поздних стадиях гипертрофия левых отделов сердца, ранний кальциноз аорты (в возрасте 14-18 лет). Аортография: резкое тотальное сужение аорты и несоответствие ее размерам сердца |
| Широкая восходящая аорта | Диффузное расширение восходящей аорты | Клинически не проявляется. Течение, как правило, благоприятное. Однако возможны осложнения: развитие относительной недостаточности аортальных клапанов, аневризмы аортальных синусов (Вальсальвы), редко образование расслаивающей аневризмы |
ЭКГ и ФКГ - без особенностей.
Рентгенологические данные: расширение тени восходящей аорты. Аортография: диффузное или веретенообразное расширение восходящей аорты |
Удлиненная грудная аорта с перегибом ее дуги (псевдокоарктация)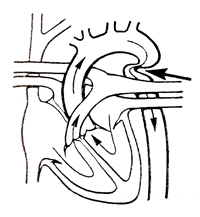
| В результате удлинения и смещения дуги при фиксированной нисходящей аорте у перешейка наблюдается перегиб (псевдокоарктация) | Клинически, как правило, не проявляется. В ряде случаев возможны признаки коарктации (см.) или незначительного сдавления органов средостения |
ФКГ: низкоамплитудный систолический шум над дугой аорты.
Рентгенологические данные: расширенная и удлиненная дуга аорты. Аортография выявляет удлинение и псевдокоарктацию аорты |
| Удлиненная грудная аорта | Удлинение грудной аорты | Клинически, как правило, не проявляется. В ряде случаев возможны признаки незначительного сдавления пищевода |
ЭКГ и ФКГ - без особенностей.
Рентгенологические данные: видна удлиненная и извитая грудная аорта |
| Короткая брюшная аорта | Бифуркация аорты расположена на уровне I-II поясничных позвонков | Заболевание клинически не проявляется | Является случайной находкой при рентгенологическом обследовании (аортографии) |
| Аномалии дуги аорты и ее ветвей, вызывающие сдавление пищевода и трахеи | |||
Двойная дуга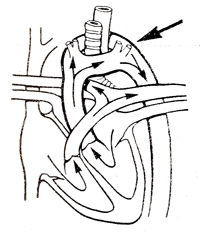
| Восходящая аорта разделяется на две дуги аорты. Передняядуга проходит влево кпереди от трахеи и пищевода; задняя дуга - за пищеводом; обе дуги сливаются и образуют нисходящую аорту. Имеется три анатомических варианта этой аномалии | Признаки сдавления органов средостения: затруднение дыхания, чаще всего инспираторный стридор, сухой приступообразный кашель, удушье, нарушение глотания, рвота; частые бронхопневмонии, ларингиты, трахеиты |
Рентгенологические данные: сдавление пищевода и трахеи на уровне дуги аорты.
Аортография: выявляется двойная дуга аорты |
Позадипищеводное расположение дуги аорты 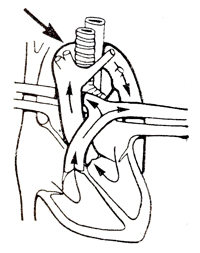
| Дуга аорты располагается позади пищевода и оттесняет его и трахею кпереди. При этом чаще всего дуга аорты расположена справа, а нисходящая аорта слева. На правосторонней дуге аорты за пищеводом имеется различных размеров рудимент левосторонней аортальной дуги, от которого отходит левая подключичная артерия и артериальный проток | При полном сосудистом кольце клиническая картина аналогична клинике двойной дуги аорты. Удушье и рвота только при признаках сдавления трахеи и пищевода. Частые бронхопневмонии |
Рентгенологические данные: видна тень правосторонней дуги и рудимента левосторонней; имеются признаки сдавления трахеи и пищевода.
Аортография выявляет расположение дуги аорты |
Высокая праволежащая аорта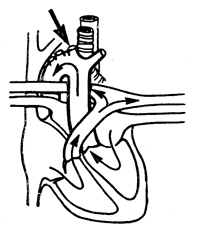
| Аорта идет впереди трахеи по направлению кверху и вправо, перекидывается через правый бронх. Переходит влево в нижней части грудной клетки | Чаще всего клинически не проявляется. Иногда возникают стридор (вследствие давления дуги аорты на трахею) и осиплость голоса (в связи с парезом правого возвратного нерва) | Порок является рентгенологической находкой |
Поперечное околопищеводное расположение подключичных артерий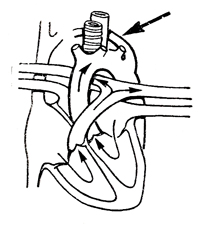
| Дуга аорты расположена нормально. Правая подключичная артерия отходит слева от дуги аорты и проходит позади пищевода или между пищеводом и трахеей | Чаще всего клинически не проявляется, однако в некоторых, осложненных случаях имеются признаки сдавления пищевода (дисфагия, тошнота, рвота) или трахеи (затруднение дыхания, инспираторный стридор); бронхопневмонии |
Рентгенологические данные: признаки сдавления пищевода и трахеи.
Аортография: правая подключичная артерия отходит слева от дуги аорты |
| Аномалии отхождения ветвей аорты | |||
| Аномалии отхождения ветвей дуги аорты | Атипичное отхождение от дуги аорты ее ветвей (сонной, подключичной артерий). Описано 27 анатомических вариантов аномалий | Клинически не проявляются | Являются случайной находкой при рентгенологическом обследовании (аортографии) |
| Аномалии отхождения ветвей брюшной аорты | Атипичное отхождение от брюшной аорты ее ветвей (почечных, брыжеечных и других артерий) | Клинически не проявляются | Являются случайной находкой при рентгенологическом обследовании (аортографии) |
| Недоразвитие эластических структур аорты | |||
| Поражение аорты при синдроме Марфана | Изменения эластических структур аорты (мукоидная дегенерация) с возможным развитием аневризм. Иногда сочетается с коарктацией аорты, незаращением артериального протока и другими поражениями сердечно-сосудистой системы |
Характерный внешний вид больных (высокий рост, пониженное питание, узкий лицевой скелет, непропорционально длинные конечности, паукообразные пальцы, кифосколиоз, воронкообразная грудная клетка). Изменения со стороны глаз: эктопия хрусталика, периферические колобомы. Клинические проявления зависят от характера и локализации аневризм и сопутствующих пороков сердца.
См. также Аневризма аорты, Марфана синдром |
Данные ЭКГ, ФКГ, рентгенологического и ангиокардиографического обследований выявляют изменения, характерные для аневризмы |
| Аневризмы аортальных синусов (Вальсальвы) | Мешковидные выпячивания аортальных синусов в результате врожденной неполноценности их эластических структур |
Жалобы на ангинозные боли, сердцебиение, одышку; клинические признаки недостаточности клапанов аорты.
Осложнения: разрыв аневризм синусов, чаще правого, с прорывом в полость правого желудочка или предсердия. Возможно бессимптомное течение |
ЭКГ: возможны признаки ишемии миокарда.
ФКГ: систолический и диастолический шумы в области проекции аортального клапана. Аортография: мешковидные выпячивания, в области луковицы аорты признаки аортальной недостаточности, заброс контрастного вещества в полости правого желудочка или предсердия при разрыве синусов |
| Приобретенные невоспалительные заболевания аорты | |||
| Атеросклероз аорты | Инфильтрация стенки аорты, гл. обр. интимы, липоидами, по преимуществу холестеринэстерами, с нарушением ее структуры. Липоидно-инфильтративные процессы сочетаются с образованием атероматозных бляшек и последующим их кальцинозом. Имеется несколько стадий развития заболевания |
Клиническая картина зависит от преимущественной локализации процесса, степени поражения аорты и ее ветвей и развития осложнений (аневризмы, расслаивание и разрывы аорты, тромбозы аорты, тромбоэмболии).
См. также Атеросклероз |
Рентгенологические данные: видна тень аорты, интенсивность которой зависит от степени поражения.
Аортография: выявляет характер поражения аорты и наличие осложнений |
| Изменение аорты при гипертонической болезни | Изменения со стороны vasa vasorum приводят к дегенеративным изменениям стенки аорты, степень которых зависит от стадии гипертонической болезни и сопутствующего атеросклероза аорты |
Клиническая картина зависит от основного заболевания и осложнений.
См. также Гипертоническая болезнь |
ФКГ: систолический шум в области проекции аортального клапана и в яремной ямке.
Рентгенологические данные: видна расширенная и удлиненная тень аорты. Рентгенокимографические данные: при отсутствии атеросклероза по контуру восходящей аорты видны особые увеличенные "желудочковые" зубцы, при наличии атеросклероза зубцы резко уменьшены. Аортография показывает характер поражения аорты и наличие осложнений |
| Старческий склероз и кальциноз аорты | Наблюдается кальциноз, расширение и удлинение аорты вследствие возрастных нарушений аортальной стенки | Клиническая картина зависит от осложнений (разрывы и расслаивающие аневризмы аорты) |
Рентгенологические данные: видна расширенная тень аорты с вкраплениями кальция.
Аортография показывает характер поражения аорты, степень кальциноза и наличие осложнений |
| Кальциноз аорты у молодых | Отложение солей кальция в аорте у детей и подростков. Чаще всего встречается при повышении функции паращитовидных желез, остеонефропатии, гипервитаминозе D | Клинические проявления зависят от основного заболевания, приведшего к раннему кальцинозу, и от сужения устьев магистральных сосудов, отходящих от аорты. На первом месте стоят признаки нарушения кровообращения в почечных и мезентериальных сосудах (гипертония, "брюшная жаба") |
ФКГ: систолический шум во II межреберье справа и по ходу аорты.
Рентгенологические данные: видны тени от массивных отложений кальция в аорте. Аортография выявляет характер поражения аорты и отходящих от нее ветвей |
| Поражение аорты гормональной природы | Разрыв или расслоение аорты, возникающие в результате дегенеративных изменений ее стенки, обусловленных гормональными нарушениями у больных микседемой, с гиперфункцией щитовидной железы, а также у больных бронхиальной астмой, получавших длительное время гормональные препараты | См. ниже Аневризмы аорты (хронические и расслаивающие), Разрывы аорты | |
| Поражение аорты при беременности | Набухание стенки аорты, некроз среднего слоя и разрыв ее вследствие токсикоза беременных, иммунологических конфликтов |
Разрыв может произойти во время беременности, родов и в послеродовой период.
См. ниже Разрывы аорты |
См. ниже Разрывы аорты |
| Опухоли аорты | Развивающиеся из стенки аорты опухоли вызывают сужение ее просвета |
Клиническая картина зависит от локализации, характера опухоли и степени сужения аорты.
Опухоль аорты может быть случайной находкой на операции, произведенной по поводу ее сужения |
См. выше Коарктация аорты |
| Поражения аорты при невоспалительных заболеваниях окружающих органов | Сдавление или аррозии стенки аорты, возникающие в результате прорастания опухолями из окружающих тканей, а также пенетрацкя аорты инородными телами | Клиническая картина зависит от характера основного заболевания. Возможны разрывы и сужения аорты | См. выше Коарктация аорты и ниже Разрывы аорты |
| Поражения аорты при закрытых травмах | Травматическая аневризма или разрыв аорты | См. ниже Аневризмы аорты, Разрывы аорты | |
|
Приобретенные воспалительные заболевания аорты (аортиты)
см. Аортит (таблица) |
|||
| Основные осложнения болезней аорты | |||
| Аневризмы (хронические и расслаивающие), разрывы аорты | |||
| Хроническая аневризма восходящей аорты | Ограниченное выпячивание (мешковидное) или диффузное расширение (веретенообразное, цилиндрическое и т. д.) участка аорты вследствие нарушения соединительнотканных структур ее стенки |
Тупые загрудинные боли (аортадгия), иррадиирующие в межлопаточную область. Одышка, кашель, дисфагия. Иногда симптомы сдавления верхней полой вены. В ряде случаев наблюдается патологическая пульсация во II-III межреберьях. При перкуссии-расширение границ сосудистого пучка. Возможно развитие недостаточности аортального клапана, бактериального эндаортита, сердечной недостаточности или разрыв аневризмы.
Иногда наблюдается длительное бессимптомное течение |
ФКГ: систолический или систоло-диастолический шум во II-III межреберьях.
Рентгенологические данные: расширение восходящей аорты, чаще вправо. Иногда кальциноз аневризматического мешка; узурация ребер и атрофия грудины. Аортография выявляет локализацию и размеры аневризмы |
| Расслаивающая аневризма восходящей аорты | Патологическая полость (или канал), образующаяся в толще аортальной стенки вследствие расслоения ее кровью, нагнетаемой из просвета аорты через дефект внутренней оболочки сосуда (интимы), возникший под влиянием патологического процесса или повреждения |
Начало острое. Наблюдается нарастание клинических симптомов. Резкие распирающие загрудинные боли, распространяющиеся на область шеи, руки и спину. Боли не купируются анальгетиками. Двигательное беспокойство. Клиническая картина часто напоминает симптоматику инфаркта миокарда (см.). Возможны симптомы сдавления верхней полой вены и признаки остро возникшей аортальной недостаточности.
См. также Аневризма расслаивающая |
ЭКГ: изменения полиморфны, отсутствуют достоверные признаки инфаркта миокарда.
Рентгенологические данные: быстрое увеличение тени аорты. Иногда, в случае образования ложного русла, аорта имеет два контура |
| Разрыв восходящей аорты | Повреждение стенки аорты вследствие дефекта ее эластических структур при их врожденном недоразвитии, при поражении vasa vasorum, при аневризмах, в т. ч. расслаивающих, травмах и т. д., с выходом крови в полость перикарда и верхнюю полую вену | Начало острое. Резкая загрудинная боль, шок, коллапс, цианоз. При прорыве в полость перикарда - тампонада сердца со смертельным исходом. При разрыве аорты с прорывом в верхнюю полую вену- нарастающая одышка, кашель, дисфагия, быстро прогрессирующая недостаточность по правожелудочковому типу. При аускультации более чем у половины больных с прорывом в верхнюю полую вену выслушивается систоло-диастолический шум |
ЭКГ: резкое снижение вольтажа комплекса QRS, а при прорыве в верхнюю полую вену- признаки острой перегрузки правого желудочка. В случае тампонады сердца - артериальная кровь при пункции перикарда.
Аортографию производят только при подозрении на разрыв аорты с прорывом в верхнюю полую вену. При этом контрастное вещество поступает из аорты в верхнюю полую вену |
| Хроническая аневризма дуги аорты | См. выше Хроническая аневризма восходящей аорты | Признаки сдавления трахеи, бронхов (инспираторная одышка, приступы удушья, кашель, кровохарканье), пищевода (дисфагия, затруднение глотания), возвратного нерва (осиплость голоса), верхней полой вены и ее притоков (одутловатость и цианоз лица). Проявления недостаточности кровоснабжения головного мозга в результате сдавления сосудов, отходящих от дуги аорты. Возможна асимметрия пульса и артериального давления на верхних конечностях. Возможно длительное бессимптомное течение |
ЭКГ: изменения полиморфны.
ФКГ: систолический и систоло-диастолический шумы во II-III межреберьях. Сфигмография: изменение формы кривой пульса на сонных артериях, изменение скорости распространения пульсовой волны. Рентгенологические данные: расширение тени дуги аорты, иногда с кальцинозом аневризматического мешка. Сдавление пищевода, смещение трахеи и оттеснение вниз левого бренха, иногда с его сдавлением. Аортография показывает локализацию и размеры аневризмы, место от-хождения ветвей дуги аорты |
| Расслаивающая аневризма дуги аорты | См. выше Расслаивающая аневризма восходящей аорты | Начало острое, наблюдается нарастание клинических симптомов. Резкие, не купирующиеся анальгетиками распирающие боли за грудиной, с возможной иррадиацией в руки, шею и верхнюю часть спины. Нарушение кровообращения в ветвях дуги аорты (гемиплегия, нарушение зрения и т. п.). Признаки сдавления трахеи, пищевода, возвратного нерва, верхней полой вены и ее притоков. Отмечается асимметрия пульса на сонных, подключичных и лучевых артериях. См. также Аневризма расслаивающая | Рентгенологические данные: при динамическом наблюдении расширение тени дуги аорты, смещение трахеи, чаще вправо; сдавление пищевода |
| Разрыв дуги аорты | См. выше Разрыв восходящей аорты. Прорыв крови происходит в окружающие ткани, пищевод или трахею | Начало острое. Резкая распирающая боль за грудиной с возможной иррадиацией в шею; шок, коллапс, одышка, возможно появление признаков острого нарушения мозгового кровообращения. При разрыве аорты с прорывом в пищевод или трахею - легочное или пищеводное кровотечение. Острое развитие синдрома верхней полой вены [одутловатость и цианоз лица, шеи и верхних конечностей, головные боли, набухание вен шеи (см. Полые вены)] | Рентгенологические данные: при прорыве крови в окружающие ткани возможно расширение срединной тени |
| Хроническая аневризма нисходящей аорты | См. выше Хроническая аневризма восходящей аорты | Корешковые боли соответствующего сегментарного распространения, не купирующиеся анальгетиками; признаки сдавления пищевода (дисфагия), легочной паренхимы (кровохарканье), позвонков с их деструкцией. Возможно длительное бессимптомное течение |
Рентгенологические данные: расширение тени аорты, отклонение пищевода, узурация позвонков и ребер.
Аортография показывает локализацию и размеры аневризмы |
| Расслаивающая аневризма нисходящей аорты | См. выше Расслаивающая аневризма восходящей аорты | Начало острое. Нарастание клинических симптомов. Резкие рвущие боли в грудной клетке, иррадиирующие в спину, которые не купируются анальгетиками, цианоз, одышка; часто вялая параплегия и парестезия. См. также Аневризма расслаивающая | Рентгенологические данные: диффузное нарастающее расширение тени аорты, иногда аорта имеет два контура. Данные анализа спинномозговой жидко-сти указывают на инфаркт спинного мозга |
| Разрыв нисходящей аорты | См. выше Разрыв восходящей аорты. Прорыв крови может произойти в плевральную полость, легкое, бронх и пищевод | Начало острое. Шок, коллапс, боли различной интенсивности за грудиной и в межлопаточной области. При прорыве в плевральную полость - гематоракс и признаки внутриполостного кровотечения; при прорыве в левое легкое, бронх, пищевод - легочное и пищеводное кровотечение |
Рентгенологические данные: признаки наличия жидкости в левой плевральной полости.
При гемотораксе пункция плевральной полости выявляет кровь |
| Хроническая аневризма брюшной аорты (верхний сегмент) | См. выше Хроническая аневризма восходящей аорты | Признаки сдавления пищевода, кардиального отдела желудка (давящие боли в подложечной области, иногда связанные с приемом пищи, отрыжка, рвота, дисфагия), чревной и верхне-брыжеечной артерий (приступообразные боли в области живота - "брюшная жаба"), почечных артерий (злокачественная гипертония). Корешковые боли соответствующего сегментарного распространения, не купирующиеся анальгетиками. Возможно длительное бессимптомное течение |
Рентгенологические данные: сдавление и отклонение пищевода и кардиального отдела желудка.
Аортография показывает локализацию, размеры аневризмы и место отхождения висцеральных ветвей |
| Расслаивающая аневризма брюшной аорты (верхний сегмент) | См. выше Расслаивающая аневризма восходящей аорты. Как правило, самостоятельно не встречается, а возникает в результате распространения расслаивающей аневризмы грудной аорты на брюшную | Начало острое. Нарастание клинических симптомов. К клинической картине расслаивающей аневризмы грудной аорты присоединяется резкая боль в эпигастральной области, иррадиирующая в поясничную область, ноги, мошонку (у женщин в половые губы). Бледность кожных покровов. Цианоз. Параплегия и парестезия, нарушение кровообращения в ветвях артерий, отходящих от брюшной аорты (парез и динамическая непроходимость кишечника, признаки почечной недостаточности, рвота, высокие цифры артериального давления, ослабление пульса на бедренных артериях). См. также Аневризма расслаивающая | Рентгенологические данные: диффузное нарастающее расширение тени аорты, иногда аорта имеет два контура |
| Разрыв брюшной аорты (верхний сегмент) | См. выше Разрыв восходящей аорты. Прорыв крови может произойти в брюшную полость, забрюшинное пространство, кишечник и нижнюю полую вену | Начало острое. Приступ боли различной интенсивности в области живота или в спине, шок, коллапс. Живот умеренно вздут, болезнен при пальпации, возможен симптом Щеткина-Блюмберга. Стойкий парез кишечника, симптомы кровопотери. При разрыве аорты с прорывом в забрюшинное пространство боль иррадиирует в мошонку (у женщин в половые губы), бедро, поясницу; возможно распространение гематомы по ходу сосудистого пучка на бедро и в мошонку (у женщин в половые губы). При прорыве в двенадцатиперстную кишку и другие отделы тонкой кишки - признаки внутриполостного кровотечения, позже мелена (разрыв аорты с прорывом в двенадцатиперстную кишку иногда трудно отличить от язвенного кровотечения). При прорыве в свободную брюшную полость - незначительные боли, признаки внутриполостного кровотечения. При прорыве в нижнюю полую вену - нарастающая одышка, быстро прогрессирующая сердечная недостаточность по правожелудочковому типу | Аортография может быть выполнена только при подозрении на разрыв аорты с прорывом в полую вену. При этом имеется заброс контрастного вещества из аорты в нижнюю полую вену |
| Хроническая аневризма брюшной аорты (нижний сегмент) | См. выше Хроническая аневризма восходящей аорты | Боли в эпигастральной области и в пояснице, постоянные или приступообразного характера. В области пупка или несколько ниже прощупывается пульсирующее опухолевидное образование, над которым часто выслушивается систолический шум. Иногда имеются признаки сдавления нижней полой вены. Возможно длительное бессимптомное течение |
Рентгенологические данные: деструкция тел позвонков, возможен кальциноз аневризматического мешка, смещение почек и органов брюшной полости.
Аортография показывает локализацию и размеры аневризмы |
| Расслаивающая аневризма брюшной аорты (нижний сегмент) | Патологическая полость (или канал), образующаяся в толще аортальной стенки вследствие расслоения ее кровью, нагнетаемой из просвета аорты через дефект внутренней оболочки сосуда (интимы), возникший под влиянием патологического процесса или повреждения | См. Расслаивающая аневризма брюшной аорты (верхний сегмент) | |
| Разрыв брюшной аорты (нижний сегмент) | См. Разрыв брюшной аорты (верхний сегмент), | ||
| Острая окклюзия аорты и устьев артерий, отходящих от нее | |||
| Тромбоз аорты и устьев отходящих от нее ветвей | Окклюзия аорты или устьев отходящих от нее артерий тромботическими массами. Острый тромбоз аорты, в 3/4 случаев наблюдается в области бифуркации брюшной аорты | Внезапное начало. При окклюзии аорты боли дистальнее места тромбоза (чаще в животе и ногах). Цианоз, параплегия и парестезия дистальнее места окклюзии. Высокие цифры артериального давления на руках и отсутствие пульса и давления на ногах. Ишемия, нарушение функции органов дистальнее места окклюзии. При тромбозе устьев отходящих от аорты сосудов клиническая картина зависит от локализации поражения. При тромбозе чревной и верхнебрыжеечной артерий - синдром "брюшной жабы", парез кишечника, тяжелая динамическая непроходимость кишечника и т. п. При тромбозе одной почечной артерии - симптомы злокачественной гипертонии, а двух почечных артерий - наряду с этим развитие острой почечной недостаточности |
ЭКГ: резкая перегрузка левых отделов сердца при тромбозе аорты.
Аортография указывает точную локализацию поражения |
| Тромбоэмболии аорты | Острая артериальная непроходимость, вызванная эмболом, закупорившим просвет аорты или устья ее ветвей. Чаще всего наблюдается у больных с митральным стенозом, инфарктом миокарда и коронарокардиосклерозом | Внезапное начало. Ишемические боли дистальнее места тромбоэмболии. Похолодание и чувство онемения конечностей. Бледность кожных покровов с синеватыми пятнами. Цианоз кончиков пальцев. Параплегия и парестезия. Нарушение функции органов, расположенных дистальнее места окклюзии. Отсутствие пульса, снижение кожной температуры дистальнее места тромбоэмболии. При эмболии чревной и верхнебрыжеечной артерий - парез кишечника, тяжелая динамическая непроходимость кишечника. При эмболии почечной артерии - инфаркт почки | Аортография указывает место окклюзии и степень развития коллатерального кровообращения |
| Синдром дуги аорты | Частичная или полная окклюзия ветвей, отходящих от дуги аорты | Клинические проявления зависят от характера поражения устьев артерий, отходящих от дуги аорты, от остроты процесса, предшествовавшего окклюзии (артериит, эмболия, тромбоз и др.), и от степени развития коллатералей. На первом месте стоят признаки нарушения мозгового кровообращения. Инсульты, тяжелые расстройства трофики верхних конечностей. См. также Такаясу синдром |
Реоэнцефалография: снижение реографического индекса.
Аортография выявляет характер поражения, локализацию окклюзии и степень развития коллатерального кровообращения |
(Примечание: на рисунках большая стрелка указывает аномалию развития или патологию, маленькие стрелки - ток крови.)
Библиогр.: Балакишиев К. К вопросу о вариантах ветвей дуги аорты, Журн. теор. практ. мед., т. 3, № 3-4, с. 275, 1928-1929, библиогр.; Жеденов В. Н. Конечное формообразование начальных участков аорты и легочной артерии у высших млекопитающих животных и человека, Докл. АН СССР, т. 58, № 2, с. 339, 1947; Михайлов С. С. и Мурач А. М. Топографоанатомические соотношения аортальных синусов (Вальсальвы) с окружающими анатомическими образованиями, Арх. анат., гистол. и эмбриол., т. 57, № 7, с. 65, 1969; Мурач А. М. Индивидуальные и возрастные различия размеров восходящей аорты и аортального клапана, Вестн. хир., т. 105, № 10, с. 20, 1970, библиогр.; Надь Д. Хирургическая анатомия, Грудная клетка, пер. с венгер., Будапешт, 1959, библиогр.; Пирогов Н. И. Является ли перевязка брюшной аорты при аневризме паховой области легко выполнимым и безопасным вмешательством? М., 1951; Пэттен Б. М. Эмбриология человека, пер. с англ., М., 1959, библиогр.; Слепков Ю. И. Чувствительная иннервация дуги аорты человека, в кн.: Вопр. морфол. рецепторов внутрен. органов и сердечно-сосудистой системы, под ред. Н. Г. Колосова, с. 126, М.-Л., 1953, библиогр.; Тихомиров М. А. Варианты артерий и вен человеческого тела, Киев, 1900; Хирургическая анатомия груди, под ред. А. Н. Максименкова, с. 403, Л., 1955, библиогр.; Edwards J. E. Anomalies of the derivatives of the aortic arch system, Med. Clin. N. Amer., Mayo Clin. ,v. 32, №4, p. 925, 1948, bibliogr.; Pease D. C. Electron microscopy of the aorta, Anat. Rec., v. 121, p. 350, 1955; Walmsley T. The heart, L., 1929.
Повреждения А., операции - Аничков М. Н. и Лев И. Д. Клинико-анатомический атлас патологии аорты, Л., 1967; БаллюзекФ. В. и Дывыденко В. А. Диагностика и хирургическое лечение повреждений аорты при закрытой травме грудной клетки, Воен.-мед. журн., № 6, с. 34, 1968; Джанелидзе Ю. Ю. Собрание сочинений, т. 2, с. 18, М., 1953; Качоровский Б. В. Ранение аорты инородным телом пищевода, Журн. ушн., нос. и горл, бол., № 1, с. 104, 1967; Петровский Б. В. Хирургическое лечение ранений сосудов, М., 1949; Смоленский В. С. Болезни аорты, М., 1964; Частная хирургия болезни сердца и сосудов, под ред. В. И. Бураковского и С. А. Колесникова, М., 1967; Ярушевич А. Д. Ранения крупных кровеносных сосудов груди, Опыт сов. мед. в Великой Отечеств, войне 1941 -1945 гг., т. 9, с. 489, М., 1950; Massow-Schmitt E. Der Mechanismus der traumatischen Aortenruptur und ihre Ausheilung, Diss., Hamburg, 1965, Bibliogr.; Verhandlungen der Deutschen Gesellschaft fur Unfallheilkunde Yersicherungs, Tag. 28, S. 9 u. a., B. u. a., 1965.
Рентгенологическое исследование А. - Зодиев В. В. Рентгенодиагностика заболеваний сердца и сосудов, с. 93, М., 1957; Кевеш Л. Е и Линденбратен Л. Д. Послойное рентгенологическое исследование сердца и крупных сосудов грудной полости, Вестн. рентгенол. и радиол., № 3, с. 19, 1961.
Обезболивание при операциях на А. - Березов Ю. Е., Мельник И. З. и Покровский А. В. Коарктация аорты, с. 154, Кишинев, 1967; Бунятян А. А. Обезболивание при операциях на сердце и магистральных сосудах, Многотомн. руководство по хир., под ред. Б. В. Петровского, т. 6, кн. 1, с. 108, М., 1965; Порфирьев В. Е. Обезболивание при операциях на аорте и ее ветвях, М., 1972, библиогр.; Keown K. K. Anesthesia for surgery of the heart, Springfield, 19 63; The surgical management of vascular diseases, ed. by H. Haimovici, Philadelphia, 1970.
Источники:
- Большая медицинская энциклопедия. Том 2/Главный редактор академик Б. В. Петровский; издательство «Советская энциклопедия»; Москва, 1975.- 608 с. с илл., 8 л. вкл.
|
ПОИСК:
|
© Анна Козлова подборка материалов; Алексей Злыгостев оформление, разработка ПО 2001–2019
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'
При копировании материалов проекта обязательно ставить активную ссылку на страницу источник:
http://sohmet.ru/ 'Sohmet.ru: Библиотека по медицине'